При жаре до 38,5°С с учетом нормального состояния ребенка температуру сбивать не рекомендуется, так как организм малыша должен формировать свой «иммунный ответ» на инфекционное заболевание. Однако если ребенок стоит на учете по неврологии или наблюдается так называемая «белая» лихорадка, когда при высокой температуре конечности остаются холодными, а кожа приобретает мраморность, то необходимо сбить температуру уже после достижения отметки в 38,0°С. Это состояние опасно развитием судорог. Также при симптомах «белой» лихорадки педиатры рекомендуют давать лекарственные препараты, снимающие спазм сосудов.
В норме дети хорошо переносят температуру, оставаясь подвижными и активными. Конечно, небольшая вялость и отказ от еды вполне допустимы. В некоторых случаях при индивидуальной непереносимости жара, если ребенок буквально лежит пластом, отказываясь от еды и питья и испытывая различные недомогания в виде головной боли, тошноты и т. д., разрешается сбивать температуру, даже если она еще не поднялась до соответствующего уровня.
Жаропонижающие лекарственные препараты для детей раннего возраста выпускаются в виде суспензий, сиропов или ректальных свечей, так как младенец не способен проглотить таблетку или капсулу. Если у трехмесячного ребенка поднялась температуру, прежде всего, разденьте малыша, ведь излишнее укутывания только способствует повышению температуры тела. Можно применить физиологическое охлаждение, прикладывая мокрую прохладную пеленку к местам прохождения крупных сосудов.
Что касается лекарств, то безопасными и эффективными для детей этого возраста считаются только препараты на основе парацетомола или ибупрофена. ВОЗ и Фармгоском РФ не рекомендуют применение анальгина для детей младше 15 лет. Этот препарат вводится только в виде инъекций в составе литической смеси и только в том случае, если ибупрофен и парацетомол не подействовали.
К жаропонижающим препаратам, действующим веществом которых является парацетомол, относятся следующие торговые марки: «Парацетомол детский», «Панадол детский», «Цефекон Д», «Калпол», «Эффералган». Детям, достигшим трехмесячного возраста, «Парацетомол» назначают в виде суспензии или сиропа по 2,5 мл 3-4 раза в день с интервалом 4-5 ч.
«Панадол детский» назначают только доношенным детям из расчета 15 мг/кг веса 3-4 раза в сутки. Суппозитории применяют по 1 шт не более 3 раз в день. Препарат «Цефекон Д» является одним из самых популярных жаропонижающих средств. Детям старше 3 месяцев разрешается применение 1 суппозитории дозой 100 мг каждые 4-6 ч; длительность лечения составляет 3 дня. Суспензия «Калпол» применяется для снижения высокой температуры у детей старше 3 месяцев. Ее принимают по 2,5 мл с большим количеством жидкости через 1-2 ч после еды.
Препарат «Эффералган» выпускается в виде сиропа и ректальных свечей. Сироп разрешен детям старше 1 месяца. Препарат дают как в чистом виде, так и разбавив водой, молоком или соком. На мерной ложке, прилагающейся к лекарству, нанесены отметки, означающие вес ребенка, по которым определяется доза лекарства. В виде свечей препарат применяют в дозе, равной 1 суппозитории, 3-4 раза в сутки. Свечи обеспечивают более продолжительный жаропонижающий эффект, а сироп дает быстрое снижение температуры.
К жаропонижающим препаратам на основе ибупрофена, рекомендованным для детей в возрасте 3 месяцев, относится «Нурофен детский». «Нурофен» выпускается в виде суспензии и свечей. Суспензию принимают по 2,5 мл 3 раза в сутки через равные интервалы времени в течение 3 дней. Если прием суспензии невозможен из-за тошноты или рвоты, то можно применять Нурофен в виде свечей. 1 суппозитория вводится ректально каждые 6-8 часов.
Повышенная температура у младенца — частая причина тревоги родителей. Действительно ли так опасна лихорадка и что нужно делать в домашних условиях если малыш «горит»?
Повышенная температура (лихорадка) не является самостоятельным заболеванием, хотя этот симптом может сопровождать многие болезни. Все лихорадки условно можно разделить на:
- инфекционные (причиной, вызывающей повышение температуры тела, являются различные болезнетворные вирусы, бактерии);
- неинфекционные (функциональные), причиной которых могут быть разнообразные факторы, влияющие на работу центра терморегуляции. Повышение температуры может встречаться при различных эндокринных заболеваниях в результате действия некоторых гормонов, при обезвоживании, неврозах, повышенной физической и эмоциональной активности и др.
Центр терморегуляции входит в состав центральной нервной системы, располагается в отделе головного мозга — гипоталамусе и осуществляет регуляцию процессов теплообразования и теплоотдачи, отвечая за поддержание постоянной нормальной температуры тела.
При инфекционных лихорадках повышение температуры тела играет защитную роль. Именно в таких условиях уменьшается рост и размножение бактерий, для многих вирусов единственным губительным фактором является высокая температура. При лихорадке до 39°С в человеческом организме активно вырабатываются белки иммунной защиты — иммуноглобулины, активизируются обменные процессы. Однако при превышении определенного порога (у каждого человека он индивидуален, но в среднем составляет около 39-39,5°С) защитная функция температурной реакции слабеет. В таких условиях снижается обеспечение тканей кислородом, страдают основные процессы обмена веществ и жизнедеятельности многих клеток организма, в первую очередь центральной нервной и сердечно-сосудистой систем. Поэтому до определенного уровня лихорадка сама по себе является защитным фактором, и лишь при достижении и превышении этого порога необходимо использование жаропонижающих методов, входящих в состав симптоматической (т.е. устраняющей болезненные симптомы) терапии.
В случаях неинфекционных лихорадок повышенная температура тела является лишь ответом центра терморегуляции на воздействие различных факторов (гормонов, биологически активных веществ) и, как правило, не носит защитного или компенсаторного характера. Такие лихорадки обычно не поддаются лечению жаропонижающими средствами, поэтому терапия направлена на устранение провоцирующего фактора (устранение гормонального дисбаланса, успокоительные препараты и т.д.).
У только что родившегося малыша большинство систем организма хоть и сформированы, но функционально незрелы. Это справедливо и для центральной нервной системы, и для ее части — центра терморегуляции. Поэтому процессы образования тепла и его выделения также несовершенны. Новорожденные, особенно недоношенные, чрезвычайно чувствительны к условиям внешней среды — легко перегреваются и легко замерзают.
Нормальная температура тела у новорожденных колеблется в диапазоне 37,0+0,5°С и зависит от места и времени измерения. Наиболее высокие показатели температуры регистрируются с 18 до 22 часов вечера, а самая низкая температура тела характерна для ранних утренних часов. Измерять температуру можно в прямой кишке (ректальная температура), в подмышечной впадине (аксиллярная), во рту (оральная), в паховой складке. Самая высокая температура определяется в прямой кишке, в среднем она не превышает 37,6°С, хотя иногда и в норме может достигать 38,0°С. Это примерно на 1°С больше аксиллярной (подмышечной) температуры и на 0,3-0,4°С выше температуры в ротовой полости. Однако для каждого малыша существует индивидуальная температурная норма, которая может отличаться от общих средних показателей. Чтобы определить индивидуальную норму вашего младенца, следует измерить ему температуру, когда он здоров, спокоен (при отсутствии признаков недомогания, болезни) 3 раза в день (утром, днем и вечером). Малышам до 5-6 месяцев рекомендуют измерять ректальную температуру.
Главное правило: ко всем новорожденным с повышенной температурой необходимо вызвать врача! Повышение температуры любого уровня в возрасте ребенка меньше трех месяцев считается опасным.
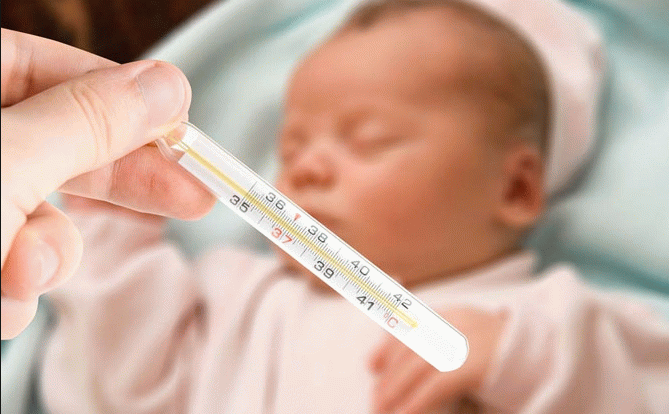
Наиболее точным прибором для определения температуры остается ртутный термометр. Для измерения ректальной температуры используют термометры с толстой округлой ртутьсодержащей колбой. Современные электронные термометры более быстрые и безопасные, однако они могут искажать показатели температуры на несколько десятых долей градуса. При использовании ушных термометров необходимо правильно расположить датчик в ушной раковине, иначе можно получить неверные данные. Пластинчатые жидкокристаллические термометры дают лишь приблизительную информацию о температуре тела. Ротовые термометры (для измерения температуры в полости рта) могут применяться лишь с 4-5-летнего возраста ребенка, причем остается актуальной проблема «разгрызания прибора».
Все процессы у новорожденных развиваются стремительно, ухудшение состояния может произойти очень быстро. Поэтому при любом настораживающем симптоме (а повышение температуры, безусловно, является таковым) следует немедленно связаться и проконсультироваться с лечащим педиатром или вызвать «скорую помощь».
Обязательно вызвать «скорую» необходимо, если измеренная температура в подмышечной впадине 39,0-39,5°С, а ректальная температура превысила 40,0°С. Надо сказать, что даже при установленном диагнозе очень высокая температура все же опасна из-за вероятности развития так называемого гипертермического синдрома. При этом отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушениями снабжения органов и тканей кровью из-за нарушения кровообращения в мелких сосудах, вплоть до нарушения функции жизненно важных органов (головной мозг, сердце). Одним из ярких проявлений такого синдрома являются судороги. Поэтому значительное повышение температуры у малыша требует особого внимания.
Для того чтобы облегчить самочувствие ребенка, до приезда и консультации доктора родители могут самостоятельно выполнить ряд мероприятий.
Первое, что нужно сделать, — создать малышу комфортные условия окружающей среды. Комнату необходимо проветрить. Температура воздуха в помещении должна быть около 20°С (19-21°С). В силу несовершенства процессов терморегуляции у новорожденного повышенные температура и влажность в комнате могут приводить к перегреванию ребенка. Можно воспользоваться вентилятором или кондиционером, избегая прямого направления струи воздуха на кроху.
Малыша с лихорадкой не стоит укутывать. Наоборот, ребенка необходимо раскрыть, надеть на него легкую хлопчатобумажную кофточку или комбинезончик. Важно помнить, что одноразовый подгузник может закрывать до 30% поверхности тела ребенка, препятствуя нормальному потоотделению, теплообмену. Поэтому, особенно если нет возможности снизить температуру в помещении, подгузник с новорожденного лучше снять.
Следует помнить, что температуру нужно измерять, когда малыш спокоен, так как плач, возбужденное состояние, перегревание, физическая активность способствуют повышению температуры тела. При измерении температуры в естественных складках тела (паховой, подмышечной впадине) их нужно тщательно протереть, так как влага занижает показатели термометра. После плача, эмоционального или физического возбуждения ребенка необходимо подождать не менее 30 мин. И измерять температуру в спокойном состоянии.
Для определения ректальной температуры у новорожденного следует положить малыша на спинку (можно к себе на колени), поднять и отвести ножки, как при подмывании, смазать кожу анального отверстия детским кремом (также можно смазать тонким слоем крема и колбу термометра, однако необходимо помнить, что толстый слой смазки может искажать показатели прибора). Предварительно стряхнув ртутный столбик ниже отметки 36°С, нужно ввести термометр в задний проход на глубину около 2 см. Затем ножки малыша нужно свести и подержать в таком положении не менее 3 мин.
Если не удается измерить ректальную температуру, малыш плачет, успокойте его, а спустя некоторое время измерьте температуру в подмышечной впадине. При этом ребенок может находиться у вас на руках. Измеренную температуру и время измерения необходимо записать, чтобы затем показать лечащему педиатру: составленный график температур (температурная кривая) может помочь при постановке диагноза.
При увеличенной потере жидкости, что часто наблюдается при лихорадке, а также может усугубляться наличием рвоты, поноса, у новорожденных быстро развивается обезвоживание. Обезвоживание само по себе может способствовать повышению температуры тела ребенка. Допаивание — основной метод борьбы с обезвоживанием. Детей, находящихся на грудном вскармливании, необходимо чаще прикладывать к груди (в женском молоке достаточно много воды). При отказе грудничка от молока, а также малышам, находящимся на искусственном вскармливании, следует предложить фенхелевый чай, кипяченую воду. Жидкость нужно давать небольшими количествами (малышу первого месяца — по одной чайной ложке каждые 20-30 минут), так как одновременно выпитый большой объем жидкости может самостоятельно спровоцировать рвоту в результате перерастяжения стенок желудка. При резком обезвоживании врач может назначить специальные солевые растворы для новорожденных. В тяжелых случаях может потребоваться госпитализация.
В качестве доврачебной помощи детям при лихорадке широко используются различные физические методы снижения температуры. В основе этих способов лежит увеличение теплоотдачи.
Самым распространенным способом нелекарственного снижения температуры является обтирание. Новорожденного раздевают и обтирают его тельце салфетками, смоченными в воде с температурой 36-37°С. Обтирание водой более низкой температуры может вызвать дрожь, что, в свою очередь, лишь способствует дополнительному повышению температуры тела.
Малыша выкладывают на пеленку с подстеленной под нее клеенкой. Воду необходимой температуры располагают рядом. Смочив салфетку, следует отжать ее, а затем осторожными нерастирающими движениями обтереть тело ребенка от периферии (начиная с ручек, ножек) к центру. Легкое трение способствует рефлекторному расширению сосудов, что улучшает теплоотдачу, а испарение воды усиливает этот процесс. Воду периодически следует разбавлять более теплой, не допуская ее значительного остывания и поддерживая температуру воды близкой к нормальной температуре тела.
Обтирания растворами спирта, уксуса или водкой в настоящее время не рекомендуются, так как вдыхание паров этих веществ может быть небезопасно для ребенка, а интенсивное испарение может спровоцировать мышечную дрожь и повысить температуру.
На лоб крохе можно положить прохладный компресс — салфетку, смоченную в воде комнатной температуры. Необходимо периодически смачивать салфетку водой, чтобы компресс не превратился в согревающий.
В настоящее время практически не применяют обертывания влажной простыней, так как это затрудняет потоотделение — естественный путь теплоотдачи. Температура тела быстрее снизится при открытой коже. Редко используются и клизмы с прохладной водой.
В случаях очень высокой температуры (выше 39,5°С) на область крупных сосудов (в пах, в подмышечные впадины, подколенные и локтевые сгибы, на височные и сонные артерии) для увеличения и ускорения отдачи тепла кладут завернутые в ткань кусочки льда. Существуют специальные замерзающие гели, пакеты или грелки с которыми также можно использовать в таких ситуациях.
Главное правило — лекарственные препараты можно давать новорожденному только по рекомендации лечащего педиатра. Ни в коем случае нельзя ориентироваться на ваш личный, предшествующий опыт или обширный опыт бабушек, соседок и знакомых. Каждую ситуацию должен оценить детский врач и, учитывая все показания и противопоказания, назначить соответствующее лечение в необходимой дозировке.
В случаях неинфекционной лихорадки это могут быть рекомендации по режиму, уходу за новорожденным, коррекция кормлений, питьевого режима и т.д. Иногда может потребоваться дополнительная диагностика для установления причины повышения температуры у новорожденного.
При инфекционных лихорадках врач назначит лечение, направленное на подавление болезнетворного агента — вирусов или бактерий. При вирусных заболеваниях это может быть назначение Интерферона или препаратов, усиливающих продукцию Интерферона в организме; при болезнях, вызванных бактериями, назначаются антибиотики. Вопрос о необходимости использования жаропонижающих средств (антипиретиков) у малыша младше 1 месяца (новорожденного) решается лечащим врачом.
В настоящее время в педиатрической практике наиболее часто используются жаропонижающие препараты, действующим веществом в которых является либо Парацетамол, либо Ибупрофен. Это самые безопасные (особенно ибупрофен), эффективные и хорошо изученные антипиретики, разрешенные к использованию у детей с 6 месяцев. Для детей младше этого возраста вопрос о применении Парацетамола или Ибупрофена решается лечащим врачом в зависимости от конкретной ситуации. Препараты используются в виде суспензий, сиропов или ректальных свечей.
Особое внимание следует уделить разовой и суточной дозировке препарата (она рассчитывается на реальный вес малыша). Превышение дозы лекарственного вещества может вызвать различные, иногда очень тяжелые, побочные эффекты и токсические реакции. Так, например, передозировка Парацетамола вызывает токсическое поражение печени и почек.
Раньше в детской практике широко использовалась ацетилсалициловая кислота (Аспирин), однако данные научных исследований выявили зависимость между приемом Аспирина при вирусных заболеваниях у детей и развитием синдрома Рея — тяжелого поражения головного мозга и печени. Поэтому в настоящее время Аспирин не рекомендован для лечения детей младше 15 лет.
Анальгин (метамизол) до сих пор выпускается российскими фармпредприятиями, хотя во многих странах мира применение этого препарата запрещено или резко ограничено. Это связано с тяжелыми побочными реакциями, вызываемыми Анальгином: серьезными нарушениями кроветворения, анафилактическим шоком (аллергическая шоковая реакция), иммунным поражением печени, легких, почек. С 1992 года Фармкомитетом РФ принято решение ограничить применение метамизола для детей и подростков до 18 лет. Однако следует отметить, что врачи скорой и неотложной помощи при необходимости с успехом применяют это препарат для младенцев.
Амидопирин и Фенацетин с 60-х годов XX века изъяты из списка жаропонижающих препаратов в связи с тяжелыми токсическими реакциями и угнетением кроветворения на фоне их применения. Однако производство этих препаратов в нашей стране до сих пор не прекращено.
Действие жаропонижающих препаратов можно оценить через 30-40 мин. после их приема. В среднем они снижают температуру на 0,5-1,5°С, однако эффект во многом зависит от индивидуальной чувствительности к препарату.
Еще раз следует напомнить, что лихорадка является лишь симптомом, который свидетельствует об изменении работы механизмов терморегуляции организма. Поэтому терапия прежде всего должна быть направлена на устранение причин, вызвавших лихорадку. Жаропонижающие средства являются вспомогательным, симптоматическим лечением, улучшающим самочувствие пациента.
Содержание статьи
3-месячный ребенок во многом все еще беспомощен, однако по сравнению с 2-месячными умеет и может многое. Помимо материнского молока, он может переваривать некоторые прикормы. У него формируются изгибы позвоночника, в первую очередь – шейный лордоз. Ребенок может бодрствовать несколько часов подряд, активно двигая руками и ногами, с интересом наблюдая за окружающим миром. У некоторых детей уже в 3 месяца появляются первые молочные зубы.
Какая должна быть температура тела у ребенка в 3 месяца? Ответить на этот вопрос не так просто, ведь норма – понятие условное. Терморегуляция в 3 месяца все еще незрелая, реагирует на изменения внешней среды довольно медленно. В результате, в течение суток показатели термометрии грудничка могут различаться на целый градус, в зависимости от того, как давно он кушал, спал, насколько активный был в последние часы и так далее.
Чаще всего нормальным называют диапазон 36,4-37,4 градусов Цельсия. Температура тела – ненадежный показатель в грудном возрасте. Его рассматривают только в комплексе с другими симптомами, учитывая состояние ребенка в целом. Один ребенок в 3 месяца при температуре 37 3 С чувствует себя отлично, другой же страдает от избыточного тепла.
Если показатели термометра поднялись до 38 градусов, это однозначно говорит о болезни. Необходимо выяснить причину такого повышения.

- ОРВИ – острая вирусная респираторная инфекция, т.е. простуда, наступает обычно после переохлаждения и контакта с больными (простуженными) людьми;
- грипп может вызвать сильную лихорадку, которая продержится 2-3 дня;
- отит – воспаление среднего уха – часто появляется у детей после купания в прохладной воде, а также при невылеченном насморке;
- синусит также является осложнением насморка;
- воспаление почек у малыша также связано с переохлаждением;
- пневмония – опасная причина жара у грудничка, может развиться на фоне обычной простуды и кашля;
- детские инфекции, такие как корь, краснуха, коклюш и другие требуют госпитализации и своевременного лечения;
- пищевое отравление чаще всего вызывает испорченный прикорм;
- повысить температуру до 37,5 С в таком возрасте может и раннее прорезывание зубов.
Это далеко не полный список заболеваний, сопровождающихся повышением температуры тела в грудном возрасте. Если вы затрудняетесь с определением причин лихорадки, посоветуйтесь с врачом.
Что же делать, если в 3 месяца у ребенка температура поднялась до 38 градусов? Многие педиатры не рекомендуют сбивать температуру у детей от трех месяцев, если она не превышает 39 градусов. Исключение – дети с болезнями сердца, сосудов и нервной системы – у них жар сбивают с 38,5 С. При этом очень важно, чтобы ребенок был теплым, румяным, потел. Если кожа больного стала бледной, холодной и сухой – необходимо принять спазмолитический и жаропонижающий препараты и растереть кожу ребенка руками до румянца. Такие симптомы характерны для бледной горячки – состояния, при котором сосуды кожи резко сокращаются. В результате избыточное тепло не может выйти, и вызывает перегрев внутренних органов.
Сбивать же температуру бесконтрольно нельзя. Дело в том, что в условиях повышенной температуры многие патогенные микроорганизмы не могут размножаться, а иммунная система, наоборот, активируется и работает намного эффективнее.

Далеко не все мамы могут мириться с такими рекомендациями, особенно если грудничок тяжело переносит лихорадку – плачет, капризничает, не может есть и спать.
В любом случае, сбивать жар следует при показателях не ниже 38 градусов. Субфебрильная температура не опасна, и обычно переноситься довольно легко.
Чтобы снизить температуру тела, применяют медикаменты и физические методы. И те, и другие имеют свои недостатки и преимущества.
К физическим методам охлаждения относятся:
- растирание тела больного жидкостью;
- прохладная ванна или душ;
- обильное питье;
- освобождение от одежды, проветривание комнаты.
При неумелом применении эти методы могут больше навредить, чем помочь.
Однозначно не стоит применять прохладный душ и ванну – это может закончиться для грудничка отитом, воспалением почек и т.д.
К растиранию отношение врачей неоднозначное. С одной стороны, некоторые запрещают их, так как прикосновение холодной губки может вызвать спазм сосудов, и как результат – бледную лихорадку (смотри выше). С другой – протирание кожи водой приятной температуры и ее испарение имитирует процесс испарения пота, благодаря чему тело действительно избавляется от избытка тепла. Категорически запрещено добавлять в воду спирт, водку, уксус! Эти вещества способны проникать через кожу в кровь, вызывая интоксикацию (отравление).
Такие методы, как обильное питье, проветривание (естественно, в отсутствие больного ребенка), освобождение от одежды могут применяться при лихорадке любой этиологии.

Существуют более сильные жаропонижающие, однако использовать их может только медик.
Повышенная температура тела у грудного ребенка не является болезнью сама по себе, это лишь симптом заболевания. Частыми причинами повышения температуры у новорожденных являются острые бактериальные и вирусные инфекции. Также температура может подскочить от перегрева, эмоционального стресса, обезвоживания организма, реакция на прививку, прорезывания зубов, поражения ЦНС.
Известно, что при температуре в пределах до 39 °С практически все известные вирусы и бактерии погибают, загрязняя собой организм. При этом появляется интоксикация и, как следствие, возрастает температура, что активизирует иммунную систему.
При высокой температуре тела у грудного ребенка нужно ориентироваться не только на градусник, но и на поведение малыша. Если в целом состояние новорожденного нормальное и поведение адекватное – снижать температуру медицинскими препаратами не стоит торопиться.
Эксперты Всемирной Организации Здравоохранения (ВОЗ) рекомендуют не снижать температуру посредством приема лекарства, даже если она достигает пределов 39°С, при условии, что ребенок ее нормально переносит и остается активным. Можно попытаться снизить ее физически – снять с ребенка дополнительный слой одежды или раздеть полностью (воздушные ванны), проветрить комнату, протирать прохладной водичкой.
Но если у грудничка бледный вид, ладошки и ступни холодные, неадекватное поведение (апатичен, капризен, отказывается от еды и питья), а температура в пределах 38 – скорей всего, без помощи врача и лекарств не обойтись.
Внимание , перед тем как бить тревогу читаем статью о нормах температуры тела у грудных детей — http://razvitie-krohi.ru/zdorove-rebenka/kakaya-normalnaya-temperatura-tela-dolzhna-byit-u-grudnichka.html Нормальной температурой может быть от 36 до 38 градусов
Есть отдельная категория детей, у которых лучше не допускать повышения температуры до 38°С. Это:
- ребенок первых двух месяцев жизни;
- ребенок, у которого в предыдущих случаях высокой температуры наблюдались судороги;
- дети с хроническими заболеваниями.
Ознакомьтесь со статьей: как померить температуру новорожденному ребенку (Правила и способы измерения температуры у новорожденных: в подмышечной впадине ртутным или цифровым термометром, ректально, лобным термометром, термометром-соской, в ушке ушным термометром.)

Температура тела у новорожденного 38 °С является защитной функцией организма. Обычно малыши ее всегда достаточно хорошо переносят, продолжают быть активными, имеют хороший аппетит, ручки и ножки теплые. При этом следует давать ребенку больше теплого питья, желательно делать настои из трав для улучшения и поддержания общего состояния крохи. Обязательного снижения температуры добиваться не стоит, т.к. именно в диапазоне с 38 до 39°С включаются защитные иммунные функции организма. Наблюдая за ребенком, от применения медикаментозных препаратов временно можно воздержаться.
При температуре в 39 °С в большинстве случаев проявляется вялостью ребенка, отказ от кормления, раздражительность, взгляд становится туманным, ручки и ножки могут быть холодными, учащенное сердцебиение и затрудненное дыхание. При таких симптомах однозначно требуется медицинская помощь.
Как оказать первую помощь, если у грудничка продолжает держаться высокая температура, что делать для облегчения состояния ребенка и чем сбить жар?
- Обеспечьте ребенка обильным питьем, можно на травяных настоях, понижающих жар.
- Если ребенок находится на грудном вскармливании, чаще прикладывайте его к груди. Грудное молоко достаточно обеспечивает младенца влагой.
- Проследите, чтобы малыш был одет соответственно температуре в комнате, т.к. дополнительный слой одежды только усилит температуру тела за счет перегрева.
- Рекомендуется делать воздушные ванны. Разденьте ребенка до гола (снимите подгузник) и пусть малыш полежит голеньким минут 10-15.
- Положите ребенку прохладную салфетку на лоб.
Основным требованием к выбору жаропонижающего лекарства для детей грудного периода является, прежде всего, безопасность и эффективность. ВОЗ рекомендованы только парацетамол (Панадол, Эффералган) (может быть суспензия, сироп, свечи) и ибупрофен (нурофен, ибуфен) , полностью отвечающие требованиям безопасности, разрешенные детям с первых месяцев жизни для употребления в домашних условиях и в стационаре.
Давать малышам аспирин запрещено, ввиду сильных побочных эффектов для детского организма.
Но если у вашего ребенка высокая температура появилась впервые, все же будет лучше воздержаться от самостоятельного применения лекарства и получить рекомендацию врача.
По теме температуры:
Рекомендуем посмотреть видео:
Видео: как измерить температуру ребенку:
Девочки привет! Сегодня я расскажу вам, как же мне удалось прийти в форму, похудеть на 20 килограммов, и, наконец, избавиться от жутких комплексов полных людей. Надеюсь, информация окажется для вас полезной!
Хотите первыми читать наши материалы? Подписывайтесь на наш телеграм-канал
Если у трехмесячного ребенка температура, то родители начинают очень сильно переживать по этому поводу. При повышении температуры у трехмесячного карапуза родителям не следует паниковать, а взять ситуацию под свой контроль, но это вовсе не означает, что нужно заниматься самолечением. Бороться с высокой температурой следует при помощи правильного и рационального подхода, а это значит, что для начала следует выяснить, что же спровоцировало ее повышение. Именно об этом и узнаем из данного материала.
С каждым месяцем ребенок становится все взрослее и активнее. Кроха уже меньше спит, а больше бодрствует, изучая окружающий мир. У малыша в таком возрасте начинают появляться первые молочные зубки, которые приносят родителям одновременно радость и огорчение. На фоне того, что ребенок продолжает активно развиваться, наблюдаются значительные перепады гипертермии. Но какая нормальная температура свойственна для детей в возрасте 3 месяцев?
Прежде чем говорить о температурных показаниях, следует отметить, что процесс терморегуляции продолжает адаптироваться к окружающей среде на протяжении первого года жизни. Когда исполняется 3 месяца ребенку, то терморегуляция продолжает колебаться в пределах от 36 до 37,4 градусов. В некоторых случаях, у детей температура может понижаться ниже 36 градусов, что также свидетельствует о развитии некоторых видов патологий. На протяжении всего дня у малыша норма температуры может изменяться, что вовсе не является отклонением, а даже наоборот, свидетельствует о правильном развитии карапуза. В возрасте 3 месяцев для ребенка норма температуры тела составляет 37-37,2 градусов, но при этом на ее значительные колебания влияют такие факторы:
- температура в помещении, где проводит время малыш;
- подвижность и активность малыша, чем он больше подвижный, тем высшее значение будет показывать градусник;
- употребление пищи, так как во время грудного кормления у малышей обычно повышается жар на 0,3-0,6 градусов, что вовсе не является отклонением;
- во время сна гипертермия снижается, поэтому показания градусника для ребенка 3 месяца будут составлять от 36 до 36,7 градусов.
Какая же должна быть температура у трехмесячного карапуза, зависит и от физиологических особенностей организма. Если кроха начал активно набирать вес, то и значение градусника будут выше, чем у худеньких деток. Нормальная температура тела для малыша в три месяца колеблется в диапазоне от 36,2 до 37,4 градусов. Все значения термометра у ребенка в возрасте 3 месяцев, которые выходят за вышеуказанные пределы, можно рассматривать как вероятность развития недугов. Не остается сомнений тогда, когда у ребенка температура 38 сопровождается возникновением дополнительных симптомов, как например, сыпь, зуд, кашель, насморк. Если малыш не испытывает признаков недомогания, а температура при этом держится на отметке 37 градусов, то не стоит паниковать, и пытаться сбить такое значение.
У ребенка в 3 месяца температура 38 обязательно свидетельствует о возникновении различного рода нарушений в организме. Причины таких нарушений могут обуславливаться следующими факторами:
- Простудные заболевания. Обычно простудные заболевания не заставляют себя долго ждать, так как малышу достаточно переохладиться или вступить в контакт с простуженным человеком. К простудным заболеваниям относятся: ОРВИ, грипп, простуда. Обычно температура при вирусных недугах возрастает выше 38-39 градусов, но первое время может держаться на субфебрильном уровне.
- Детские инфекционные заболевания. После рождения малыши подвержены развитию таких детский заболеваний, как корь, краснуха, коклюш, ветрянка. Детям лучше переболеть данными недугами в младенческом возрасте, так как чем младше ребенок, тем с меньшими осложнениями протекает заболевание.
- Бактериальные заболевания. В 3 месяца температура 38, что делать в таком случае? Если субфебрильная температура держится более 2-3 дней у малыша, то свидетельствовать это может о развитии воспалительных процессов или бактериальном заражении организма. Для лечения бактериальных недугов применяются антибиотики. К бактериальным заболеваниям относятся: тонзиллит, ангина, пневмония, бронхит и прочие.
- Пищевые отравления. У ребенка температура 37 может возникнуть по причине пищевого отравления. К трем месяцам родители начинают постепенно вводить прикорм для малыша. Если прикорм будет не свежим, то итогом его употребления будет являться пищевое отравления, при котором потребуется госпитализировать карапуза. Родителям не следует забывать о том, что желудок карапуза еще очень слабенький, поэтому новые продукты он воспринимает как аллергены.
- Прорезывание зубов. Третий день у ребенка повышенная гипертермия может свидетельствовать о прорезывании зубиков. К трем месяцам жар повышается до 38 градусов, и может держаться до пяти дней по причине появления зубов. В зависимости от того, как организм реагирует на процесс появления зубов, протекание данного явления может вызывать соответствующие осложнения.
Важно знать! Причин повышенной и высокой температуры тела у детей много, но для того чтобы сбить ее, необходимо поставить правильный диагноз.
Как сбить температуру у ребенка в возрасте 3-5 месяца. Если температура не превышает 38-38,5 градусов, то прибегать к ее снижению врачи категорически запрещают. Если у ребенка есть заболевания сердца, сосудистой и нервной системы, то давать жаропонижающие малышу следует уже при 38 градусов, чтобы исключить развития фебрильных судорог.
Важно знать! Месячному малышу сбивать жар при помощи медикаментозных препаратов категорически запрещается.
Как правильно сбивать жар ребенку? Изначально важно убедится в том, что такую температуру сбивать необходимо. Если она была ниже 38,5 градусов, то не исключается что через некоторое время ее значение может увеличиться. Из этого следует, что детям температуру нужно измерять регулярно при обнаружении первых признаков недомогания организма.
Ребенок и температура – это два взаимосвязанных фактора, ведь нет ни одного малыша, который бы вырос и при этом ни разу у него не было признаков повышенной температуры. Детям с 2-3 месяцев можно прибегать к понижению жара при помощи медикаментозных жаропонижающих препаратов. Одними из наиболее популярных – это Ибупрофен или Парацетамол. В таком возрасте рекомендуется отдать предпочтение ректальным свечам. При поносе у детей следует прибегнуть к применению пероральной формы жаропонижающих.
В завершении немаловажно отметить, что родителям важно следить за состоянием здоровья малыша с первых дней жизни. Часто серьезные патологические отклонения можно обнаружить по субфебрильной температуре, например, опухоли. При субфебрильной температуре рекомендуется показать малыша врачу, чтобы убедиться в том, что ребенку ничего не грозит.
Изменения температурного режима у маленьких деток происходит при активизации защитных функций организма, которые так реагируют на попадание внутрь инфекции. При повышении температуры грудничка выше 37 градусов большая часть вирусов и бактерий погибает, их размножение в теле новорожденного ребенка прерывается, вследствие чего происходит постепенное вымирание патогенных микроорганизмов.
Физиологически устроено так, что под действием окружающей среды изменяется температура тела. Этот процесс называется «терморегуляция организма», причем основным ее центром является один из отделов мозга. У грудничков данный механизм функционирует пока еще не совсем корректно, поэтому малыши часто перегреваются или охлаждаются. Температура тела у грудничка регулируется с помощью двух процессов – теплоотдачи и теплопродукции.
Теплопродукция у новорожденных крох работает очень активно: ребенок вырабатывает намного больше тепла, чем взрослый, а вот отдавать его у детей получается плохо из-за недоразвитости потовых желез. Источником тепла у деток в первые месяцы жизни служит бурый жир, накапливающийся в маленьком тельце с конца внутриутробной жизни. Подкожная прослойка жира у малышей очень тонкая, поэтому вырабатываемое тепло не сохраняется внутри тела. Поскольку дрожать новорожденные не умеют, при замерзании они активно дергают ножками и ручками.
У новорожденных до достижения ими годовалого возраста температурный показатель может достигать отметки 37,4 градусов (если замер происходит в подмышечных впадинах). Такая условная норма температуры у грудничка обусловлена несовершенной терморегуляцией детского организма. Потоотделение у малышей развито плохо, поэтому отдавать лишнюю влагу они не могут. Этим обусловлена необходимость внимательно отслеживать температурные изменения малыша.
Поскольку каждый ребенок индивидуален, норма показателя градусника может отличаться. Если зафиксирована повышенная температура у младенца, при этом малыш спокоен, хорошо кушает и выглядит, то повода для беспокойства нет. Также родителям не стоит переживать, если у крохи незначительно снизилась температура (до 35,7 градусов) – это может быть связано с индивидуальными особенностями развития ребенка.
Молодых родителей интересует, какая температура должна быть у новорожденного в первый месяц жизни. Невзирая на то, что терморегуляция у младенцев еще не отлажена, принято считать нормальной температуру в границах от 36,3 до 37,5 градусов. Родителям, кроме того, нужно знать, что вечером у малышей может подниматься показатель градусника на несколько десятых. При этом температура у новорожденного немного понижается, когда он засыпает. Если малышу жарко в течение дня, его тело нагревается и, как следствие, растет температура: в данном случае кроху нужно на время раздеть.
Приблизительно до годовалого возраста средняя температура тела грудничка держится в границах 36,6-37,4 градусов, при этом вредя для его здоровья нет. Позже функция терморегуляции налаживается и показания градусника становятся более устойчивыми. Если температурный показатель растет после приема еды, сильного крика, активных движений или плача – это считается нормой. Признаки, по которым можно определить рост температуры:
- редкое мочеиспускание;
- потливость тела и головы;
- горячая, покрасневшая кожа лба;
- горячие конечности (при этом ребенок не кушал и не плакал);
- беспокойство грудничка.
Педиатры считают этот показатель допустимым у малышей до года. Беспокоиться не стоит в случае, если при этом кроха хорошо кушает, активно себя ведет, имеет нормальный и регулярный стул. Отметка в 37 градусов на градуснике считается нормой, поскольку из-за плохой терморегуляции дети быстро перегреваются и переохлаждаются. Организм грудничка только формирует способность контролировать физиологические процессы, поэтому такая температура у грудничка не требует лечения. Насторожить маму с папой должна ситуация, при которой симптом сопровождается другими:
- плохой аппетит, его отсутствие;
- жидкий стул;
- пассивность;
- беспокойство.
Данный показатель свидетельствует о защитной реакции организма крохи на какой-либо раздражитель. Как правило, малыши легко переносят такую температуру, продолжая быть активными и имея хороший аппетит. При этом родителям следует почаще поить грудничка теплой водой или настоем трав. Не обязательно прибегать к методам снижения температуры, поскольку в диапазоне между 38 и 39 градусами включаются иммунные функции организма. При этом важно продолжать наблюдать за малышом, чтобы своевременно обратиться к врачу при появлении других симптомов.
При показателе термометра 39 градусов у малыша наблюдается вялость, он может отказывать от еды, становится раздражительным, взгляд затуманивается, ножки и ручки становятся прохладными, а дыхание с сердцебиением – затрудненными. Такие симптомы требуют срочной медицинской помощи, поэтому пытаться помочь малышу самостоятельно не нужно, иначе у грудничка могут возникнуть тяжелые осложнения.
Если у новорожденного наблюдается относительно низкий показатель (35 градусов или около того), при этом кроха ведет себя привычно, оставаясь активным и спокойным, то повода для паники нет. Возможно, это является индивидуальной нормой ребенка или связано с изменениями процессов терморегуляции. Малыш только начинает приспосабливаться к внешним условиям, а температурные скачки являются свидетельством такой адаптации к окружающей среде. Если состояние ребенка не ухудшается, обращаться к врачу нет причин.
Родителям важно знать не только, какая температура у грудного ребенка считается нормальной, но и при каком показателе градусника ее стоит начинать сбивать. Большинство враче не рекомендуют снижать показатель ниже отметки 38,5, если только возраст малыша не меньше 2 месяцев. При этом использовать лучше подручные средства, а не медикаменты (прием последних оправдан при 39 градусах и выше). Если градусник в течение длительного времени показывает выше 37,5 – это может свидетельствовать о наличии детских инфекций, поэтому стоит показать ребенка врачу.
Ответственным за терморегуляцию является один из центров мозга, при этом повышенный показатель термометра служит симптом, а не самостоятельной болезнью. Причины лихорадки могут быть разными:
- инфекционные заболевания, которые провоцируются вирусами и бактериями, попадающими в организм крохи;
- неинфекционные (эндокринные патологии, неврозы, высокая эмоциональная или физическая активность, пр.).
Кроме того, показатели термометра могут зашкаливать при:
- стрессе;
- перегреве;
- обезвоживании;
- поражениях ЦНС;
- острой реакции на прививку;
- прорезывании зубов.
Практически любое заболевание вызывает у крохи лихорадку, которая, кроме того, моет указывать на перегрев, реакцию на вакцину, начало прорезывания зубов или обезвоживание организма. Если градусник показывает не очень высокое значение (до 38,5), при этом малыша ничего не беспокоит: он хорошо кушает и ведет себя активно, облегчить его состояние можно с помощью обертывания во влажную пеленку. Наладить терморегуляцию, кроме того, получится с помощью таких способов:
- охлаждение помещения до 20 градусов или ниже;
- обеспечение ребенка обильным питьем в большом количестве (водой, компотом, грудным молоком, отваром трав, другим любым теплым питьем);
- обтирание влажной губкой (подходит для совсем маленьких крох);
- временное освобождение крохи от одежды.
При вирусных инфекциях и других заболеваниях отмечается рост температурного показателя и общее ухудшение самочувствия новорожденного. В данном случае нужно вызвать врача, который, вероятно, назначит лекарственные препараты с жаропонижающим эффектом. Что собьет жар у крохи:
- Детский парацетамол. Аналогами являются Калпол, Панадол, Эффералган. Детские препараты относятся к категории жаропонижающих и способны устранять боль. В возрасте до 6 лет рекомендуется ограничиться 3-дневным лечением. При этом сироп деткам 6-12 месяцев рекомендуется давать по 5-8,5 мл с интервалами в приеме не меньше 4 часов. Ректальные свечи применяются для деток 3-9 месяцев по 1 суппозиторию не более 4 часов в сутки с таким же интервалом перед следующей дозой.
- Ибупрофен. Жаропонижающий препарат снимает воспаление и болезненный синдром. Запрещено применять средство до достижения полугодовалого возраста. Препарат не имеет строгих противопоказаний по длительности использования, однако давать свечи или сироп ребенку можно не больше 3 раз за сутки. Применяется Ибупрофен исключительно при высокой температуре. Суспензию дают в возрасте 6-12 месяцев по 2,5 мл (максимальная суточная доза – 7,5 мл). Свечи ставят деткам 3-9 месяцев через каждые 6-8 часов, старшим малышам – 1 суппозиторий каждые 6 часов.
Запрещено обтирать кроху уксусом, водкой или спиртом, поскольку эти жидкости быстро впитываются в кожу, вызывая серьезное интоксикацию. Кроме того, нельзя слишком маленьких деток нельзя закутывать мокрую холодную ткань – это может стать причиной спазма сосудов, как следствие такое лечение вызовет судороги. Запрещается укутывать детей в теплые одеяла или надевать слишком много теплой одежды. Любые медикаменты и мероприятия по снижению температурного режима допускается использовать лишь после консультации с врачом.
Не рекомендуется лечить крох Анальгином, поскольку лекарство может спровоцировать опасные побочные эффекты: во многих странах этот препарат запрещен или строго ограничен (применяется исключительно в условиях стационара). Список других категорически запрещенных для новорожденных медикаментов, после приема которых могут проявляться серьезные негативные эффекты:
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Если у трехмесячного ребенка температура, то родители начинают очень сильно переживать по этому поводу. При повышении температуры у трехмесячного карапуза родителям не следует паниковать, а взять ситуацию под свой контроль, но это вовсе не означает, что нужно заниматься самолечением. Бороться с высокой температурой следует при помощи правильного и рационального подхода, а это значит, что для начала следует выяснить, что же спровоцировало ее повышение. Именно об этом и узнаем из данного материала.
С каждым месяцем ребенок становится все взрослее и активнее. Кроха уже меньше спит, а больше бодрствует, изучая окружающий мир. У малыша в таком возрасте начинают появляться первые молочные зубки, которые приносят родителям одновременно радость и огорчение. На фоне того, что ребенок продолжает активно развиваться, наблюдаются значительные перепады гипертермии. Но какая нормальная температура свойственна для детей в возрасте 3 месяцев?
Прежде чем говорить о температурных показаниях, следует отметить, что процесс терморегуляции продолжает адаптироваться к окружающей среде на протяжении первого года жизни. Когда исполняется 3 месяца ребенку, то терморегуляция продолжает колебаться в пределах от 36 до 37,4 градусов. В некоторых случаях, у детей температура может понижаться ниже 36 градусов, что также свидетельствует о развитии некоторых видов патологий. На протяжении всего дня у малыша норма температуры может изменяться, что вовсе не является отклонением, а даже наоборот, свидетельствует о правильном развитии карапуза. В возрасте 3 месяцев для ребенка норма температуры тела составляет 37-37,2 градусов, но при этом на ее значительные колебания влияют такие факторы:
- температура в помещении, где проводит время малыш;
- подвижность и активность малыша, чем он больше подвижный, тем высшее значение будет показывать градусник;
- употребление пищи, так как во время грудного кормления у малышей обычно повышается жар на 0,3-0,6 градусов, что вовсе не является отклонением;
- во время сна гипертермия снижается, поэтому показания градусника для ребенка 3 месяца будут составлять от 36 до 36,7 градусов.
Какая же должна быть температура у трехмесячного карапуза, зависит и от физиологических особенностей организма.
ли кроха начал активно набирать вес, то и значение градусника будут выше, чем у худеньких деток. Нормальная температура тела для малыша в три месяца колеблется в диапазоне от 36,2 до 37,4 градусов. Все значения термометра у ребенка в возрасте 3 месяцев, которые выходят за вышеуказанные пределы, можно рассматривать как вероятность развития недугов. Не остается сомнений тогда, когда у ребенка температура 38 сопровождается возникновением дополнительных симптомов, как например, сыпь, зуд, кашель, насморк. Если малыш не испытывает признаков недомогания, а температура при этом держится на отметке 37 градусов, то не стоит паниковать, и пытаться сбить такое значение.
У ребенка в 3 месяца температура 38 обязательно свидетельствует о возникновении различного рода нарушений в организме. Причины таких нарушений могут обуславливаться следующими факторами:
- Простудные заболевания. Обычно простудные заболевания не заставляют себя долго ждать, так как малышу достаточно переохладиться или вступить в контакт с простуженным человеком. К простудным заболеваниям относятся: ОРВИ, грипп, простуда. Обычно температура при вирусных недугах возрастает выше 38-39 градусов, но первое время может держаться на субфебрильном уровне.
- Детские инфекционные заболевания. После рождения малыши подвержены развитию таких детский заболеваний, как корь, краснуха, коклюш, ветрянка. Детям лучше переболеть данными недугами в младенческом возрасте, так как чем младше ребенок, тем с меньшими осложнениями протекает заболевание.
- Бактериальные заболевания. В 3 месяца температура 38, что делать в таком случае? Если субфебрильная температура держится более 2-3 дней у малыша, то свидетельствовать это может о развитии воспалительных процессов или бактериальном заражении организма. Для лечения бактериальных недугов применяются антибиотики. К бактериальным заболеваниям относятся: тонзиллит, ангина, пневмония, бронхит и прочие.
- Пищевые отравления. У ребенка температура 37 может возникнуть по причине пищевого отравления. К трем месяцам родители начинают постепенно вводить прикорм для малыша. Если прикорм будет не свежим, то итогом его употребления будет являться пищевое отравления, при котором потребуется госпитализировать карапуза. Родителям не следует забывать о том, что желудок карапуза еще очень слабенький, поэтому новые продукты он воспринимает как аллергены.
- Прорезывание зубов. Третий день у ребенка повышенная гипертермия может свидетельствовать о прорезывании зубиков. К трем месяцам жар повышается до 38 градусов, и может держаться до пяти дней по причине появления зубов. В зависимости от того, как организм реагирует на процесс появления зубов, протекание данного явления может вызывать соответствующие осложнения.
Важно знать! Причин повышенной и высокой температуры тела у детей много, но для того чтобы сбить ее, необходимо поставить правильный диагноз.
Как сбить температуру у ребенка в возрасте 3-5 месяца. Если температура не превышает 38-38,5 градусов, то прибегать к ее снижению врачи категорически запрещают. Если у ребенка есть заболевания сердца, сосудистой и нервной системы, то давать жаропонижающие малышу следует уже при 38 градусов, чтобы исключить развития фебрильных судорог.
Важно знать! Месячному малышу сбивать жар при помощи медикаментозных препаратов категорически запрещается.
Как правильно сбивать жар ребенку? Изначально важно убедится в том, что такую температуру сбивать необходимо. Если она была ниже 38,5 градусов, то не исключается что через некоторое время ее значение может увеличиться. Из этого следует, что детям температуру нужно измерять регулярно при обнаружении первых признаков недомогания организма.
Ребенок и температура – это два взаимосвязанных фактора, ведь нет ни одного малыша, который бы вырос и при этом ни разу у него не было признаков повышенной температуры. Детям с 2-3 месяцев можно прибегать к понижению жара при помощи медикаментозных жаропонижающих препаратов. Одними из наиболее популярных – это Ибупрофен или Парацетамол. В таком возрасте рекомендуется отдать предпочтение ректальным свечам. При поносе у детей следует прибегнуть к применению пероральной формы жаропонижающих.
В завершении немаловажно отметить, что родителям важно следить за состоянием здоровья малыша с первых дней жизни. Часто серьезные патологические отклонения можно обнаружить по субфебрильной температуре, например, опухоли. При субфебрильной температуре рекомендуется показать малыша врачу, чтобы убедиться в том, что ребенку ничего не грозит.
3-месячный ребенок во многом все еще беспомощен, однако по сравнению с 2-месячными умеет и может многое. Помимо материнского молока, он может переваривать некоторые прикормы. У него формируются изгибы позвоночника, в первую очередь – шейный лордоз. Ребенок может бодрствовать несколько часов подряд, активно двигая руками и ногами, с интересом наблюдая за окружающим миром. У некоторых детей уже в 3 месяца появляются первые молочные зубы.
Какая должна быть температура тела у ребенка в 3 месяца? Ответить на этот вопрос не так просто, ведь норма – понятие условное. Терморегуляция в 3 месяца все еще незрелая, реагирует на изменения внешней среды довольно медленно. В результате, в течение суток показатели термометрии грудничка могут различаться на целый градус, в зависимости от того, как давно он кушал, спал, насколько активный был в последние часы и так далее.
Чаще всего нормальным называют диапазон 36,4-37,4 градусов Цельсия. Температура тела – ненадежный показатель в грудном возрасте. Его рассматривают только в комплексе с другими симптомами, учитывая состояние ребенка в целом. Один ребенок в 3 месяца при температуре 37 3 С чувствует себя отлично, другой же страдает от избыточного тепла.
Если показатели термометра поднялись до 38 градусов, это однозначно говорит о болезни. Необходимо выяснить причину такого повышения.

- ОРВИ – острая вирусная респираторная инфекция, т.е. простуда, наступает обычно после переохлаждения и контакта с больными (простуженными) людьми;
- грипп может вызвать сильную лихорадку, которая продержится 2-3 дня;
- отит – воспаление среднего уха – часто появляется у детей после купания в прохладной воде, а также при невылеченном насморке;
- синусит также является осложнением насморка;
- воспаление почек у малыша также связано с переохлаждением;
- пневмония – опасная причина жара у грудничка, может развиться на фоне обычной простуды и кашля;
- детские инфекции, такие как корь, краснуха, коклюш и другие требуют госпитализации и своевременного лечения;
- пищевое отравление чаще всего вызывает испорченный прикорм;
- повысить температуру до 37,5 С в таком возрасте может и раннее прорезывание зубов.
Это далеко не полный список заболеваний, сопровождающихся повышением температуры тела в грудном возрасте. Если вы затрудняетесь с определением причин лихорадки, посоветуйтесь с врачом.
Что же делать, если в 3 месяца у ребенка температура поднялась до 38 градусов? Многие педиатры не рекомендуют сбивать температуру у детей от трех месяцев, если она не превышает 39 градусов. Исключение – дети с болезнями сердца, сосудов и нервной системы – у них жар сбивают с 38,5 С. При этом очень важно, чтобы ребенок был теплым, румяным, потел. Если кожа больного стала бледной, холодной и сухой – необходимо принять спазмолитический и жаропонижающий препараты и растереть кожу ребенка руками до румянца. Такие симптомы характерны для бледной горячки – состояния, при котором сосуды кожи резко сокращаются. В результате избыточное тепло не может выйти, и вызывает перегрев внутренних органов.
Сбивать же температуру бесконтрольно нельзя. Дело в том, что в условиях повышенной температуры многие патогенные микроорганизмы не могут размножаться, а иммунная система, наоборот, активируется и работает намного эффективнее.

Далеко не все мамы могут мириться с такими рекомендациями, особенно если грудничок тяжело переносит лихорадку – плачет, капризничает, не может есть и спать.
В любом случае, сбивать жар следует при показателях не ниже 38 градусов. Субфебрильная температура не опасна, и обычно переноситься довольно легко.
Чтобы снизить температуру тела, применяют медикаменты и физические методы. И те, и другие имеют свои недостатки и преимущества.
К физическим методам охлаждения относятся:
- растирание тела больного жидкостью;
- прохладная ванна или душ;
- обильное питье;
- освобождение от одежды, проветривание комнаты.
При неумелом применении эти методы могут больше навредить, чем помочь.
Однозначно не стоит применять прохладный душ и ванну – это может закончиться для грудничка отитом, воспалением почек и т.д.
К растиранию отношение врачей неоднозначное. С одной стороны, некоторые запрещают их, так как прикосновение холодной губки может вызвать спазм сосудов, и как результат – бледную лихорадку (смотри выше). С другой – протирание кожи водой приятной температуры и ее испарение имитирует процесс испарения пота, благодаря чему тело действительно избавляется от избытка тепла. Категорически запрещено добавлять в воду спирт, водку, уксус! Эти вещества способны проникать через кожу в кровь, вызывая интоксикацию (отравление).
Такие методы, как обильное питье, проветривание (естественно, в отсутствие больного ребенка), освобождение от одежды могут применяться при лихорадке любой этиологии.

Существуют более сильные жаропонижающие, однако использовать их может только медик.
Повышение температуры тела грудничка, даже в трехмесячном возрасте, становится настоящей трагедией для молодых родителей. Однако в любой ситуации нужно сперва разобраться, а уже после этого принимать какие-то меры. Так, для начала стоит понять, какая нормальная температура тела должна быть у человека в столь малом возрасте.
Несмотря на визуальную беспомощность, у 3 месячного ребенка физических данных несколько больше, чем у грудного ребенка в два месяца. Его организм уже способен принимать помимо материнского молока, некоторые иные варианты прикорма. По части опорно-двигательной системы происходит формирование изгибов, изначально в шейном отделе. Бодрствование длится по несколько часов. В период отдыха температура у 3 месячного младенца нормализуется. В это время осуществляются активные действия рук и ног. А уникальным малышам удается обзавестись собственными зубчиками.
Вопрос о том, какая нормальная температура считается у ребенка 3 месяцев, остается условным моментом. Процесс терморегуляции в этом возрасте все еще не сформирован, потому реакция на температурные перемены происходит крайне медленно. Также нормально будет, если в течение суток показатель будет колебаться в пределах одного градуса. А это уже будет зависеть от активности его поведения, чем он накануне термометрии занимался (спал, ел, двигался).
Когда ребенку 3 месяца, считается нормой, допустимой в этом возрасте температура 37, точнее 36,4-37,4 градусов по шкале Цельсия. Главное для ребенка, чтобы было комфортно. Иначе он будет капризничать, потеть, проявлять свое недовольство.
Но температура тела у ребенка не является конкретным показателем здоровья или самочувствия в три месяца от роду. Так, врач обращает внимание на множество других симптомов, какие могут произойти с малышом 3 месяцев. Так что один ребенок 3 месяца с температурой выше указанного показателя прекрасно себя чувствует, а у другого это признак начала какого-то воспалительного процесса в организме.
Родителям лучше самостоятельно при хорошем самочувствии детеныша определить, какая температура у него обычно. Как только у 3 х месячного ребенка температура начинает расти выше указанного максимума, и превышает 38 градусов, болезнь точно дает о себе знать. Однако малютки, полностью пребывающие на грудном вскармливании, с наименьшей вероятностью могут чем-либо заболеть. Хотя причин для процесса, когда температура ребенка повышается, может быть несколько:
- развитие острой респираторной вирусной инфекции или простуды в результате переохлаждения, контактирования с зараженным человеком;
- проявление симптомов гриппа с сильной лихорадкой у новорожденного, включая ребенка 3 месяца, что продлится около трех дней;
- воспалительный процесс в среднем ухе;
- насморк с развитием синусита;
- пиелонефрит, развившийся в результате переохлаждения;
- воспаление легких, то есть пневмония, как следствие переохлаждения или же простудного заболевания с кашлем;
- возникновение детских инфекций, представленных корью и краснухи, коклюша и не только;
- развитие пищевого отравления;
- прорезывание зубиков в раннем возрасте тоже считается причиной, от которой температура тела повышается у ребенка в 3 месяца.
Однако помимо основных перечисленных поводов, когда нормальная температура у ребенка заменяется повышенной, имеются и другие. В остальных случаях для родителей дать ответ о состоянии здоровья, каким обладают их малыши, должен врач. Вызывать его лучше сразу, как только ребёнку стало плохо. Тем временем, лучше пронаблюдать ежечасно, сколько градусов будет.
Бывает, при повышении температуры у детей в столь малом возрасте не нужно ничего предпринимать. Это нормально вплоть до показателя в 38 градусов. Но вот, что делать, если на термометре ртуть уже перевалила за эту отметку? По мнению некоторых врачей, даже пока нет 39 градусов, то нужно давать организму бороться самостоятельно. Но если исполнилось 3 месяца ребенку, а у него проблемы с сердцем, сосудами или нервной системой, тогда есть необходимость применять меры для понижения температурного показателя при 38,5 0С.
Когда малыш болеет, не столь важна для 3-хмесячного ребенка норма термального показателя, как его состояние в общем. Теплый на прикосновение, румяный и потеющий младенец – вот главное, что должно быть при борьбе с возбудителем жара. При наличии бледности, холода и сухости стоит использовать помимо жаропонижающего средства, еще и спазмолитический препарат. Неотлагательно следует растереть кожные покровы, пока они не зарумянятся. Указанное состояние соответствует бледной горячке, с резким сокращением сосудов кожи. Как следствие, от температуры у 3 месячного ребенка начинают перегреваться внутренние органы.
Важно правильно принимать жаропонижающее, только если в этом появилась необходимость. Ведь при несколько повышенных температурных показателях нет развития патогенных микроорганизмов. Зато для иммунной системы такое состояние оптимально, это дает возможность для ее активации и более эффективной работы. Ведь организм ребенка, у которого должна быть температура в 3 месяца более высокой, и без участия медикаментозных веществ способен на многое.
Под лихорадкой нужно понимать проявление защитного механизма, позволяющее телу самостоятельно бороться.
Однако бывает, что пока не восстановится норма температуры тела, малышу некомфортно, еду он не принимает, спать не может. Но даже в таком состоянии не стоит понижать градусы, пока нет 38. А пока можно давать много пить, уменьшить количество слоев одежды, а также проветривать почаще комнату.
Если у трехмесячного ребенка температура, то родители начинают очень сильно переживать по этому поводу. При повышении температуры у трехмесячного карапуза родителям не следует паниковать, а взять ситуацию под свой контроль, но это вовсе не означает, что нужно заниматься самолечением. Бороться с высокой температурой следует при помощи правильного и рационального подхода, а это значит, что для начала следует выяснить, что же спровоцировало ее повышение. Именно об этом и узнаем из данного материала.
С каждым месяцем ребенок становится все взрослее и активнее. Кроха уже меньше спит, а больше бодрствует, изучая окружающий мир. У малыша в таком возрасте начинают появляться первые молочные зубки, которые приносят родителям одновременно радость и огорчение. На фоне того, что ребенок продолжает активно развиваться, наблюдаются значительные перепады гипертермии. Но какая нормальная температура свойственна для детей в возрасте 3 месяцев?
Прежде чем говорить о температурных показаниях, следует отметить, что процесс терморегуляции продолжает адаптироваться к окружающей среде на протяжении первого года жизни. Когда исполняется 3 месяца ребенку, то терморегуляция продолжает колебаться в пределах от 36 до 37,4 градусов. В некоторых случаях, у детей температура может понижаться ниже 36 градусов, что также свидетельствует о развитии некоторых видов патологий. На протяжении всего дня у малыша норма температуры может изменяться, что вовсе не является отклонением, а даже наоборот, свидетельствует о правильном развитии карапуза. В возрасте 3 месяцев для ребенка норма температуры тела составляет 37-37,2 градусов, но при этом на ее значительные колебания влияют такие факторы:
- температура в помещении, где проводит время малыш;
- подвижность и активность малыша, чем он больше подвижный, тем высшее значение будет показывать градусник;
- употребление пищи, так как во время грудного кормления у малышей обычно повышается жар на 0,3-0,6 градусов, что вовсе не является отклонением;
- во время сна гипертермия снижается, поэтому показания градусника для ребенка 3 месяца будут составлять от 36 до 36,7 градусов.
Какая же должна быть температура у трехмесячного карапуза, зависит и от физиологических особенностей организма. Если кроха начал активно набирать вес, то и значение градусника будут выше, чем у худеньких деток. Нормальная температура тела для малыша в три месяца колеблется в диапазоне от 36,2 до 37,4 градусов. Все значения термометра у ребенка в возрасте 3 месяцев, которые выходят за вышеуказанные пределы, можно рассматривать как вероятность развития недугов. Не остается сомнений тогда, когда у ребенка температура 38 сопровождается возникновением дополнительных симптомов, как например, сыпь, зуд, кашель, насморк. Если малыш не испытывает признаков недомогания, а температура при этом держится на отметке 37 градусов, то не стоит паниковать, и пытаться сбить такое значение.
У ребенка в 3 месяца температура 38 обязательно свидетельствует о возникновении различного рода нарушений в организме. Причины таких нарушений могут обуславливаться следующими факторами:
- Простудные заболевания. Обычно простудные заболевания не заставляют себя долго ждать, так как малышу достаточно переохладиться или вступить в контакт с простуженным человеком. К простудным заболеваниям относятся: ОРВИ, грипп, простуда. Обычно температура при вирусных недугах возрастает выше 38-39 градусов, но первое время может держаться на субфебрильном уровне.
- Детские инфекционные заболевания. После рождения малыши подвержены развитию таких детский заболеваний, как корь, краснуха, коклюш, ветрянка. Детям лучше переболеть данными недугами в младенческом возрасте, так как чем младше ребенок, тем с меньшими осложнениями протекает заболевание.
- Бактериальные заболевания. В 3 месяца температура 38, что делать в таком случае? Если субфебрильная температура держится более 2-3 дней у малыша, то свидетельствовать это может о развитии воспалительных процессов или бактериальном заражении организма. Для лечения бактериальных недугов применяются антибиотики. К бактериальным заболеваниям относятся: тонзиллит, ангина, пневмония, бронхит и прочие.
- Пищевые отравления. У ребенка температура 37 может возникнуть по причине пищевого отравления. К трем месяцам родители начинают постепенно вводить прикорм для малыша. Если прикорм будет не свежим, то итогом его употребления будет являться пищевое отравления, при котором потребуется госпитализировать карапуза. Родителям не следует забывать о том, что желудок карапуза еще очень слабенький, поэтому новые продукты он воспринимает как аллергены.
- Прорезывание зубов. Третий день у ребенка повышенная гипертермия может свидетельствовать о прорезывании зубиков. К трем месяцам жар повышается до 38 градусов, и может держаться до пяти дней по причине появления зубов. В зависимости от того, как организм реагирует на процесс появления зубов, протекание данного явления может вызывать соответствующие осложнения.
Важно знать! Причин повышенной и высокой температуры тела у детей много, но для того чтобы сбить ее, необходимо поставить правильный диагноз.
Как сбить температуру у ребенка в возрасте 3-5 месяца. Если температура не превышает 38-38,5 градусов, то прибегать к ее снижению врачи категорически запрещают. Если у ребенка есть заболевания сердца, сосудистой и нервной системы, то давать жаропонижающие малышу следует уже при 38 градусов, чтобы исключить развития фебрильных судорог.
Важно знать! Месячному малышу сбивать жар при помощи медикаментозных препаратов категорически запрещается.
Как правильно сбивать жар ребенку? Изначально важно убедится в том, что такую температуру сбивать необходимо. Если она была ниже 38,5 градусов, то не исключается что через некоторое время ее значение может увеличиться. Из этого следует, что детям температуру нужно измерять регулярно при обнаружении первых признаков недомогания организма.
Ребенок и температура – это два взаимосвязанных фактора, ведь нет ни одного малыша, который бы вырос и при этом ни разу у него не было признаков повышенной температуры. Детям с 2-3 месяцев можно прибегать к понижению жара при помощи медикаментозных жаропонижающих препаратов. Одними из наиболее популярных – это Ибупрофен или Парацетамол. В таком возрасте рекомендуется отдать предпочтение ректальным свечам. При поносе у детей следует прибегнуть к применению пероральной формы жаропонижающих.
В завершении немаловажно отметить, что родителям важно следить за состоянием здоровья малыша с первых дней жизни. Часто серьезные патологические отклонения можно обнаружить по субфебрильной температуре, например, опухоли. При субфебрильной температуре рекомендуется показать малыша врачу, чтобы убедиться в том, что ребенку ничего не грозит.
Категория: Здоровье ребенка

Факты о высокой температуре (лихорадке)
Что такое высокая температура? Нормальная температура тела ребенка находится в пределах 36°С —37,8°С. Средняя оральная температура (измеряемая во рту) у маленьких детей — 37°С. Подмышечная температура может быть на полградуса или на один градус ниже, чем оральная, а ректальная температура (измеряемая в заднем проходе) может быть на полградуса или на один градус выше, чем оральная, но в этих цифрах нет никакой магии. У каждого ребенка своя собственная нормальная температура тела. В течение дня температура тела может естественным образом отклоняться от нормы вверх или вниз на один или один с половиной градус. Здоровый ребенок может иметь температуру тела 36°С при пробуждении ранним утром и 37,8°С в конце второй половины дня или же после истерики или активного движения.
В целом, о повышенной температуре тела можно говорить, если ректальная температура (в данной статье приводится только ректальная температура, если нет иных указаний) составляет:
• более 38,3°С в конце второй половины дня.
Лучше знать нормальную температуру тела своего ребенка. Когда ребенок чувствует себя хорошо, измерьте и запишите его ректальную температуру при пробуждении утром. Проделайте то же самое в конце второй половины дня, когда ребенок ведет себя спокойно. Это средняя температура тела вашего ребенка. Если температура поднимается выше этих показаний, это указывает на лихорадку.
Почему бывает высокая температура?
Высокая температура — симптом заболевания, а не заболевание. Повышение температуры является нормальной и здоровой реакцией организма на инфекцию. Но у нас у всех температурофобия: 50% всех телефонных звонков врачу и 20% всех вызовов «Скорой помощи» приходятся на панику из-за поднявшейся температуры. И многие родители ошибочно думают, будто высокая температура повредит их ребенку.
Повышение температуры обычно означает, что в организме вашего ребенка идет борьба. Когда болезнетворные микроорганизмы и борющиеся с ними белые кровяные тельца (иначе называемые лейкоцитами) сходятся на поле боя, эти белые кровяные тельца вырабатывают вещества, которые называются пиро-генами и оказывают на организм следующее воздействие: во-первых, они стимулируют защитную систему организма для борьбы с микробами.
Затем они попадают в гипоталамус, крошечный орган в головном мозге, который выполняет в организме функцию термостата, поддерживая относительно постоянную температуру тела и регулируя соотношение тепла, отдаваемого организмом и вырабатываемого им. Эти пирогены заставляют гипоталамус повысить заданный уровень, чтобы организм функционировал при более высокой температуре. Организм реагирует, прибегая ко всем имеющимся в распоряжении способам избавиться от избыточного тепла: кровеносные сосуды расширяются и тем самым увеличивается отдача тепла через кожу; отсюда пылающие щеки. Сердце бьется быстрее, чтобы подносить к коже больше крови. Ребенок дышит учащенно, чтобы выпустить нагретый воздух, как делает собака в летнюю жару, чтобы немного остыть; а также ребенок потеет, чтобы отдать тепло через испарение, хотя потение чаще наблюдается у детей постарше. Так если высокая температура помогает бороться с инфекцией, зачем бороться с температурой?
Высокая температура — и друг, и враг. Пирогены, выделяемые при повышении температуры, замедляют размножение вирусов и бактерий, повышают выработку антител к этим микробам и увеличивают число белых кровяных телец, которые борются с инфекцией. Но высокая температура также вызывает у детей беспокойство, делая их капризными и раздражительными в придачу к дискомфорту от самого заболевания. Кроме того, быстрый подъем температуры может вызвать конвульсии, известные как фебрильные судороги. (Подробнее об этой проблеме дальше.)
Поцелуй лучше всякого термометра
Лихорадка может показывать фокусы. Обычно когда температура поднимается, кровеносные сосуды в коже расширяются, кожа становится красной и при прикосновении или поцелуе чувствуется, что она горячая. Но иногда кожа может казаться лишь чуть теплее, чем обычно, несмотря на то, что внутри все горит. Горячие точки, в которых можно определить высокую температуру прикосновением — это лоб ребенка и верхняя часть живота. Исследования показали, что родители оказываются правы в 75% случаев, когда решают, что у их ребенка температура, пощупав его лоб. (Точнее, чем термометры-пластыри.) Запомните, какой ваш ребенок «в норме». Помимо горячей кожи, обратите внимание на другие признаки лихорадки: пылающие щеки, учащенное сердцебиение, ускоренные дыхание и горячий воздух на выдохе, а также интенсивное потоотделение.
Особое примечание: Поскольку последние исследования открыли, что пирогенные вещества помогают бороться с инфекцией, родители стали менее охотно сбивать у своих детей температуру, не желая снижать эффективность естественной защитной системы организма. Более современные исследования, однако, выявили, что жаропонижающие препараты действуют напрямую на термостат организма и понижают температуру, не мешая при этом работать защитной системе организма, которая ведет свою биологическую войну даже после приема жаропонижающих средств.
Технология измерения температуры развивается так же быстро, как меняются памперсы, и, возможно, однажды стеклянный термометр займет свое место в музее античности рядом с булавками для подгузников. Электронные термометры, которые высвечивают на экране цифры, просты, быстры в использовании, точны и недороги. Термометр-пластырь (который наклеивается на лоб) прост в эксплуатации, но менее точен. А вот стеклянный градусник, которым пользовалась бабушка, по-прежнему очень надежен. Вот как выбрать термометр и пользоваться им.
Стеклянные термометры бывают двух типов: ректальные и оральные. Вся разница заключается в рабочем кончике. Ректальные термометры имеют короткий, широкий кончик, чтобы вводить их было безопасно и просто; у оральных термометров кончик длинный, тонкий, для того чтобы была больше площадь контактной поверхности, соприкасающейся с языком (они имеют метку «оральный»). Любой тип можно использовать для измерения температуры под мышкой, но лишь ректальный тип безопасен для введения в прямую кишку. Поскольку ректальный термометр можно использовать для измерения температуры и под мышкой, и ректально, нет нужды покупать для малышей оральный термометр. Оральный термометр совершенно непрактичен для извивающегося годовалого ребенка, и очень редко дети до четырех лет соглашаются держать термометр во рту. Измерять температуру в прямой кишке или под мышкой надежнее всего; ректальная температура самая точная. Попробуйте снять с термометра показания, прежде чем купить его, поскольку на некоторых термометрах показания разглядеть легче, чем на других.
Измерение ректальной температуры
Некоторых детей в возрасте от года до двух измерение ректальной температуры очень расстраивает из-за дискомфорта. Уважайте чувства ребенка и никогда не заставляйте ребенка проходить эту процедуру силой.
Подготовка ребенка. Если вы будете пытаться ввести термометр в попку извивающегося ребенка, температура может подняться у вас обоих. Кроме того, заливающийся криком ребенок обычно имеет повышенную температуру. Если перед измерением температуры ребенку дать грудь, пустышку или ласково спеть песенку, это обычно помогает успокоить его.
Подготовка термометра. Держите термометр за верхнюю часть и, движением кисти, встряхните его, чтобы ртутный столбик опустился ниже 35,6°С. Как избежать лишних хлопот: термометры скользкие и запросто вылетают из нервных рук. Встряхивайте термометр над кроватью или ковром. И держите в аптечке запасной термометр на случай, если один разобьете. Обильно покройте круглый кончик любрикантом.
Положение тела ребенка. Положите ребенка к себе на колени попкой вверх, так чтобы его ножки слегка свисали, чтобы расслабить ягодицы. Или положите ребенка на пол или на столик для переодевания, как для смены подгузника, захватив обе лодыжки и пригнув ножки к животику. Мишень окажется прямо перед вами. В положении на коленях животом вниз легче сдерживать движения ребенка, зато положение лежа на спине обеспечивает общение лицом к лицу и лучшее введение градусника.
Замер температуры. Раздвиньте ягодицы одной рукой, а другой осторожно введите круглый кончик термометра в прямую кишку примерно на 2,5 см. Держите термометр между указательным и средним пальцами, как сигарету, удерживая ладонью и всеми пальцами ягодицы ребенка. Такое положение руки фиксирует термометр и не дает ребенку вертеться. Никогда не оставляйте ребенка с термометром одного.
Сколько держать. Стеклянный термометр старайтесь подержать три минуты. Если ребенок сильно протестует, через одну минуту показания будут отличаться от истинной температуры в пределах одного градуса. Электронные термометры показывают точные данные менее чем через тридцать секунд.
Измерение температуры под мышкой
Хотя измерение температуры в подмышечной впадине не так точно, как измерение ректальной температуры, производить замер здесь легче, и вы получаете показания, очень близкие к истинной температуре, — чего в большинстве случаев вполне достаточно. Показания, снятые под мышкой, могут отличаться от ректальной температуры на целых два градуса. Следуйте изложенным ниже правилам.
Положение тела ребенка. Посадите ребенка к себе на колени, в угол дивана или на кровать и крепко обнимите одной рукой за плечи. Если ребенок взволнован, вы легко можете вставить градусник, приложив ребенка к груди в положении «в люльке» или когда он уснет.
Подготовка термометра. Встряхните термометр, как описано выше, для измерения ректальной температуры.
Таблица наблюдений за температурой
Заполняйте таблицу, указывая в ней следующую информацию: время, температура (ректальная или измеренная под мышкой), лечение и реакция на лечение. К примеру:
Время Температура Лечение Реакция
16:00 38,8°С (ректальная) 1 полная пипетка Температура снизилась
ацетаминофена до 37,8 С, и ребенок стал не таким раздражительным
Замер температуры. Насухо вытрите ребенку подмышку. Поднимите руку ребенка и осторожно вложите кончик термометра в подмышечную складку. Прижмите руку ребенка к его груди, закрыв подмышечную впадину.
Сколько держать. Держите как минимум три минуты, чтобы получить точную подмышечную температуру.
Когда беспокоиться, а когда нет
Вот основные правила, которые помогут вам решить, когда высокая температура может быть причиной беспокойства.
Как высоко поднялась температура. Не всегда верно, что чем выше температура, тем сильнее болен ребенок. На самом деле некоторые легкие вирусные заболевания дают самую высокую температуру (40— 40,6°С). И каждый ребенок реагирует на сопровождающиеся подъемом температуры заболевания индивидуально. У некоторых детей температура подскакивает очень высоко при самых несерьезных инфекциях, другие становятся лишь чуточку горячее даже при тяжелом заболевании. Если только температура не дошла до 41,7°С (указывается ректальная температура; под мышкой обычно примерно на два градуса ниже), повышение температуры не приносит детям вреда. Она не изжаривает мозги. Ваше беспокойство в большей степени должно зависеть не от количества градусов, на которые поднялся столбик термометра, а от того, насколько болезненно ведет себя ваш ребенок.
Как началось повышение температуры. («Еще час назад она чувствовала себя так хорошо, а теперь просто горит».) Внезапно начавшееся повышение температуры обычно свойственно вирусным заболеваниям, особенно если ребенок выглядит не очень больным. Если температура поднимается постепенно, и ребенок чувствует себя все хуже и хуже, это должно вызывать большую озабоченность.
Как температура ведет себя. Если мать говорит мне: «Что бы я ни делала, мне не удается сбить температуру, и ему, кажется, одинаково плохо что до приема лекарства, что после него», — это вызывает у меня большее беспокойство, чем если я слышу такое замечание: «Температура скачет у него сама по себе, лечу я его или нет». Но не следует думать, что единственным поводом для беспокойства является реакция температуры на жаропонижающие средства. Исследования показали, что реакция на жаропонижающие средства является ненадежным индикатором серьезности заболевания.
Как ведет себя ребенок. Как ведет себя ваш ребенок, гораздо более важно, чем как высоко поднялась у него температура. «У него температура 40° С, а он, как ни в чем не бывало, сидит себе и весело играет» — это не такая уж пугающая ситуация, а вот если ребенок лежит пластом, хотя температура у него всего 38,8°С, это уже настораживает. Многое подскажет вам и то, как ведет себя ваш ребенок, помимо повышения поведения температуры. «Он чувствует себя так же плохо, даже когда температура немного падает» — это тревожный знак. «Он чувствует себя плохо, когда температура высокая, и гораздо лучше, когда она спадает» — это означает, что вы можете волноваться меньше, но это все же не гарантирует, что заболевание у вашего ребенка несерьезное.
Уровень вашей тревоги гораздо важнее для вашего врача, чем уровень, до которого поднялась температура. Обязательно дайте врачу знать, что ваше внутреннее чувство подсказывает вам, что в вашем ребенке, может быть, сидит серьезное заболевание. Ваша тревога — это, возможно, все, что нужно врачу для того, чтобы определить, насколько быстро и интенсивно реагировать на подъем температуры у вашего ребенка.
Особое примечание: Чем младше ребенок, тем сильнее следует беспокоиться. Высокая температура у трехмесячного ребенка гораздо опаснее, чем у трехлетнего ребенка. У маленьких детей очень слаба иммунная система, которая защищает их от болезнетворных микроорганизмов. О любом повышении температуры у младенца до трех месяцев следует сообщать врачу.
Когда сообщить о температуре врачу
Ваша оценка состояния здоровья вашего ребенка для врача гораздо важнее, чем насколько высокая у него температура. Если только ребенок не выглядит очевидно больным, редко имеет смысл звонить врачу немедленно, едва отняв руку от горячего лба. Прежде чем позвонить врачу, примените методы снижения температуры, перечисленные на следующих нескольких страницах, и заполните таблицу наблюдений за температурой, приведенную выше, поскольку врач поинтересуется, что вы уже сделали и как ребенок отреагировал на ваше лечение. Измерив, записав и попытавшись сбить температуру, звоните врачу в следующих случаях:
• Если хотя бы незначительное повышение температуры держится у ребенка в возрасте до трех месяцев дольше восьми часов, следует тут же сообщить врачу. В этом возрасте если ребенок выглядит нездоровым (вялость, неудержимая рвота, повышенная сонливость, потеря аппетита, бледность), вы должны связываться с врачом немедленно, независимо от времени дня или ночи. Если, однако, ребенок не кажется настолько больным и температура легко снижается, стоит просто дать ребенку побольше жидкости и раскутать его, нет ничего страшного в том, чтобы подождать несколько часов, фиксируя развитие заболевания и поведение температуры, а затем сообщить обо всем врачу. Не забывайте, что к повышению температуры у ребенка до трех месяцев следует относиться со всей серьезностью.
• Если ваш ребенок становится все более сонливым, бледным, апатичным и методы снижения температуры не дают никакого результата, звоните врачу.
• Если у вашего ребенка имеются очевидные симптомы бактериальной инфекции, такие как боль в ухе, сильный кашель, покраснение горла или болезненное мочеиспускание на фоне высокой температуры, звоните врачу.
Помните: Решать, звонить врачу или нет, нужно в зависимости от тяжести заболевания вашего ребенка, а не от того, насколько высоко поднялась температура.
Как сообщить врачу о температуре у своего ребенка
Разговаривая с врачом по телефону или у него в кабинете, держите наготове следующую информацию:
• Как началось повышение температуры: поднялась ли температура очень быстро, при том что до этого ребенок чувствовал себя замечательно, или же она поднималась очень медленно и становилась все выше с каждым днем, по мере того как ребенку становилось все хуже?
• Как менялась температура: покажите врачу или зачитайте таблицу наблюдений за температурой.
• Как меняется самочувствие вашего ребенка: стало ли ему хуже, лучше или его состояние не меняется?
• Каковы другие симптомы: есть ли у вашего ребенка еще какие-нибудь симптомы, такие как болезненный крик, понос, боль и покраснение в горле, рвота и т. д.?
Сцена с пылающим ребенком и паникующей матерью разыгрывается в жизни врача несколько раз за день. Попробуйте посмотреть на вещи из-за стетоскопа врача и увидеть высокую температуру с его точки зрения. Высокая температура — это всего лишь симптом, который привел вас в его кабинет. Что действительно важно, так это найти причину высокой температуры.
Во-первых, врач пытается сделать общий вывод: опасно это или нет? Легкое ли это заболевание, например вирусное (такое как розеола детская, известное также как экзантема внезапная, которое пройдет через два-три дня без каких-либо мер, кроме жаропонижающих средств и лечения временем)? Или же это бактериальная инфекция и требуется давать антибиотики? И еще один вывод: если это бактериальная инфекция, опасная она или нет?
Затем, осматривая вашего пылающего ребенка, ваш врач слушает ваш рассказ и смотрит на вашу таблицу — вы ведь захватили ее с собой, не так ли? Затем врач пытается отыскать у ребенка какие-либо указания на причину лихорадки. Иногда диагноз очевиден после рассказа матери или осмотра ребенка. В других случаях поставить диагноз более сложно, и для этого требуется время и проведение анализов. Если ваш врач не подозревает ничего, кроме вируса, он может вместе с вами измерить температуру и отослать вас домой с напутствием: «Обязательно позвоните, если ребенку станет хуже». Иногда при первом осмотре диагноз поставить сложно, но с каждым днем у ребенка появляются
все новые симптомы, по мере развития заболевания, такие как не оставляющие сомнений пятна в горле или специфические высыпания. В целом, вирусные заболевания не лечат антибиотиками, но в некоторых случаях антибиотик может быть прописан с целью предотвращения вторичной бактериальной инфекции.
Если ваш врач подозревает поддающуюся лечению бактериальную инфекцию, но при осмотре нелегко установить ее локализацию, врач может дать вам направление на лабораторные исследования, например на посев (взятие материала из горла, крови или мочи для выращивания культуры), анализы крови или анализ мочи. Определить тип инфекции и серьезность заболевания помогает также исследование белых кровяных телец, которое называется подсчетом лейкоцитов или лейкоформулой.