С появлением такого симптома как понос в начале прорезывания первых молочных зубов у родителей возникает мысль о возможном пищевом отравлении. Данный признак очень похож с характерными кишечными расстройствами, которые вызывают вредоносные вирусы и инфекции.
Доктор Комаровский, детский педиатр, отмечает, что иногда понос бывает в период роста молочных отростков. Однако у ребенка он не должен длиться дольше недели. Обычно такой симптом может продолжаться 3-4 дня, а затягивается лишь в редких случаях по причине некоторых особенностей организма или временного нарушения пищеварительной системы. Если у грудничка жидкий стул проходит чаще 3 раз за один день, то это может быть поводом для беспокойства.
Повышенная частота обычно свидетельствует о наличии инфекции в организме, которая вызвала разлад работы организма. Также Комаровский рекомендует обратить внимание на еще один отличительный признак. Если в стуле есть примесь кровяных тел, то нужно немедленно обратиться к врачу для осмотра. Также предварительная консультация у доктора поможет убедиться в том, что понос у ребенка появился именно по причине прорезывания у него зубов.
Доктор Комаровский отмечает одну из самых распространенных причин возникновения поноса при прорезывании молочных зубов у грудничка. Это пониженный уровень работы иммунной системы ребенка. В связи с тем, что ребенок начинает тянуть в рот множество разнообразных вещей. Когда начинают резаться зубы, у детей появляется чувство зуда в ротовой полости. Чтобы помочь себе облегчить этот признак, они начинают грызть разные предметы и чесать ими десна. На всех этих вещах находится множество вредоносных бактерий и инфекций, которые таким образом попадают в организм к детям.
Впоследствии они начинают развиваться в пищеварительной системе и способны вызвать ее дисфункцию. Если у детей появился понос, это означает, что защитный механизм ребенка не смог быстро побороть инфекцию в кишечнике. В том случае, если инфекция не прекращает развиваться, в симптом обостряется – нужно обратиться к врачу и определить лечение.
Также следует отметить и еще одну причину возникновения жидкого стула у детей. Когда у них начинают резаться молочные зубы, то одним из сопутствующих признаков является обильное слюноотделение. Когда младенец проглатывает излишнее количество жидкости и слюны, это может привести к активному промыванию кишечника. Такой естественный ход формирования зубов вызывает в некоторых случаях понос. Обычно он долго не длится, так как организм постепенно привыкает к такому процессу.
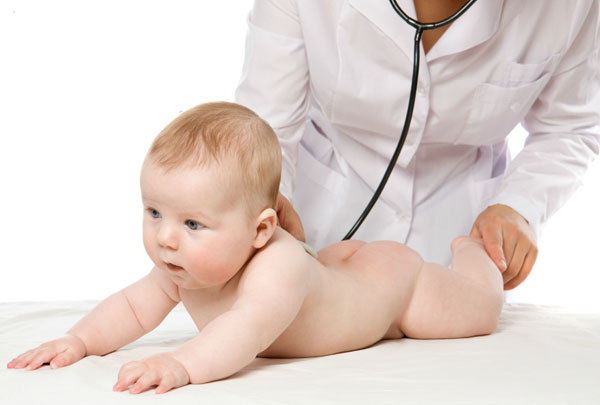
Период прорезывания зубов у ребенка часто является очень сложным для малыша и его родителей. У многих деток в это время наблюдаются неприятные симптомы. У младенца опухают и воспаляются десны, он капризничает, плохо спит, теряет аппетит. Но еще больше мучений приносит понос и температура при прорезывании зубов у ребенка. Почему же возникают такие симптомы, и как помочь малышу?
Многие педиатры не разделяют мнения, что процесс прорезывания зубов у деток может приводить к поносу. Но родители часто отмечают, что у ребенка появление нового зубика, иногда и каждого из них, сопровождается таким неприятным явлением.
Можно назвать несколько предполагаемых причин такого состояния.
- Во-первых, болезненность в полости рта малыша приводит к его нервозности. Это, в свою очередь, провоцирует повышенное спазмирование органов пищеварения, что и способствует возникновению диареи.
- Во-вторых, в период прорезывания зубов у ребенка значительно повышается слюноотделение, и много слюны попадает в пищеварительный тракт. Так как пищеварительная система в этом возрасте у деток еще не совсем совершенна, происходит нарушение ее функционирования, и, как результат, — диарея.
Кроме вышеперечисленных причин существуют и другие факторы, провоцирующие понос при прорезывании зубов. Это может быть наследственная предрасположенность, особенности развития малыша, некоторые соматические патологии.
Обычно диарея при прорезывании зубов проходит самостоятельно через два-три дня. Специалисты отмечают, что при этом ее частота должна не превышать трех раз в сутки. Консистенция кала – жидкая, водянистая, без каких-либо включений. Для того чтобы не допустить обезвоживания организма малыша, необходимо его часто поить водичкой.
Обычно, если стул крохи обильный и частый, врач назначает ему Регидрон. Иногда для снижения кишечной моторики ребенку дают такие препараты как Имодиум, Смекта. Для поддержания нормального состояния кишечной микрофлоры, как правило, применяют Линекс или его аналоги.
В период прорезывания зубов у деток ослаблена иммунная система. Такое состояние приводит к ухудшению состояния малыша и повышает риск заражения разными инфекциями. Поэтому, если понос при прорезывании зубов становится очень частым, или в стуле присутствуют следы крови, необходимо немедленно обратиться за помощью к специалисту. Такие симптомы могут указывать на развитие кишечной инфекции.
Еще одним неприятным и опасным явлением в период прорезывания зубов у ребенка бывает повышенная температура тела. Как правило, в этот период она может повышаться до 38ºС, но в некоторых случаях бывает повышение и до 39ºС. Иногда понос и температура при прорезывании зубов у ребенка присутствуют одновременно.
Когда «лезет» зуб, он сначала проделывает себе путь в костной ткани, затем – в десне. Такой достаточно болезненный процесс приводит к развитию воспаления в области десны. При этом в зоне роста зуба накапливается значительное количество биологически активных веществ. Кроме того, общий и местный иммунитет резко снижается. Все это и вызывает у деток повышение температуры тела.
В большинстве случаев во время прорезывания зубов температура тела не превышает отметку в 37,7-38,0ºС. Если ребенок чувствует себя нормально, никаких дополнительных мер принимать не стоит. Нужно только следить, чтобы температура не поднималась выше 38ºС, и состояние малыша не ухудшалось.
Врачи советуют сбивать температуру у детей в следующих случаях:
- при сильном жаре, который сопровождается судорогами;
- у младенца до трех месяцев, если температура тела поднялась выше 38ºС;
- при наличии у ребенка сопутствующих заболеваний сердечнососудистой, легочной, нервной систем;
- у малыша наблюдается сильная бледность кожных покровов, холодные кисти и ступни.
Ни в коем случае, нельзя резко сбивать температуру. Нужно стараться добиться ее снижения на градус-полтора.
При высокой температуре у ребенка в комнате, где он находится, должна быть температура окружающей среды не выше 21ºС. Также нужно делать частые увлажнения воздуха, влажную уборку пола. С ребенка необходимо снять всю лишнюю одежду, оставив его в легкой рубашечке или футболке. Лучше снять и подгузник, который препятствует нормальному потоотделению.
Малышу требуется часто давать теплое питье, хорошо, если это будет кисловатый сок, компот, морс. К лобику ребенка можно прикладывать охлаждающую влажную салфетку. Многие мамы применяют в качестве средства для понижения температуры обтирания тела. Кожу ребенка обтирают тряпочкой, смоченной в водном растворе водки или уксуса.
К лекарственным средствам, с помощью которых сбивают температуру у деток, относятся препараты на основе парацетамола и ибупрофена. Они выпускаются в форме сиропа, таблеток и ректальных свечей. Лучше начинать с лекарств, содержащих парацетамол, так как ибупрофен является более сильным медикаментом.
В любом случае, если у ребенка появилась температура и понос при прорезывании зубов, лучше всего показать его педиатру. Это необходимо для того, чтобы не пропустить начало инфекционного или другого заболевания.
Понос у детей при прорезывании зубов: сколько дней держится жидкий стул, требует ли лечения и что советует Комаровский?
Прорезывание зубов у ребенка часто сопровождается различными симптомами, причиняющими дискомфорт малышу и заставляющими беспокоиться родителей. Понос — одно из тех явлений, которые возникают во время прорезывания зубиков. Чаще всего жидкий стул бывает, когда растут клыки.
С чем связан частый стул при прорезывании молочных зубов? Как можно от него избавиться? Сколько длится понос на зубы и когда необходимо обращаться к врачу?
Специалисты не находят однозначной связи между диареей и прорезыванием зубов. Существуют различные предположения о природе поноса в период появления первых зубов. Среди возможных причин выделяют:
- Усиленное выделение слюны. Большое количество жидкости проникает в кишечник и вызывает разжижение стула.
Стресс. Ребенок при прорезывании зубов испытывает дискомфорт. Он нервничает, плохо спит, что сказывается на его общем состоянии, в том числе и на пищеварительной системе.
- Изменение обменных процессов. В период роста зубов некоторые процессы в организме ускоряются, поэтому может измениться характер стула.
- Проникновение в кишечник большого количества патогенных микроорганизмов. Ребенок в этот период тянет в рот различные предметы. На них могут оказаться бактерии, способные повлиять на кишечную микрофлору. Микроорганизмы начинают размножаться и приводят к возникновению поноса.
Педиатры также обращают внимание родителей на то, что время прорезывания зубов у многих детей совпадает с вводом прикорма. Новые продукты могут вызвать изменения в пищеварительных процессах.
Какой стул не указывает на инфекционное заболевание при прорезывании зубов? Частота опорожнения кишечника в этот период может достигать 3–5 раз в сутки. При этом запах и цвет кала не должны иметь специфических признаков. У грудных детей фекалии могут быть желтыми или коричневыми с обычным запахом. Примесей в каловых массах не должно быть.
Если нарушение работы кишечника вызвано изменением состояния организма вследствие прорезывания зубов, то оно длится не более 3 дней. После появления зубика симптом исчезает.
В период прорезывания зубов у многих детей снижается иммунная защита. На фоне ослабленного иммунитета ребенок может заразиться инфекцией, которая приведет к болезни и нарушениям в работе ЖКТ. В связи с этим родителям необходимо постоянно отслеживать самочувствие ребенка. На развитие заболевания могут указывать следующие симптомы:
- понос долго не проходит (4–5 дней);
- опорожнения кишечника происходят более 5 раз в день;
- температура тела держится выше 38 градусов;
- у ребенка появилась рвота;
- жидкий стул сопровождается болями в животе, что выражается в плаче при каждом испражнении;
- кал принял зеленоватый оттенок, потемнел, стал серым или очень светлым;
- в фекалиях содержится слизь, кровяные вкрапления или сгустки;
- испражнения имеют сильный неприятный запах.

- у младенца появились признаки обезвоживания и интоксикации (запал родничок, малыш вялый, отказывается от еды, температура выше 38,5, плачет без слез, долго не писает);
- изо рта пахнет ацетоном;
- кожные покровы стали сероватыми или синеют;
- появились судороги.
Если жидкий стул не имеет тенденции к усилению или учащению и не доставляет дискомфорта малышу, то, по мнению специалистов, его не нужно лечить медикаментозными средствами. Врачи рекомендуют в этот период уделить особое внимание чистоте игрушек малыша, питьевому режиму, а также скорректировать рацион. Однако при длительной и частой диарее необходимо применять лекарственные препараты.
Первый зуб у ребенка может прорезываться легко или с болью, но он всегда — радостное событие в семье. Правда, с ним приходят и новые заботы — родителей волнует, по возрасту ли у их чада прорезываются остальные молочные зубки, правильно ли они растут и почему иногда темнеют? Мы собрали в одной статье ответы авторитетного доктора Евгения Комаровского на самые распространенные родительские вопросы о детских зубках. Большая часть этой информации вошла в статьи доктора, в его видеоуроки.
Сроки появления первых зубов у ребенка строго индивидуальны, подчеркивает Евгений Комаровский. Есть некие усредненные нормы, но отклонение от них не считается патологией. Первые зубы, согласно общепринятым медицинским стандартам, режутся в 6-7 месяцев. Этот процесс может затягиваться почти до 2,5 лет.
Первыми обычно появляются два нижних резца — два верхних резца. Потом появляются верхние и нижние боковые резцы. Первые коренные зубы появляются к году, клыки — в полтора года. Вторые коренные — в 2 года.
Подавляющее большинство двухлетних деток уже имеют во рту по 20 зубов.
Сроки прорезания первых зубов, что давать грызть ребенку, чем мазать десны — расскажет доктор Комаровский в следующем видео.
Многие родители, по словам Комаровского, переживают из-за позднего прорезывания. Паниковать и накручивать себя не стоит, говорит доктор. Зубки — очень индивидуальный процесс, у кого-то первый резец может вылезти и в 4 месяца, а у кого-то и 8 месяцев нет ни одного. Порядок прорезывания тоже может существенно отличаться от существующих общих стандартов, и в этом, по словам Комаровского, нет никакой патологии.
Таких медикаментов и народных средств не существует. Зубы — генетически обусловленный фактор, а потому ускорить или замедлить его невозможно. Все происходит тогда, когда приходит время для данного конкретного ребенка. Медицина сегодня никак не может повлиять на это. А потому родителям не стоит волноваться, если, к примеру у ребенка в 9-10 месяцев нет ни одного зуба. Если при этом у него нет болезней почек, проблем с обменом веществ, то это тоже вариант нормы. Ничего ничем стимулировать не надо.
У некоторых деток симптомы предстоящего первого зубика появляются задолго до самого прорезывания, у других симптомов практически не появляется. Самые частые «спутники» этого процесса — температура, понос при прорезывании, обильное слюнотечение, болезненная припухлость и покраснение в области десен, которая доставляет малышу немало страданий.
Комаровский не считает, что нужно целенаправленно помогать медикаментами каждому малышу, у которого прорезаются зубки. Однако и отказывать крохе в помощи не стоит, при условии, что малыш чувствует себя очень плохо.
Высокую температуру Евгений Олегович рекомендует сбивать «Парацетамолом детским». Доктор напоминает, что это средство поможет не только сбить жар, но и сможет обезболить десны, ребенок на время почувствует себя значительно лучше.
Повышенное слюнотечение больше связано с гормональными процессами в организме ребенка, чем непосредственно с появлением зубов. А потому повлиять на количество слюней ни родители, ни врачи не могут. Комаровский подчеркивает, что часто слюни появляются задолго до первого зуба, месяца в 3, но время идет, а зубы не появляются.
Жидкий стул, который тоже порой случается во время появления зубиков, в особом лечении не нуждается, поскольку обычно бывает краткосрочным, незатяжным. Один-два-три эпизода диареи — и зуб уже прорезался.
Однако если диарея интенсивная, частая и продолжается более двух суток, нужно обратиться к врачу, чтобы найти ее истинную причину. Вполне вероятно, что зубы тут совсем ни при чем.
Что делать с зудом в деснах, ясно даже неопытным родителям. Есть прорезыватели — специальные колечки и игрушки, которые сделаны из качественных материалов, с бургистой структурой. Такая игрушка, взятая ребенком в рот, сразу существенно облегчит его состояние, поскольку ребенок сможет почесать то, что чешется.
Без лишней необходимости не стоит использовать стоматологические гели и мази для десен.
Яркая симптоматика, свойственная процессу прорезывания зубов, куда реже, чем это представляют производители гелей и спреев для полости рта. Многие мамы вообще замечают первый зуб только тогда, когда он уже прорезался и начинает мешать при кормлении грудью.
Нередко мамы отмечают снижение аппетита у малыша на время прорезывания первых резцов. Тут все просто, говорит Комаровский, сосание доставляет некий дискомфорт, поэтому малыш и отказывается сосать. Но даже в это ситуации не стоит кормить карапуза насильно, пользы это не принесет.
Евгений Комаровский считает, что ничего страшного не произойдет, если ребенок пропустит 2-3 кормления. Голодный малыш, который больше не может терпеть, возьмет грудь или бутылочку, когда станет совсем голодно, и обязательно поест.
Безусловно, этот процесс оказывает непосредственное влияние на детский организм. Слюны вырабатывается много, но она почти лишена важных защитных свойств, за счет этого иммунитет несколько ослабевает. Поэтому ко всем «радостям» первых зубов вполне может присоединиться ОРВИ или грипп, и тогда годовалому «страдальцу» будет совсем нелегко.
Риски заражения вирусными инфекциями будут минимизированы при условии, что ребенок живет в благоприятных условиях, и родители не пересушивают воздух в детской комнате, не перегревают ее, и внимательно следят за влажностью и температурой. Нормы таковы — температура от 18 до 20 градусов, влажность воздуха — от 50 до 70%.
Многие родители, с чьей-то легкой подачи, поддерживают довольно странное мнение о том, что чернеют и темнеют молочные зубки из-за детского дисбактериоза кишечника. Черный налет может появляться, по словам Комаровского, только по двум группам причин:
- Нарушение обмена веществ, и, в первую очередь, фосфора, кальция и витамина D.
- Еще ряд причин могут быть связаны с недостаточными функциями слюны. Если ребенок дышит слишком сухим воздухом, его слюна пересыхает и не может эффективно противостоять бактериям, попадающим в полость рта. Отсюда и темный налет на зубках.
Дисбактериоз никаким образом с состоянием зубов у ребенка не связан, подчеркивает Комаровский. Если темнеют зубы — нужно не кормить ребенка пробиотиками, а вести к хорошему детскому стоматологу, чтобы тот назначил адекватное ситуации лечение.
Большинство родителей полагают, что скрежетание зубов во сне — явный признак гельминтоза у малыша. Комаровский оспаривать это утверждение не берется, хотя подчеркивает, что пока медицине не удалось доказать, если ли связь между зубовным скрежетом и глистами. Иными словами, глисты встречаются и у скрипящих зубками малышей, и у тех, кто этого не делает.
Точная причина зубовного скрипа по ночам неизвестна, но все доктора, включая Комаровского, сходятся во мнении, что это не болезнь, а состояние, которое имеет свойство проходить без следа самостоятельно. Есть теория, что это проявление остаточного животного рефлекса, с помощью которого четвероногие и зубастые так точат свои зубы. Но и это тоже наукой не доказано.
Ночной скрежет зубами обычно связан с двумя неприятными моментами, говорит Комаровский:
- Слушать этот звук мало у кого хватает нервов, так как скрип зубами находится на лидирующих позициях списка самых труднопереносимых человеком звуковых раздражителей.
- При скрипе челюстями ребенок может повредить сами зубки. Могут возникнуть сколы, трещины, и это потребует лечения у стоматолога.
На этот вопрос Евгений Комаровский отвечает всегда одинаково — с 1,5-2 лет.
Если кроха уже понимает слово «надо», можно объяснить ему, для чего и как мы чистим зубы. Если пока не понимает, нужно показывать своим взрослым примером.
Детям свойственно подражать, а потому в большинстве случаев нет никаких проблем с приучением к правильному уходу. Многих родителей останавливает тот факт, что малыш не умеет полоскать рот и выплевывать воду. Пусть глотает, говорит Комаровский, если ему так нравится. Но для такого ребенка покупать следует не детские зубные пасты, а обычный зубной порошок, богатый кальцием. И пусть глотает его на здоровье.
Однако Евгений Комаровский предостерегает мам и пап от слишком раннего приучения к чистке зубов пастами, даже детскими и даже теми, на тюбиках которых стоит заветное слово «Гипоаллергенно». Микрофлору ротовой полости до двух лет лучше не нарушать, считает известный педиатр, да и от аллергии никто не застрахован.
Евгений Комаровский говорит, что делать это нужно обязательно. Если у ребенка есть проблемы с состоянием зубов, то одним удалением тут не обойдешься. Если ребенок преждевременно лишится молочных зубов, то это негативно может сказать на прикусе. И тогда постоянные зубы этой проблемы уже не решат.
Любой воспалительный процесс в полости рта довольно опасен для всего детского организма, потому что изо рта болезнетворные бактерии с легкостью проникнут и в пищевод, и в желудок, и куда угодно. Это еще одна веская причина для разумных родителей, чтобы лечить молочные зубки.
Современное лечение не похоже на лечение двадцатилетней давности. Это не мучительно, практически не больно. К тому же медицина предлагает все новые и новые методы сохранения здоровья детских зубов — серебрение для деток, у которых кариес распространяется довольно быстро, фторирование зубов.
К этим методам, говорит Комаровский, можно относиться хорошо, а можно плохо, но они есть, и при наличии проблем стоматолог обязательно огласит весь список процедур, которые можно сделать ребенку. Решение будет только за родителями.
Есть на карте России такие места, в которых у стоматологов всегда много работы. Это в основном связано с качеством и составом питьевой воды. Например, в Приморье зубы ходят лечить с самого раннего детства из-за того, что в воде катастрофически не хватает фтора. А в некоторых районах Подмосковья в воде излишне много железа, это тоже заметно сказывается на здоровье зубов.
Родителям из регионов с дефицитом фтора (наиболее частая ситуация) Комаровский советует обязательно ввести в рацион детей рыбный бульон. На нем можно варить суп и давать не реже двух раз в неделю.
Два раза в год, весной и осенью, Евгений Олегович рекомендует давать ребенку витаминно-минеральные комплексы, которые содержат фтор.
медицинский обозреватель, специалист по психосоматике, мама 4х детей

Он — врач высшей категории, в области здравоохранения проработал двадцать пять лет. Является автором множества научных трудов, популярных книг и научных статей. Его книги изданы и переизданы на территории России и Украины.
Выпускник Харьковского медицинского института, факультета педиатрии. Начиная с 1983 года, работал в детской областной инфекционной больнице города Харькова. C 2000 является ведущим консультативного педиатрического приёма частного клинического центра, в 2006 году открыл собственную частную клинику — “Клиником”, клиника Комаровского.
Широкой родительской аудитории Комаровский прежде всего известен как ведущий телевизионного шоу “Школа доктора Комаровского”. Этот проект взял свой старт на центральном телеканале Украины “Интер” в марте 2010 года. Кроме того Комаровский ранее принимал участие в различных телевизионных ток-шоу на медицинскую тематику. Являлся консультантом телевизионных программ.
Поносом у ребёнка называется жидкий стул, который ребёнок не в состоянии контролировать самостоятельно. Частота стула учащается при диарее. Процесс дефекации происходит пять, шесть и более раз в сутки. Тем не менее, строгих критериев в этом вопросе не существует. Общее количество жидких испражнений находится в зависимости, как от возраста ребёнка, так и от типа его вскармливания (искусственное оно либо грудное).
При поносе имеет место борьба не только с проблемой, его вызвавшей, но и его последствиями. Причину возникновения жидкого стула необходимо обязательно определить, прежде чем начинать лечение поноса у ребёнка. Надо понимать, что понос не представляет собой просто временное недоразумение. Понос может казаться весьма безобидным, но при этом быть спровоцированным большими проблемами. Консультация врача необходима в этом вопросе. Используя наугад многие варианты решения, можно уподобиться русской рулетке, действуя по принципу: “поможет или не поможет”. При потере драгоценного времени возможны существенные осложнения.
Часто понос возникает по следующим причинам: различные кишечные инфекционные болезни, болезни печени, инвазии глистов, воспалительные заболевания, кишечный дисбактериоз. Введение первого прикорма у грудных детей может также спровоцировать наступление поноса, иной его причиной может стать переедание. Понос не просто является признаком болезни, нуждающейся в диагностике и лечении. Борьба с ним подразумевает дезинтоксикацию и помощь организму, который страдает от обезвоживания.
Понос у ребёнка без температуры может наблюдаться в результате нарушений функций системы пищеварения, связанных как с физиологическими, так и с психологическими факторами. Поносом называется такое изменение масс кала, при котором они могут становиться водянистыми, опорожнение при этом учащается. Такой кал может содержать примеси, отличающиеся кислым запахом и изменениями цвета.
Требуется знать, что с возрастом у ребёнка наблюдаются перемены физиологического характера, способные находить свои проявления в виде перемены цвета выделяющейся слизи, изменения степени её прозрачности, а также её цвета, от светлого к более тёмному. Может наблюдаться учащение опорожнения на фоне расширения меню ребёнка. Патология может быть заметной в результате того, что она принимает чётко очерченные изменения, такие, как коричневая слизь, кислый запах, кал зелёного или чёрного цвета.
Если дети совсем ещё маленькие, жидкий стул для них является нормальным явлением, частота его может достигать двадцати раз в сутки и относиться к этому следует спокойно. Для детей в возрасте до трёх месяцев это нормальное явление, до достижения ими трёхлетнего возраста стул вообще часто имеет кашицеобразный характер белого или жёлтого цветов, при выделениях от одного до трёх раз в день.
и отклонениях показателей от нормы следует обращаться к врачу, если исключить вероятность заражения инфекцией, подобные отклонения могут объясняться изменениями в режиме питания, переживаниями ребёнка, а также происходящими в его организме изменениями, например, это могут быть прорезывающиеся зубы. Самый стандартный понос способен вызвать нежелательные последствия, поскольку может наступить обезвоживание, и если количество испражнений в день очень большое, следует обращаться к врачу для снятия такой патологи. Кроме обезвоживания, ребёнок может получить анемию, потерять в весе, у него может снизиться иммунитет, могут наступить прочие негативные последствия.
Вряд ли высокая температура на фоне поноса может быть связана с прорезывание зубов и прочими схожими факторами. Когда у ребёнка понос, говорить о том, что он здоров, не приходится. Скорее всего, сочетание поноса и высокой температуры свидетельствует о кишечной вирусной инфекции, впрочем, вполне вероятно, что она может иметь и ротавирусный характер. Задача родителей в подобной ситуации — обеспечить должное диетическое питание, применение средств, понижающих температуру, предоставление ребёнку обильного питья. Диетическое питание подбирается в зависимости от возраста ребёнка и течение его болезни. Можно сказать только одно — перекармливать ребёнка ни в коем случае не следует. Рекомендуется к просмотру программа о ротавирусной инфекции. Хочется ещё раз подчеркнуть, что связь высокой температуры на фоне поноса с прорезывающимися зубами очень маловероятна. Точный диагноз может поставить только врач.
Зачастую кишечные расстройства сопровождаются такими симптомами, как рвота. К тому же на фоне сочетание данных симптомов может проявляться боль в области живота. Подобная симптоматика возможна при отравлениях и появлении в кишечнике болезнетворных микробов, вызывающих всевозможные инфекции.
Понос и рвота являются своеобразной реакцией организма, способствующей избавлению от патогенных микробов, вызывающих определённые изменения. Рвота является рядовым явлением, однако, если имеет место её проявления на фоне других симптомов, можно принять решение о госпитализации ребёнка, поскольку пищевые отравления являются достаточно серьёзным вопросом и лечить их необходимо под наблюдением опытных врачей. Рвота в сочетании с поносом способны вывести из организма огромное количество жидкости, результатом чего может стать обезвоживание организма уже через два дня. Восполнить утраченную жидкость достаточно непросто, поскольку объёмы потерь организма весьма существенны, аппетит у ребёнка в такие периоды отсутствует и от воды он отказывается. В случае проявления подобных симптомов следует срочно обратиться к врачу, с целью проведения в клинических условиях всех необходимых мероприятий, имеющих своей целью восполнение потерь жидкости и электролитного состава крови.
Рвота, понос и температура у ребёнка могут происходить вследствие пищевого отравления, крайне опасного, ввиду непредсказуемости течения и развития его симптоматики. Если имеет место сочетание всех вышеперечисленных факторов, следует как можно быстрее доставить ребёнка в медицинское учреждение для точного определения причины происходящего и назначения всего комплекса мероприятий, имеющих своей целью устранения последствий возникшей ситуации. В клинических условиях ребёнку при необходимости промоют желудок и окажут весь комплекс первой необходимой врачебной помощи. Только медлить с решением вопроса ни в коем случае нельзя.
Понос при прорезывании зубов протекает у детей индивидуально и у кого-то он не вызывает болезненной реакции организма, а у кого-то возникает весь комплекс проблем, которые родителям в спешном порядке приходится решать. Основными неприятными симптомами данного состояния являются насморк на фоне повышения температуры тела при поносе. Правда специалисты не относят температуру и понос к процессу прорезывания зубов. Зубы режутся в течении двух лет и на протяжении всего этого периода наблюдается ослабление иммунной системы ребёнка. Оставаясь без должной защиты, организм оказывается способным подхватить любую инфекцию.
Нет человека, не сталкивающегося с рвотой. Это отравление: химическое, пищевое, алкогольное. Немногие начинают замерять температуру, паниковать. Исключение – мамы, сталкивающиеся с симптомами впервые.
Рвота – полное высвобождение содержимого желудка. Это симптом болезней или одиночный позыв.
- обильное выделение слюны;
- учащённое сердцебиение;
- тошнота.
Высокая для малыша до года температура от 37, 3 градусов. Для детей до 2-х лет – 37 градусов.
При отмеченной у ребёнка лихорадке – рвотный приступ один. Обратный случай – несколько позывов рвоты, поднятие температуры – отравление, инфекции ЖКТ.
Родителям необходимо присмотреться к содержимому масс. Кроме непереваренной пищи может возникать зеленовато-жёлтая желчь. При частых рвотных позывах у ребёнка развивается обезвоживание.
Если тошнит и пониженная температура (35 – 36 градусов) – свидетельство низкого артериального давления, ослабления организма.
Организм ребёнка реагирует на многое: кишечная, вирусная инфекция (ОРВИ, грипп), отравления, коклюш, бронхит, ангина, пневмония, менингит, хирургические заболевания (аппендицит, грыжи), тепловой удар.
Для заболеваний существуют характерные симптомы, помощь. От правильности реакции родителей зависит жизнь ребёнка.
Инфекции ЖКТ ведут за многократные приступы рвоты, болит живот, слабость, понос, потерю аппетита. Следует вызвать врача-педиатра или скорую, начать бороться с обезвоживанием.
Грипп, подобные болезни. Рвота чаще однократная, головная боль с температурой (38 – 39 – 40 градусов), ломота в костях, теле. Нужно вызвать на дом врача.
Сопровождается симптомами: слабость, недомогание, отсутствие аппетита, боль в животе, понос, многократная рвота. Вызвать врача, не дать развиться обезвоживанию.
Коклюш, пневмония, ангина, бронхит, воспаление лёгких. На фоне приступов кашля провоцируются приступы рвоты. Болит горло, слабость. Следует вызвать врача.
Заболевание, сопровождающееся воспалением оболочек спинного или головного мозга. Пропустить, оставить незамеченной болезнь нельзя. Последствия доходят до отказа участков головного мозга.
Симптомы: слабость, светобоязнь, лихорадка (температура выше 39 градусов), беспокойность, отказ от питья и еды, сыпь, судороги. Срочный вызов скорой для дальнейшей медицинской помощи.
Воспаления брюшной полости, требующие оперативного решения: воспаление аппендикса, грыжа. Можно узнать по острым болям живота, слабости. Необходимо вызвать скорую помощь – промедления опасны.
«Болезни» подобного рода протекают при общей вялости, покраснении, сухости кожи, сильном головокружении, пульс, дыхание учащают ритм. Вызвать врача, положить больного в прохладном месте, голову повернуть на бок.
При повторяющихся позывах рвоты, частом поносе возникает риск обезвоживания организма.
- больной раздражён, слабость организма;
- малыш плачет, слёз нет;
- кожа сухая;
- отсутствие мочеиспускания в течение 3-4 часов.
Помощь при обезвоживании – восстановление водного баланса организма.
Особый симптом – наличие, отсутствие поноса при рвоте.
Жидкий стул у ребёнка – верный признак отравления, кишечной инфекции. Организм старается вывести опасные вещества, токсины, чтобы функционировать без вреда, в нормальном состоянии.
Взрослые немедленно вызывают врача для незамедлительной помощи ребёнку. Интоксикация приводит к печальным последствиям. Восстановление организма долгое, болезненное.
При рвоте без поноса – изучить состояние ребёнка. Поможет оказать дома правильную медицинскую помощь, не навредить. Если диарея отсутствует – кишечник в порядке.
Когда рвота однократная, температура не поднимается выше 37, повода звонить в скорую нет. Взрослые следят за состоянием малыша. Ребёнок бодр, весел, аппетит не пропал – причины для паники отсутствуют. У младенца первые несколько месяцев жизни рвота может быть признаком неполноценного развития желудочно-кишечного тракта, своеобразной адаптации организма к новой пище. Обильная пища, укачивание, попадание с едой воздуха провоцирует рвоту.
Симптомы, требующие вызова врача:
- многократная рвота;
- обезвоживание, невозможность принятия воды из-за рвоты;
- появление других симптомов при температуре выше 39;
- вялость, слабость, ухудшение состояния;
- присутствие крови со рвотой, калом;
От скорости реакции родителей зависит жизнь ребёнка.
Взрослым необходимо успокоиться, успокоить детей. Мама нервничает, плачет, истерит – малыш не уступит. Слёзы, истерики малыша не помогут оказать помощь, усугубят состояние.
Нельзя оставлять ребёнка после рвоты без присмотра – позыв повторится, малыш попросту подавится рвотной массой, задохнётся. Лучше повернуть голову ребёнка на бок на подушке. При повторном позыве это обезопасит от побочных последствий.
Во избежание обезвоживания ребёнку необходимо питье. Но не обильное – спровоцирует новый позыв. Маленькие порции (5 ч. ложек на 10-15 минут) воды помогут восстановить водно-солевой состав организма, поддержать силы для борьбы. Существуют в аптеке специальные растворы с минеральными веществами. Сок давать не рекомендовано – вызывает рвотную деятельность.
До установления диагноза, оказания медицинской помощи ребёнка не кормить. Самостоятельно лечение родителям не придумывать.
Терапию назначает врач после тщательного медицинского осмотра, постановки диагноза.
При высокой температуре, рекомендовано давать ребёнку жаропонижающее, согласованное с врачом. Взрослым следить, чтобы температура не поднялась выше прежнего. Когда удалось снизить, не допускать обезвоживания организма.
У маленьких детей рвота, температура сопровождаются диареей. Через рот в организм ребёнка попадает множество вредных бактерий, способствующих развитию кишечной инфекции. Это популярная причина болезни подобного рода. Возраст человека не имеет значения. От неё нет прививок, страховки.
Под понятием кишечная инфекция подразумевается наличие палочек стафилококка, сальмонеллы, дизентерии, брюшного тифа. Их наличие, отсутствие покажут анализы, назначенные врачом.
Действия, если ребёнок подцепил кишечную инфекцию:
- Задуматься о съеденном. Вероятно, кара с отравлением настигнет всех членов застолья.
- Есть сомнения по поводу принятой пищи ребёнком отдельно (в детском саду), родителям следует обзвонить одногруппников. Предотвратит, предупредит риск развития массового распространения инфекции.
- Остальным членам семьи необходимо соблюдать технику безопасности. Не есть из одной миски, придерживаться диеты.
- Если родители уверены в диагнозе, не пить абсорбенты, кроме активированного угля. Он вберёт токсины, выведет из организма, облегчив работу. Употребление в больших количествах противодиарейных, противорвотных лекарств несёт риск увеличить продолжительность выхода инфекции из организма. Помогите вывести лишнее: промывать желудок большим количеством воды, раствором марганцовки, дать уголь. Кишечник промыть с помощью клизмы.
- Не забывать восполнять жидкость в организме доступными средствами.
- Соблюдать температурный режим напитков. Холодная вода, кипяток затруднят всасываемость в кровь из желудка.
- Порции жидкости должны быть маленькими. Рекомендуется пить мало, часто.
- Не следует при первых признаках улучшения состояния начинать обильно есть. Это не восстановит организм, ухудшит состояние. В начале восстановительного процесса можно давать ребёнку каши, нежирный куриный бульон с хлебом, сухарями. Для младенцев смеси, грудное вскармливание нельзя отменить, – получите консультацию врача для корректного питания новорожденного.
- При наличии других признаков, учащении рвоты, отсутствии мочеиспускания, появлении в рвотной массе или кале крови, ухудшении состояния – незамедлительно обратится к врачу.
При соблюдении правил гигиены, правильном уходе – восстановление больного пройдет безболезненно и быстро.
Для детей старшего возраста нет необходимости вызывать врача каждый раз. Их организм развивается и становится как у взрослого человека. При обычном отравлении температура тела изначально небольшая, а потом, когда рвота прошла, вовсе низкая. На следующий день есть необходимость замерять утром, днём, вечером и ночью для контроля за состоянием здоровья.
Рвота может быть вызвана из-за температуры. Особенно в период полового созревания, когда организм реагирует на изменения слишком активно. Систематическое небольшое повышение температуры в этот период не должно вызывать паники.
Сильная, частая рвотная деятельность после температуры даёт повод вызвать врача.
Если у малыша участился стул (более 4-х раз в сутки), кал стал жидким, водянистым, имеет неприятный резкий запах и необычный цвет, то это значит, что начался понос.
Так как детский организм хуже взрослого справляется с возбудителями данной болезни, к симптомам нередко добавляются боль, резь в животе, вздутие, повышенное газообразование.
Часто понос сопровождается рвотой, температурой, вялостью ребенка, головными болями и т. д. Кроме того, кал или рвотные массы могут содержать сгустки крови или слизи.
Во всех упомянутых случаях нельзя заниматься лечением малыша самостоятельно, его нужно срочно показать педиатру.
Причинами поноса у детей могут стать самые разнообразные факторы:
- недостаточное соблюдение правил гигиены в силу возраста (малыш не вымыл руки перед едой, облизывал игрушки, кушал немытые фрукты и ягоды и т. д.);
- пищевое отравление или несварение – детские органы пищеварения не могут справиться с той пищей, которую без последствий употребляют взрослые;
- заражение инфекцией (сальмонеллез, дизентерия) или вирусами (ротавирусы, аденовирусы и проч.);
- употребление непривычной пищи, включая введение прикорма;
- дисбактериоз, возникший после неправильного употребления некоторых антибиотиков;
- стресс или акклиматизация – после первой недели в саду или переезда ребенок может серьезно заболеть из-за переживаний или нового климата;
- заболевания кишечника, такие как полипы, язвы, опухоли.
Родители должны позаботиться о том, чтобы ребенок как можно раньше усвоил простые правила гигиены.
Необходимо объяснить малышу, что перед едой, после прогулки и посещения туалета надо мыть руки, что нельзя брать в рот то, что подобрал на полу или на улице и т.д.
Совсем маленький ребенок нуждается в постоянном наблюдении за ним на улице, в общественных местах, в гостях.
Частыми случаями бывают заражения инфекцией или вирусами в детском саду или в группе развивающих занятий.
Чтобы обезопасить чадо от возможного заражения, при первом же случае заболевания одного из детей в группе необходимо на время прекратить водить малыша на занятия.
Понос может возникнуть и при введении прикорма. Если у малыша организм не готов к предлагаемому продукту или же у него имеется индивидуальная непереносимость, то может появиться диарея. В таком случае просто прекращают давать продукт, на который последовала реакция.
Дисбактериоз как причина поноса, равно как образования и травмы кишечника, требует обязательного врачебного наблюдения.
Лечение ребенка в этих случаях должно проходить под контролем педиатра, кроме того, необходим сбор анализов.
Для оказания первых мер помощи малышу, у которого возник понос, нужно определить причину кишечного расстройства.
Если диарея сопровождается рвотой и повышенной температурой, стул имеет крайне водянистую консистенцию, то, скорее всего, это пищевое отравление.
В таких случаях необходимо давать ребенку больше воды, чтобы промыть желудок и кишечник. Ни в коем случае нельзя задерживать каловые массы в организме, так как они содержат в себе те вредные вещества, которые вызвали желудочно-кишечное расстройство.
Даже при сильных болях в животике не стоит давать малышу обезболивающее – лекарство исказит общую картину болезни.
При отравлении или приступе дисбактериоза можно сразу дать Смекту – это средство поможет закрепить стул и наладить бактериальный баланс в организме.
- для детей до года один пакетик (3 г) разводят в теплой воде, делят на три части, первую часть дают сразу, оставшиеся две спаивают через равные промежутки времени (3 – 5 часов);
- детям от 1 до 2 лет разводят два пакетика (6 г) средства, точно так же делят на три части и дают через равные промежутки времени;
- детям от 2-х лет дозировка предназначается та же, что и взрослым – по 1 пакетику не больше 3-х раз в день.
Смекта противопоказана для детей при непроходимости кишечника и при его повреждениях (язвах, полипах и т. д.).
Детям от 1 года для вывода токсинов из организма можно давать адсорбирующие средства, такие как Полисорб или активированный уголь.
Полисорб дозируется следующим образом: на каждые 10 кг веса приходится 1 ч. ложка средства, растворенная в 50 мл воды.
Одна таблетка активированного угля рассчитана на 10 кг веса, запивается уголь большим количеством воды.
При поносе с неустановленной причиной при отсутствии температуры и рвоты можно дать ребенку возрастом 3 месяца и более Нифуроксазид в виде суспензии – он не всасывается в кровь и убивает вредоносные бактерии, ставшие причиной поноса.
Дозировка средства: для детей от 2 до 6 месяцев – 2,5 мл лекарства 2 раза в день, для детей от 6 месяцев до 6 лет – 5 мл лекарства 3 раза в день, для детей старше 6 лет – по 5 мл 4 раза в день.
Если ребенку больше 6 лет, то можно давать ему Нифуроксазид или его аналоги (Энтерофурил, Стопдиар, Лекор и др.) в виде таблеток согласно инструкции.
Какие бы средства от поноса для детей вы не решили использовать, насчет них необходимо проконсультироваться у врача.
Каждый из препаратов имеет свои особенности и противопоказания, так же как и организм ребенка обладает повышенной чувствительностью к любому вмешательству. Поэтому перед началом лечения малыша от поноса лучше получить совет педиатра.
Надо помнить, что при поносе организм ребенка терпит серьезное обезвоживание. Какой бы ни была причина поноса, необходимо восполнять водный баланс в течение всего периода болезни.
Для этого ребенка наряду со средствами от поноса выпаивают регидратантами – особыми препаратами, которые восстанавливают водно-солевой баланс.
График выпаивания должен быть поделен на равные промежутки времени, причем регидратанты надо чередовать с обычным питьем (соками, водой, травяными чаями), объем регидратантов и бессолевой жидкости должен быть одинаковым.
Существует насколько разрешенных для детей средств-регидратантов. Одно из них – это Регидрон, содержащий в себе хлорид и цитрат натрия, хлорид калия, декстрозу, которая является антитоксическим средством.
Грудничка выпаивают препаратом по 1 ч. ложке каждые 10 мин.; общий объем выпитого средства за сутки не должен превышать показатель 50 мл на 1 кг веса.
Для детей старше 1 года раствор дают из расчета 1 л регидратанта на 0,5 кг потерянного при болезни веса. Возраст 3-месячный и меньше считается неподходящим для приема Регидрона.
С первых дней жизни можно давать другое средство под названием Гастролит. Помимо полезных солей, лекарство содержит экстракт ромашки, оказывающий противовоспалительное действие.
Выпаивают раствор дробно, за первые 5 часов давая объем, рассчитанный по формуле 50 мл на 1 кг веса, в последующие часы расчет составит 10 мл на 1 кг после каждого жидкого стула.
Существует еще один препарат, который можно давать ребенку при поносе с первых дней жизни, – это Глюкосолан и Цитроглюкосолан.
Дают их из расчета 10 – 15 мл раствора на 1 кг веса для детей до 1 года, старшим малышам необходимо принимать 40 – 50 мл на 1 кг веса в сутки.
Каждое из указанных средств выпускается в форме порошка или таблеток для приготовления раствора. Раствор этот может храниться не более 24 часов в прохладном месте, желательно в холодильнике.
Перед применением любого из регидратантов необходимо внимательно прочитать инструкцию, так как у каждого имеются противопоказания и меры предосторожности.
Существует множество рецептов народной медицины, помогающих справиться с диареей у детей. Народные средства хороши тем, что практически не имеют побочных эффектов, не нарушают микрофлору органов пищеварения и не оказывают вредного воздействия на другие органы.
Большинство средств народной медицины подходят детям с самого раннего возраста, в том числе и грудничкам.
Одним из самых действенных и безопасных средств против поноса у малышей считается рисовый отвар.
Вязкая консистенция и насыщенность полезными микроэлементами помогает закрепить стул и восстановить поврежденную микрофлору кишечника.
Готовится отвар следующим образом: 1 ½ столовой ложки риса отваривается в течение часа в 0,5 л воды, затем полученная вязкая жидкость остужается, процеживается через чистую марлю и дается грудным детям из бутылочки или с ложки по 40 – 50 мл от 3 раз в день, детям старше 1 года – 50 мл 4 раза в день, детям старше 5 лет – по 0,5 стакана 3-4 раза в день.
Рисовый отвар прекращают давать сразу же после появления положительного результата.
Хорошим средством, разрешенным грудничкам, является отвар из коры дуба. Кору измельчают, 1 ч. ложку заливают 1 стаканом воды и кипятят 5 минут, затем процеживают и остужают.
Отвар должен получиться слабым, светло-коричневого цвета. Дают это снадобье ребенку по 2-3 глотка с интервалом в 2 – 2,5 часа.
Детям от 2-х лет можно заваривать более крепкое лекарство – для этого берут 1 ст. ложку коры дуба и варят ее в том же количестве воды 10 – 15 мин.
Хорошо помогает от поноса у грудничков сушеная черника. Из сухих ягод варится слабый компот и в остывшем виде дается малышу по несколько глотков 5-6 раз в день. Детям старше года можно выпивать по 0,5 – 1 стакану черничного компота.
Для детей старше 12 лет можно давать еще одну ягоду, обладающую сильным вяжущим эффектом – черемуху.
Сухие ягоды (1 ст. ложка) вываривают около получаса в 1 л воды, остужают и пьют по 100 г средства после каждого случая жидкого стула.
При любом способе лечения поноса у ребенка стоит внимательно наблюдать за реакцией его организма.
Если стул прекратился дольше, чем на 1 день, то это может говорить о запоре, и необходимо перестать давать малышу вяжущие препараты.
Стоит следить за аллергическими реакциями, которые могут возникнуть в ответ на употребление народных средств.

Высокая температура, как у взрослых, так и у детей является одним из первых симптомов развития в организме серьезного воспалительного процесса. Она появляется при ОРВИ, вирусных инфекциях, ангине и других инфекционных заболеваниях, а также при воспалении внутренних органов. В сочетании с рвотой и кишечным расстройством высокая температура может свидетельствовать о попадании в организм возбудителей кишечной инфекции. Рвотные приступы и понос являются защитными реакциями организма, с помощью которых он пытается очиститься от попавших в него токсинов.
Диарея, рвота и температура у ребенка – это очень опасные симптомы, которые в течение короткого времени могут привести к обезвоживанию детского организма. Следует учитывать, что чем младше ребенок, тем быстрее развивается это осложнение. При появлении приступов рвоты в сочетании с высокой температурой необходима квалифицированная медицинская помощь для выяснения причины такого состояния малыша и ее скорейшего устранения.
Рвота и температура могут наблюдаться у детей по следующим причинам:
- попадание в организм возбудителя кишечной инфекции;
- интоксикация продуктами питания, химическими веществами, лекарствами;
- воспалительные заболевания органов ЖКТ в острой фазе (аппендицит, гастроэнтерит и др.);
- простудные и воспалительные заболевания.
Важно: У маленьких детей рвотные позывы могут возникать вследствие быстрого подъема температуры до 38 °C и выше, независимо от того, что именно вызвало гипертермию.
Кишечные инфекции – это самые распространенные причины появления рвоты, поноса и температуры в детском возрасте. Они включают ряд заболеваний, возбудители которых в первую очередь поражают ЖКТ. К ним относятся:
- ротавирусная инфекция;
- дизентерия;
- сальмонеллез;
- брюшной тиф;
- холера;
- энтеровирусная инфекция;
- эшерихиоз и др.
Иммунная система маленького ребенка еще не до конца сформирована, поэтому не может эффективно справляться со всеми патогенными бактериями и вирусами, попадающими в организм. Инфицирование происходит при употреблении зараженных пищевых продуктов, воды или контактно-бытовым путем от больного кишечной инфекцией.
При кишечной инфекции у детей наблюдается многократная рвота, не приносящая облегчения, стул зеленого оттенка возможно с примесью крови, пены или слизи, высокая температура в пределах 40 °C. Эти симптомы могут сохраняться несколько дней, если своевременно не начать лечение.
Наиболее распространенной в детском возрасте является ротавирусная инфекция. Ее симптомы вначале заболевания напоминают грипп, ангину, скарлатину и ОРВИ. У ребенка наблюдается:
- слабость;
- отсутствие аппетита;
- насморк;
- головная боль;
- кашель;
- боль в горле.
Затем присоединяется рвота, появляются боли в животе, повышается температура тела, стул становится водянистым и жидким.
Важно: Ротавирусная инфекция чаще всего обнаруживается у детей в возрасте двух лет, при этом заболевание имеет очень тяжелое течение.
Появление рвоты и температуры у ребенка может быть вызвано интоксикацией маленького организма. К такому состоянию обычно приводит:
- употребление несвежих пищевых продуктов;
- воздействие ядов и химических веществ;
- передозировка лекарственными препаратами.
При пищевом отравлении вместе с едой в организм попадают патогенные бактерии или другие микроорганизмы, которые поражают слизистые органов пищеварения и нарушают их нормальное функционирование. Ухудшение состояния малыша наблюдается спустя несколько часов после употребления испорченной пищи. У него отмечается озноб, слабость, похолодание конечностей, отсутствие аппетита, бледность кожных покровов, боли в животе.
Важно: При пищевом отравлении после рвоты и диареи у ребенка отмечается улучшение общего состояния, обусловленное снижением концентрации токсинов в организме.
ОРВИ, а также заболевания органов дыхания воспалительной природы (фарингит, бронхит, воспаление легких, ринит и др.) часто протекают с гипертермией. Резкий подъем температуры тела может вызвать головную боль, тошноту и рвоту. Рвотный приступ в этом случае не представляет угрозы для здоровья малыша, так как он происходит только один раз, и после опорожнения желудка рвотные позывы исчезают.
Причиной рвоты при простуде может быть не только высокая температура, но и кашель. При сухом кашле рвотный рефлекс возникает вследствие перенапряжения в глотке. Мокрый кашель у детей практически всегда сопровождается проглатыванием мокроты и слизи из бронхов или носовых пазух. Скопление этих выделений в желудке и вызывает рвоту.
При простудных заболеваниях и гриппе в большинстве случаев рвота и температура у ребенка происходит без поноса и других нарушений в работе кишечника.
Важно: Рвота и температура у ребенка могут наблюдаться в период прорезывания зубов.
Некоторые желудочно-кишечные воспалительные заболевания могут протекать в острый период с повышением температуры и возникновением рвоты. К ним относятся:
- гастрит;
- энтерит и гастроэнтерит;
- колит и энтероколит;
- аппендицит;
- вирусный гепатит и др.
Рвота относится к самым ранним симптомам этих заболеваний. Также у ребенка присутствуют боли в области живота различной локализации и интенсивности в зависимости от того, какой орган поражен, могут быть кишечные расстройства, тошнота, вздутие живота.
Наиболее опасным состоянием является острый аппендицит, который во избежание осложнений требует незамедлительного оперативного вмешательства.
Если у ребенка появилась рвота и температура, что нужно делать родителям в этом случае? Важно сохранять спокойствие, особенно, если такие симптомы появились у совсем маленьких детей. Паника и растерянность родителей могут передаться малышу, и его состояние еще больше усугубится.
Общие рекомендации при рвоте и температуре у ребенка:
- нельзя пытаться останавливать рвоту и понос при отравлении и кишечной инфекции;
- при возникновении рвоты у новорожденных необходимо принять меры для избегания попадания рвотных масс в органы дыхания;
- не давать лекарственные препараты от рвоты до прихода врача и установления ее причины;
- при температуре более 38 °C необходимо дать малышу жаропонижающие средства, желательно в форме ректальных суппозиториев;
- в обязательном порядке необходимо восполнять жидкость, утраченную организмом;
- не пытаться кормить ребенка в ближайшее время после приступа рвоты (исключение грудное вскармливание).
Главная задача при рвоте, а особенно в сочетании с поносом, не допустить обезвоживания детского организма. Для этого не ранее, чем через полчаса после последнего рвотного приступа, необходимо начать давать ребенку каждые 10 минут маленькие порции кипяченой воды и глюкозо-солевых растворов (Гастролит, Регидрон или их аналоги), чередуя их.
Признаками обезвоживания являются:
- снижение количества мочеиспусканий (менее 3 раз за день);
- сухость кожных покровов и слизистых;
- слабость, головная боль, сонливость;
- западание глаз и родничка (у грудных детей).
Начинать давать ребенку пищу после рвоты следует не раньше, чем через 6 ч. В качестве первых продуктов рекомендуются сухарики, каши на воде (рисовая, овсяная), вареные яйца, вареный картофель, нежирный бульон. Нельзя сразу предлагать молочные продукты, свежие фрукты и овощи. Переход к обычной пище должен происходить постепенно.
Если причиной рвоты и температуры у ребенка является отравление или кишечная инфекция, необходимо промывание желудка, прием энтеросорбентов, антибактериальных или противовирусных препаратов. Как правило, лечение детей в этом случае проводится в условиях стационара.
Бывают ситуации, когда при рвоте нужно срочно вызывать скорую помощь. К ним относятся следующие случаи:
- появление рвоты после травмы;
- неукротимая рвота и диарея, сопровождающаяся развитием обезвоживания;
- отказ ребенка от воды и отсутствие возможности его напоить;
- сильные боли в животе и отсутствие стула;
- наличие следов крови в рвотных или каловых массах;
- резкое ухудшение состояние ребенка, вялость, нарушение мышечного тонуса, потеря сознания.
Важно: Лечение рвоты и температуры у детей должно быть направлено на устранение вызвавших их причин и предупреждение развития осложнений.
Чтобы не допустить такого опасного состояния, действия родителей при диарее должны быть слаженными и четкими:
- Ребенку обязательно нужно пить. Причем пить много. Все питье должно быть теплым, примерно около 20 градусов, чтобы жидкость как можно скорее всасывалась и усваивалась организмом. Если ребенок отказывается пить из чашки, поить его следует ложкой, понемногу, но часто. Если не пьет с ложки, как это часто делают дети до 7-9 месяцев, то нужно набрать жидкость в одноразовый шприц без иглы и поить из него капельно. Если малыш сопротивляется и такому способу, не стоит ждать и уговаривать, следует сразу вызвать «неотложку», чтобы была возможность ввести ребенку жидкость капельным путем.
- Ребенку нужно восстанавливать баланс солей. Для этого Комаровский советует пользоваться готовыми аптечными пакетиками со средствами для пероральной регидратации. Подойдет «Смекта», можно купить «Регидрон» или «Хумана-Электролит». Эти препараты в обязательном порядке должны быть в домашней аптечке каждой семьи. Если диарея уже случилась, а таких препаратов нет, можно воспользоваться рецептом, который получил полное одобрение Всемирной Организации Здравоохранения: на литр воды следует добавить чайную ложку соли и столько же соды. Поить ребенка можно и этим раствором.
- Нужен контроль за выделениями. Выпитое должно выделяться. Пока малыш, который еще не достиг годовалого возраста, ходит в подгузниках, маме не о чем беспокоиться. Она в любой момент может замерить количество выпитого чадом, а через 3 часа взвесить на электронных кухонных весах его использованный подгузник, чтобы понять, нормально ли выводится вода. Если ребенок уже ходит в горшок, контроль тоже не составит большого труда. Но вот за ребенком в 2 года, который уже с большой долей вероятности освоил унитаз, придется ходить по пятам.
- Ребенку не нужна еда. Не стоит пытаться накормить его любой ценой. Диарея гораздо быстрее пройдет, если малыш будет голоден. Дать пищу стоит только тогда, когда он сам попросит. Нельзя при поносе кушать жирное, сладкое, пить газированные напитки и молоко. Лучше дать кашу, пюре, сухарики из бездрожжевого хлеба, овощной суп на постном бульоне.
- Активированный уголь — в правильной дозировке. Еще один полезный препарат, который должен быть в домашней аптечке. Родители должны помнить, что дозируется активированный уголь по 1 таблетке на каждые 10 килограммов массы тела за один прием. Таким образом, ребенку весом 10 килограммов дают по 1 таблетке, а малышу, чей вес 15 килограммов — 1,5 таблетки. Современная медицина рекомендует современные энтеросорбенты, которые легче принимать. Если финансовые возможности семьи позволяют, можно купить и держать в аптечке на такой случай «Энтеросгель».