Р одителям очень часто приходится сталкиваться с проявлением респираторных симптомов у детей, сопровождающихся значительной температурой 39-40 градусов. Это довольно распространенные проявления, обычно свидетельствующие о внедрении в организм бактерий или вирусов. При развитии сильного жара лучше сразу, не откладывая, обращаться к педиатру. Такие признаки свидетельствуют о возникновении тяжелого заболевания с резкой активизацией защитных сил.
Самолечение в данном случае не должно применяться. Врач поставит точный диагноз и в соответствии с ним приступит к необходимой терапии. До прихода специалиста родители могут лишь оказать малышу первую помощь, чтобы облегчить его состояние.
Температура 39 и кашель у ребенка обычно они возникают при развитии инфекционного заболевания дыхательных путей, но способны сопровождать и другие болезни.
Чаще эти симптомы сопутствуют :
- Гриппу;
- ОРЗ;
- ангине;
- заболеваниям ЛОР-органов;
- простуде;
- переохлаждению;
- бронхиальной астме;
- коклюшу;
- другим детским инфекциям;
- пневмонии.
Эти симптомы нередко вызывают подъем температуры до тридцати девяти градусов, кашель, боль в горле, сильное недомогание и явления интоксикации.
Важно опередить характер отмечающегося у ребенка кашля, выяснить насколько часто и сильно он проявляется, как долго продолжается приступ, а также часто ли он происходит.
Не менее необходимыми являются показатели температуры. Ее следует измерять регулярно и записывать полученные данные для врача, который сможет проанализировать текущую динамику. Если жар то возникает, то спадает, это также не должно пройти мимо внимания родителей .
Кроме того, нужно следить за общим состоянием ребенка и наблюдать за появлением у него каких-либо дополнительных симптомов. Если они вызовут тревогу, следует немедленно звонить в службу Скорой помощи.
Виды кашля подразделяются на:
- сухой,
- влажный,
- лающий,
- приступообразный
- постоянный.
- Он может также быть острым или хроническим.
Для того, чтобы точно определить все его характерные особенности, требуется учитывать :
- Как долго он продолжается;
- насколько быстро развилось повышение температуры до тридцати девяти градусов;
- наблюдается ли побледнение или покраснение кожных покровов;
- отмечаются ли какие-нибудь высыпания на теле.

В этих случаях, требуется вспомнить, когда они возникли и наблюдалось ли что-то похожее прежде. Если ребенку в свое время уже был поставлен какой-либо диагноз, об этом стоит обязательно сообщить врачу.
Большинство таких заболеваний относится к острым респираторным инфекциям. Объединяет их то, что у ребенка всегда температура 39-39.5 и болит горло.
Эти болезни начинаются внезапно с ломоты в суставах, сильного недомогания, резкого кашля или насморка . Нередко подобные симптомы сопровождаются слезотечением, першением в горле, увеличением лимфатических узлов.
Острые респираторные инфекции чаще всего проявляются в виде:
- ОРВИ;
- гриппа;
- парагриппа;
- тонзиллита;
- бронхита;
- трахеита;
- ларингита;
- фарингита;
- назофарингита;
- трахеобронхита;
- коклюша;
- кори;
- плеврита;
- дифтерии и т.д.
Все эти заболевания вызываются различными инфекциями и воздействуют на дыхательные пути ребенка. Они провоцируют у него сильный кашель и резкий подъем температуры, вплоть до тридцати девяти градусов.
Грипп для маленьких детей бывает очень опасен. Он начинается остро, с развития сильного недомогания, ломоты в суставах, (особенно в ногах) боли в мышцах и мигрени. Вслед за этим резко взлетает температура, достигая иногда пугающих отметок в 40 градусов. Заболевание сопровождается сильным сухим кашлем, насморком, слезотечением и светобоязнью. Жар бывает очень сложно сбить, а при значительной интоксикации организма могут наблюдаться диспепсические явления и даже диарея.
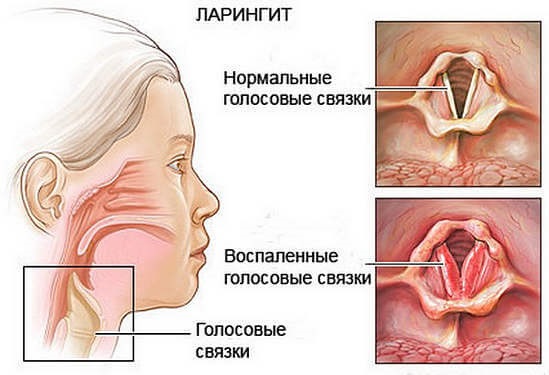
Когда у ребенка температура 39 и лающий кашель, то он часто приобретает такую интенсивность, что при его приступах слышатся хрипы и свист в груди. Наиболее часто он сопутствует ларингиту. При этом заболевании наблюдается сильный воспалительный процесс, охватывающий дыхательные пути. Кроме того, он значительно воздействует на голосовые связки вплоть до потери способности говорить. Поэтому такой кашель называется лающим. После его приступов ребенок долго не может отдышаться.
Интенсивность его бывает такой сильной, что вызывает тошноту и даже рвоту. Это объясняется непосредственным соседством в коре головного мозга зон, отвечающих за кашель и тошноту. Поэтому при раздражении одной из них, реагирует и другая .
Влажный вид чаще всего встречается при бронхите. Сначала он проявляется как сухой, но по мере возрастания температуры до 39-39.5 и усиления симптомов болезни постепенно меняется. Это объясняется скоплением мокроты, образующейся из погибших микроорганизмов и продуктов клеточного распада. При кашле секрет начинает интенсивно отделяться и малыш испытывает облегчение.
- Воспаление легких (пневмония)

Нужно знать наиболее яркие симптомы этой болезни:
- Постоянный кашель;
- хрипы и свист при дыхании;
- боль со стороны пораженного легкого;
- сильный жар;
- невозможность сбить температуру;
- недомогание;
- одышка.
Такие симптомы свидетельствуют о том, что иммунитет ребенка находится на пределе, инфекция охватила значительные области и продолжает распространяться . Уже значительно поражена легочная ткань, в воспалительный процесс вовлечены все дыхательные пути в целом, а также наблюдается застой в малом круге кровообращения.
- Осмотр ребенка;
- термометрия;
- установление частоты пульса;
- уточнение симптомов;
- составление подробного анамнеза;
- перкуссия;
- аускультация;
- измерение артериального давления;
- клинический анализ крови;
- мазок из носа и зева;
- общий анализ мочи;
- исследование мокроты;
- флюорография;
- рентгенография;
- бронхоскопия и т.п.
После определения дагноза заболевания назначается соответствующее лечение. Оно предусматривает комплексный метод, направленный на устранение основных симптомов и снижение жара.
Еще одной опасностью является переход в хроническое состояние. Делать об этом вывод можно, когда кашель продолжается не менее двух месяцев. Он способен развиться в любом возрасте, поэтому родителям необходимо лечить заболевание сразу же, как только оно возникло.
Конечно, самостоятельным проявлением, да еще и с подъемом температуры до 39 градусов кашель не становится. Все это — симптомы определенной патологии. Наиболее часто они развиваются вследствие вовремя не вылеченного бронхита, аллергической реакции, гайморита, болезней сердца, пищеводной недостаточности или злокачественных новообразований . Поэтому для их выявления необходимо пройти полное обследование организма.

При подозрении на развитие какого-либо заболевания нужно направить малыша к специалисту для более детального лабораторного и инструментального обследования.
Лечение кашля с температурой состоит в назначении :
- Симптоматической терапии;
- устранения причин основного заболевания;
- жаропонижающих веществ;
- антибактериальных препаратов;
- противовирусных средств;
- противокашлевых наружных и внутренних медикаментов;
- муколитиков;
- отхаркивающих веществ;
- противовоспалительных препаратов;
- иммуностимуляторов;
- витаминов;
- Н2-гистаминоблокаторов;
- антигистаминных лекарств.
Эти фармакологические средства помогут улучшить самочувствие ребенка, справиться с болезнью, вызывающей кашель и жар, облегчить дыхание, устранить интоксикацию организма.

Врач имеет о ней четкое представление, а также обо всех противопоказаниях и побочных действиях различных препаратов.
Если у ребенка температура 39 и красное горло, а к тому же эти проявления сопровождаются кашлем, вызов врача не следует откладывать. Приехавший педиатр не только сможет значительно облегчить состояние малыша, но и устранить гипертермию, оказывающую крайне негативное влияние на его организм. Он переведет сухой кашель в мокрый, а затем добьется того, чтобы секрет бронхов благополучно покинул дыхательные пути пациента.
Относиться легкомысленно к патологическим проявлениям детского самочувствия нельзя.
Повышение температуры в сочетании с сильным кашлем требует обязательной медицинской помощи, так как оказывает сильнейшее негативное воздействие на ребенка.
Если заболевание приняло хроническое течение, то специалист способен справиться и с этим. В таком случае необходимо обращение к инфекционисту, пульмонологу или фтизиатру. Только они смогут определить степень запущенности болезни и выявить структуру патологических изменений тканей. А затем врач определит меры по восстановлению дыхательной активности и стабилизации температуры ребенка.
Ребенок вялый, его щечки неестественно багровеют, он хватается за горлышко и покашливает? Сочетание кашля и температуры 38 градусов и более, как правило, наблюдаются при инфекциях ЛОР-органов и дыхательных путей. Что делать в таком случае и каковы причины кашля с повышенной температурой тела?

В большинстве случаев сухой кашель у ребенка сопровождается лихорадкой, потому как он появляется в самые первые часы болезни.
В медицине выделяют несколько ключевых причин, которые стимулируют сухой кашель.
1. Простуда и боль в горле. В этом случае сухой кашель вызывает именно першение в горле.
2. Грипп. Заболевание сразу начинается с повышения температуры до 38°С и сухого кашля, который затем переходит в мокрый.
3. Рефлюксное заболевание – забрасывание желудочного сока в пищевод.
4. Попадание инородного тела в дыхательные пути.
5. Коклюш.
Приступать к лечению нужно только после того, как будет установлена точная причина, которая спровоцировала подкашливание, особенно в том случае если оно сопровождается жаром. Стоит учитывать и тот фактор, что лихорадка может вызвать судороги у некоторых детей, поэтому предпринимать адекватные меры необходимо не только с целью снижения температуры, но и устранению приступов.
Для многих может показаться удивительным, какие могут быть симптомы сухого кашля. Тем не менее, кашель разделяют на:
• Кашель лающего характера.
• Регулярные приступы, как в состоянии покоя, так и состоянии активного движения.
• Приступ визуально создает впечатление, что ребенку что-то попало в горло.
Сухой и сильный кашель и повышенная температура тела может наблюдаться при следующих заболеваниях:
1. Ларингит — сильный сухой кашель, осиплость голоса, першение в горле, температура около 38ºС.
2. Коклюш – сухой и спазматический.
3. Трахеит – особенно сильный и сухой, который трудно остановить.
Наиболее опасным для ребенка считается такое заболевание как пневмония. Это заболевание характеризуется воспалением легочной ткани и чаще всего может быть вызванной пневмококками. В медицине различают очаговую, сегментарную, долевую, сливную и тотальную пневмонию.
Характерными признаками пневмонии является:
• Высокая температура,
• Хрипы,
• Частое дыхание.
Часто температура может подниматься до 39°С и выше, и держится 2-3 сутки. Она трудно поддается снижению, а ребенок постоянно кашляет.
Сухой кашель у ребенка в сочетании с лихорадкой является признаком такого опасного заболевания как коклюш. Это инфекционное заболевание, которое 
Особенно опасной это инфекция является для детей в возрасте до 2 лет, и, к сожалению, иногда может закончиться летальным исходом. Возбудителем данного заболевания является бордетелла пертуссис. Течение болезни имеет схожесть с ОРВИ.
Основные симптомы коклюшной инфекции:
• повышенная температура,
• спазматический характер кашля, выделения из носа,
• выбухание шейных вен,
• кровоизлияния,
• судороги, нехватка воздуха,
• изменения цвета кожи.
При коклюше дети могут кашлять месяц, при этом он периодически меняет свой характер.
Сильный кашель и температура тела 38°С — 39°С у ребенка, могут быть вызванными вирусной инфекцией, в частности гриппом и ОРВИ. Основными симптомами заболевания являются:
• внезапное повышение температуры,
• слабость,
• головная боль,
• сухость слизистых носа и рта,
• озноб.
Температура тела у детей чаще поднимается в вечернее время и может достигать 39°С-40°С. При гриппе насморк не наблюдается. Своевременное и правильное лечение может предупредить развитие осложнений, которыми являются: отит, миокардит, менингит, пневмония, абсцесс легкого.
Симптомы при ОРВИ имею схожесть с симптомами гриппа, поэтому дифференцировать заболевание на начальной стадии может только врач. Именно поэтому, родителям не рекомендуется что-нибудь делать самостоятельно при таких симптомах, а лучше сразу вызвать врача или же бригаду «скорой помощи». Особенно, если температура поднимается до 39°С, а малыш себя чувствует плохо.
Как уже упоминалось выше, выявить первопричину кашля и повышенной температуры у детей может только врач. Чтобы установить возбудителя инфекции, часто забирают мокроту для лабораторного исследования.

При необходимости рекомендуется отсасывание слизи.
Отхаркивающие препараты назначают только в случае влажного кашля у ребенка.
При первых признаках повышенной температуры у ребенка родители начинают переживать и стараются сбить ее при помощи различных медикаментов. Наличие таких признаков, как кашель и насморк, свидетельствует, прежде всего, о том, что в организм ребенка попал вирус. Если родители желают добра своему малышу, то давать различные медикаменты при проявляющейся симптоматике категорически противопоказано. Изначально требуется выяснить, что стало причиной развития негативной симптоматики, а уже после прибегать к лечению.
Температура 39 градусов у ребенка вместе с симптомами кашля и насморка может свидетельствовать не только о проникновении в организм вируса, поэтому прежде чем начинать лечение, требуется в обязательном порядке выяснить причины.
Важно знать! Диагноз должен ставить только врач, в противном случае, самолечение приведет к развитию необратимых осложнений.
Медики подразделяют причины развития негативной симптоматики у детей на отдельные виды. Рассмотрим их более детально.
Физиологические. К физиологическим причинам появления высокой температуры, кашля и насморка у детей относятся следующие факторы:
- Попадание в дыхательные органы инородных предметов.
- Вдыхание частиц загрязненного воздуха.
- Прорезывание молочных зубов у малыша.
Если насморк и кашель у ребенка спровоцирован посредством физиологических раздражителей, то негативная симптоматика исчезает через некоторое время. При физиологических причинах повышения температуры наблюдается развитие ее субфебрильных значений до 38 градусов. Насморк при негативном влиянии физиологических признаков может в некоторых случаях продолжаться длительное время, например, если ребенок постоянно вдыхает загрязненный воздух. Если на 2 день признаки насморка не исчезают, нужно исключить развитие серьезных заболеваний в кабинете врача.
Патологические. Температура 39 у ребенка возникает зачастую при развитии инфекционных заболеваний. К таковым заболеваниям относятся: грипп, ОРВИ, простуда, ОРЗ и прочие. При развитии инфекционных заболеваний первым делом наблюдается повышение температуры до фебрильных значений. При такой температуре обязательно требуется дать малышу жаропонижающее, что позволит исключить развития спазма сосудов и судорожного состояния.
При простуде развиваются признаки появления кашля, насморка и болезненности горла. Все эти симптомы свидетельствуют о том, что в организм малыша попали вирусы. Родителям важно понимать, что даже если они точно уверены в том, что кроха заболел простудой, то обязательно требуется обратиться к доктору. Если врач подтвердит диагноз, то будет назначено соответствующе лечение. Вирусные заболевания часто осложняются бактериальной природой, в результате чего вылечить малыша без соответствующего курса антибиотикотерапии невозможно.
Острый ринит или насморк представляет собой индивидуальную реакцию организма на проникновение инфекции посредством слизистой оболочки носа. Если своевременно вылечить насморк, то можно предупредить развитие заболевания ОРВИ и простуды.
Начинается насморк с того, что у ребенка затрудняется дыхание, продолжительность которого достигает нескольких дней. Дискомфортные ощущения в области горла приводят к развитию легкого кашля, который свидетельствует о серьезности вирусного заболевания. Ребенок может покашливать несколько раз в день, а ближе к ночи симптомы насморка и кашля только обостряются вместе с повышением температуры.
Родители считают, что заболеть ребенок может только в зимнее время, а летом развитие простудных заболеваний категорически исключено. В действительности – это не так, дети могут заболевать простудой даже летом, а для этого достаточно перегреться или вступить в контакт с разносчиком недуга.
Если у малыша симптомы кашля, насморка и высокой температуры связаны не с простудой, то всегда имеет место развитие аллергической реакции. Особенно часто врачи диагностируют развитие аллергических реакций у детей до года. Такие симптомы, как насморк и кашель – это также дополнительные признаки развития аллергии. Аллергические реакции у детей возникают на продукты питания, пыльцу цветов, духи, химические препараты бытового предназначения и прочее. Основные симптомы аллергии проявляются в виде покраснения кожи, сыпи, зуда и отечности.
Важно знать! Исключить развитие аллергии можно при помощи устранения раздражителя. Если исполнить это невозможно, то ребенку следует дать противоаллергическое средство.
Если аллерген будет устранен, то симптомы насморка и кашля исчезнут самостоятельно. Чтобы уточнить, почему ребенок кашляет и сопливит, потребуется обратиться к врачу. На основании вытекающей симптоматики, врач поставит диагноз, после чего назначит противоаллергические средства и адекватное лечение.
Если кашель и насморк возникают по причине простудных заболеваний, то в данном случае, требуется прибегнуть к применению комплексной противовирусной терапии. Наличие симптомов простуды необходимо подтверждать в кабинете педиатра, особенно это касается детей до года.
Если лечение будет подобрано неправильно, то вылечить ребенка после будет намного сложнее. Мало того, что заболевание будет прогрессировать, так оно еще и спровоцирует развитие таких осложнений, как бронхит, воспаление легких и пневмония. Родители не должны относиться халатно к проявляющимся негативным симптомам у ребенка, так как они могут привести к необратимым и даже смертельным последствиям.
Чем лечить простудные заболевания у ребенка, если они протекают с симптомами насморка, кашля и повышения температуры?
- Если в ходе обследования не будет обнаружен воспалительный процесс в верхних дыхательных органах, то излечить кашель можно при помощи обильного употребления жидкости.
- Если температура у ребенка повышается до 38 градусов, и при этом развиваются симптомы сухого кашля, то требуется прибегнуть к применению лекарственных препаратов. Эти препараты осуществляют блокирование кашлевого рефлекса, а применение противовирусных средств позволяет локализировать сам вирус.
- Если у малыша наблюдаются симптомы влажного кашля, то для лечения требуется применять отхаркивающие средства.
- При температуре свыше 38 градусов понадобится незамедлительно прибегнуть к применению жаропонижающих препаратов. Для этого применяются такие средства, как Ибупрофен и Парацетамол. Родители в обязательном порядке должны иметь ректальные свечи и сиропы для снижения температуры.
Лечить насморк, кашель и высокую температуру необходимо только после того, как врач поставил диагноз. При таких симптомах строго запрещено давать ребенку спазмолитики и болеутоляющие средства. В комплексе с медикаментозным лечением простудных заболеваний прибегают к применению народных методов.
У детей старше 3 лет кашель можно лечить при помощи черной редьки с сахаром. Приготовить данное средство не составляет большого труда. Для начала следует обрезать верхнюю и нижнюю часть овоща, после чего вырезать углубление в редьке и засыпать в него сахар. Далее, требуется положить редьку в емкость, чтобы в нее стекал сок. Спустя 6-8 часов можно собрать сок, после чего давать его малышу небольшими порциями.
Важно знать! Для лечения кашля требуется применять исключительно черную редьку, которая содержит в себе целый комплекс полезных минералов и витаминов.
Кроме черной редьки, ребенку можно лечить кашель при помощи обжаренного сахара. Этот сахар следует разводить в воде в консистенции 2 ложки сахара на 100 мл воды. Для снижения температуры можно делать примочки из теплой воды или уксуса.
Важно знать! Примочки из уксуса детям до 2 лет ставить нельзя, так как кожные покровы малышей очень чувствительны и может возникнуть химический ожог.
Большинство родителей интересует вопрос о том, необходимо ли прибегать к снижению температуры у ребенка при симптомах кашля и насморка. Однозначно ответить на этот вопрос нельзя, для начала требуется измерить и выяснить показания градусника. Если значение превышает 38 градусов, то ребенку нужно дать жаропонижающее. Если показания термометра показывают субфебрильную температуру два дня и больше, то нужно обратиться к врачу.
Подводя итог, стоит отметить, не следует паниковать, если у ребенка развиваются симптомы кашля, насморка и высокой температуры. Для начала следует убедиться, что данные симптомы являются признаком вирусного заболевания, а не аллергической реакции.
39 в годик с кашлем и насморком
Родители малышей часто сталкиваются с тем, что их чада страдают от симптомов респираторных заболеваний, которые сопровождаются нарушением температурного режима до 39℃, насморком и кашлем. Такая симптоматика – достаточно распространённое явление, которое свидетельствует о попадании в организм крохи болезнетворного вируса или бактерии.
Как только температура начала повышаться, и у ребёнка наблюдается жар, нельзя медлить с обращением к врачу. Подобное состояние говорит о том, что в организме, возможно, прогрессирует тяжелое заболевание, и защитные силы иммунной системы резко активизировались.
По мнению педиатров, ситуация, когда у детей диагностируют острую респираторную инфекцию в течение года 4-5 раз, считается нормой для маленького организма. Медики утверждают, что появление кашля, насморка и гипертермии у ребёнка в 1 год – то состояние, которое родители могут довольно часто наблюдать, в особенности, в холодное время года. При появлении одного из признаков, правильным решением будет показ малыша педиатру, в частности, при повышенной температуре.
Дополнительные симптомы: малыш страдает от повышенной температуры, сильного кашля, заложенного носа. Кроме того, его капризное состояние можно объяснить чувством ломоты в суставах, слабостью, отсутствием аппетита, сухостью слизистых, постоянной жаждой, общим недомоганием.
Причиной гриппа является вирус, установить наличие которого можно при помощи лабораторной диагностики. Указанные симптомы наряду с температурой 38-39℃, как правило, присутствуют в течение 4-5 дней, что чревато осложнениями в виде:
Дополнительные симптомы: у детей наблюдается повышение температуры до 39-40℃, гнойные образования на миндалинах, боли в горле. Также тонзиллит может сопровождаться общим недомоганием, головными болями, кашлем, снижением аппетита, бессонницей.
Прежде всего, врач определит происхождение возбудителя, который вызвал заболевание, а после выберет тактику лечения с процедурами промывания горла, приёмом антибиотических и антисептических препаратов. Опасен тонзиллит несвоевременностью лечения, что может привести к хронической форме заболевания, которая чревата заболеваниями кожных покровов, сосудов, глаз, органов дыхания и сердечно-сосудистой системы в результате интоксикации.
Дополнительные симптомы: повышенная температура до 39℃, интенсивный кашель могут дополниться увеличением лимфатических узлов, першением в горле, дискомфортом при глотании. Ребёнок страдает общей усталостью, капризничает, плохо спит и отказывается от еды.
Учитывая, что причиной фарингита является вирус, больного малыша следует обязательно показать врачу для назначения комплексной терапии с включением противовирусных препаратов.
В случае несвоевременного лечения фарингит опасен последствиями в виде:
- бронхита,
- трахеита,
- лабиринтита (воспаления слуховой трубы),
- болезней суставов,
- абсцесса разной формы.
Дополнительные симптомы: основным симптомом трахеита является сильный кашель, который может сопровождаться высокой температурой до 39℃. При этом, ребёнок может страдать чувством жжения в груди, от головной боли, затруднений при глотании и дыхании. Но не всегда последние признаки может объяснить ребёнок в возрасте 1 года.
Изучив состояние дыхательных путей малыша, врач выберет тактику лечения с назначением полосканий, сиропов и аэрозолей. В случае осложнений, трахеит может приобрести форму трахеобронхита и поразить бронхи. Не стоит исключать бронхопневмонию, которая наступает в результате непринятия мер для лечения.
Дополнительные симптомы: дети при развитии ларингита могут страдать от бурно развивающихся симптомов: отёка слизистой гортани, что приводит к невозможности полноценно дышать. При этом, у малыша повышается температура, присутствует сильный кашель, ребёнок становится беспокойным, капризным.
Только врач может назначить противоотечные и антибактериальные препараты. Главное – своевременное лечение, в противном случае может наблюдаться кровоизлияние под слизистую оболочку, абсцедирование или стеноз на фоне отёка, что требует немедленной госпитализации ребёнка.
Дополнительные симптомы: вирусное заболевание может протекать на фоне таких инфекций, как коклюш, краснуха или корь. Кашель – не обязательный симптом, у «годовасика» можно определить синий оттенок носогубного треугольника, рук и ног.
Температура, как правило, в течение 3-5 дней держится в установленном диапазоне 38-39℃. Также можно диагностировать насморк, слезоточение, боли в горле.
Бронхит имеет свойство приобретать хроническую форму, которая, при отсутствии квалифицированной медицинской помощи может стать причиной развития бронхопневмонии и пневмонии.
Дополнительные симптомы: помимо колющих болей в грудной клетке, которые усиливаются при кашле, у ребенка диагностируется тяжелая одышка, шум во время дыхания, повышенная температура.
При сухом плеврите в течение 10-14 дней симптомы должны исчезнуть, но надеяться на такой исход не стоит, поэтому лучше показать малыша врачу. Плеврит опасен появлением спаечного процесса в плевре, заращением межплеврального пространства, развитием плевросклерозом.
Дополнительные симптомы: у детей при пневмонии наблюдается гипертермия до 39℃, сильный кашель и насморк. Кроме того, можно заметить цианоз, чрезмерную раздражительность, вялость, учащенное дыхание.
Все указанные симптомы должны стать сигналом для обращения к врачу. Педиатр точно диагностирует пневмонию, назначит качественное лечение, чтобы не допустить опасных для здоровья крохи последствий:
- плеврита,
- гангрены лёгких,
- острой дыхательной недостаточности,
- менингита,
- миокардита,
- сепсиса.
Дополнительные симптомы: обильные слизистые выделения, лающий кашель, высокая температура 39-40℃, а также снижение аппетита, нарушение сна, недомогание, конъюнктивит, пятнисто-папулезная экзантема, которая сливается в большие красные пятна.
Самым верным способом защитить ребёнка от кори является своевременная вакцинация. В случае, когда заболевание начало развитие в организме, обращение к врачу должно быть незамедлительным, иначе возможны опасные осложнения в виде:
- ларингита,
- отита,
- пневмонии,
- стоматита,
- энтероколита,
- энцефалита,
- менингита.
Дополнительные симптомы: начало заболевания знаменуется обильными прозрачными выделениями из носа, сухим кашлем, повышенной температурой до 39℃, а также отёчностью слизистых, слабостью, ломотой в мышцах.
Как только врач диагностировал коклюш, следует соблюдать все предписания и рекомендации, а также следить за общим состоянием малыша. В противном случае, осложнения не заставят ждать их наступления в форме:
- пневмонии,
- эмфиземы лёгких,
- бронхиолитом,
- гипоксии,
- нарушений кровоснабжения миокарда и клеток головного мозга.
Каждый родитель обеспокоен появлением насморка у малыша, ведь он не даёт ему нормально дышать, тем самым раздражая и доставляя дискомфорт. Сам по себе насморк проходит бесследно и очень быстро, благодаря работе иммунных защитных свойств. Это в том случае, если причиной не является более серьёзное заболевание, на фоне которого он развивается. Чтобы помочь ребёнку легче перенести насморк, следует:
- принять меры для увлажнения воздуха в комнате и закапать носовые ходы солевым раствором;
- малышам в 1 год трудно объяснить, как правильно избавляться от слизи, поэтому можно попробовать использовать небольшую клизму, чтобы освободить носик от густых масс;
- по согласованию с педиатром можно капать в нос сосудосуживающие капли, что уменьшит отёк слизистой носа;
- не стоит заниматься само назначением и применять капли без разрешения врача, что может быть опасно привыканием и более опасными последствиями.
Если причиной кашля является не опасное заболевание, иммунная система сама справиться, и вскоре он пройдет. Значительное влияние оказывает кашель, который связан с раздражением слизистой горла – сухой и надсадный. Хотя такой симптом и мешает сну ребёнка и родителей, всегда следует следить за дыханием малыша. Оно не должно быть шумным, сопровождающимся жаждой и прерывистостью дыхания. Родители способны помочь перенести сухой кашель крохе путём:
- увлажнения воздуха в комнате, где живёт малыш;
- обеспечения обильного тёплого питья;
Важно проконсультироваться с врачом, чтобы установить причину такого состояния. Ни в коем случае не прибегать к самостоятельному назначению лекарственных средств, так как они грозят побочными действиями и вовсе усугубить состояние ребёнка.
Осип голос у ребенка. Чем лечить горло в домашних условиях с кашлем, простудой, температурой и без, если болит, сопли, ОРВИ
Быть родителями маленьких детей всегда очень ответственно. Молодые родители могут беспокоится, если у ребенка внезапно осип голос. Ведь возраст 1-2 года, 3-5 лет – очень нежный, нужно знать, как и чем лечить, как помочь малышу, какие препараты и методы помогут, а не навредят – вопросов у родителей возникает много.
Ведь проявившаяся в голосе охриплость чаще всего свидетельствует о начинающемся заболевании.
У детей до года жизни, особенно в первые месяцы, может беспричинно измениться тембр голоса, появиться осиплость. Иногда это обусловлено перестройкой и ростом голосовых связок. Если это перестройка, вызванная привыканием к новым условиям жизни, осиплость пройдет самостоятельно.
Чаще бывает, что хриплый голос у малыша связан с перенапряжением, вследствие продолжительного плача. В гортани младенца при долгом и громком плаче происходит отек, препятствующий смыканию голосовых связок. Он и вызывает осиплость и перенапряжение голоса.
Родителям малыша следует отреагировать на этот симптом, ведь гортань грудничка столь чувствительна, что появившийся вследствие долгого плача отек может делать дыхание затруднительным.
Кроме раздражения голосовых связок громким плачем, охриплость у грудного ребенка могут вызывать следующие болезненные состояния:
- Ларингит, ларинготрахеит и бронхит. Часто возникают на фоне переохлаждения голосовых связок или вследствие попадания инфекции. При остром проявлении этих заболеваний воспаляются гортань и дыхательные пути. Не исключено сопровождение болью при глотании, температурой, кашлем.
- Инфекции вирусной и бактериальной природы, проявившиеся в результате переохлаждения – корь, краснуха, скарлатина. Затрагивают не только дыхательную систему ребенка, но и сердечнососудистую и нервную системы.
- Ложный круп. При остром течении этого заболевания отекает слизистая оболочка гортани, голосовая щель сужается, затрудняя дыхание.
- Аллергический отек.
- Травма гортани, а также наличие инородного тела в дыхательной системе малыша.
- Стрессовая ситуация либо сильный испуг.
Все это достаточно серьезные заболевания, опасные тем, что они могут сопровождаться отеком слизистых оболочек в горле малыша. У грудных детей гортань настолько узкая, что даже при несильном отеке, голосовая щель может полностью перекрыться, в результате чего может наступить удушье.
Следующие симптомы считаются опасными для жизни ребенка:
- непродуктивный «лающий» кашель;
- затрудненные дыхательные движения, сопровождающиеся свистом;
- потливость и слюноотделение;
- температура;
- постоянный плач, указывающий на боль во время глотания у малыша;
- синюшность вокруг носа и рта, свидетельствующая о недостатке вдыхаемого кислорода.
Если родители малыша наблюдают такие симптомы, самый первый из которых – осиплый голос грудничка, необходимо в самый короткий срок обратиться к педиатру.
Резкий подъем температуры тела при охриплости горла может свидетельствовать о прогрессировании в детском организме инфекционных заболеваний. Кроме хрипов, они могут проявляться насморком, першением в горле, головной болью или болью в горле. Причиной может стать переохлаждение ребенка, которое спровоцировало воспалительный процесс в гортани.
Часто температура свидетельствует о том, что организм малыша борется с инфекцией. Это естественная защитная реакция организма. У детей первого года жизни температура может подняться до 38°С, если выше – уже необходимо сбить ее, дав жаропонижающее.
Осип голос у ребенка (1-2, 3-5 лет) – чем лечить и как, должен решать врач. Важно обратить внимание на тревожную ситуацию, когда, при наличии воспалительного процесса и хрипов, температура у ребенка остается в пределах нормы. Есть вероятность, что у малыша скрытые симптомы пневмонии (обращайтесь к врачу без промедления).
Если это действительно так, грудничок будет вести себя следующим образом:
- будет отказываться от груди;
- будет вялым и капризным или, наоборот, беспокойным;
- будет срыгивать чаще обычного;
- будет дышать с затруднением и с хрипом;
- у малыша проявятся насморк и кашель;
- появится синюшность вокруг рта и носа.
До прихода врача родители должны обеспечить больному следующий уход:
- Обильное питье (теплый, но не горячий чай; отвар лекарственных трав; компот или морс).
- Для грудничка – более частое прикладывание к груди, ведь материнское молоко укрепит иммунитет ребенка и поможет преодолеть недуг.
- Создание обстановки, при которой ребенок минимально напрягает голосовые связки, не плачет, не разговаривает.
- Проветривание помещения, где находится больной ребенок.
- Достаточную влажность в помещении, влажную уборку.
- При хрипах малышу рекомендуется делать дренажный массаж спинки и грудной клетки – это улучшит отхождение мокроты.
- Если есть насморк, промыть ребенку нос слабосоленым раствором.
Дальнейшее лечение должен назначить ЛОР-врач или педиатр исходя из возраста ребенка и тяжести его заболевания.
К осиплому голос у ребенка 3-5 лет следует относиться не менее серьезно, чем к подобному недомоганию у детей 1-2 лет. Врач ставит диагноз и назначает лечение на основании взятого у ребенка анализа крови, а также на основании осмотра и прослушивания. Опытный терапевт даже по характеру хрипов может многое понять о состоянии ребенка.
Хрипы могут прослушиваться в:
Хрипы бывают влажными и сухими, и методы лечения их различаются. Поэтому так важно, чтобы педиатр внимательно прослушал ребенка и назначил незамедлительное лечение.
Скорее всего, назначения врача при наличии вирусной или острой респираторной инфекции будут такими:
- антибиотик широкого спектра действия;
- муколитические препараты, эффективно разжижающие мокроту;
- бронхолитические препараты для расширения суженых бронхов;
- отхаркивающие препараты, способствующие отхождению мокроты;
- антигистаминные препараты, убирающие аллергическую составляющую воспалительного процесса;
- ингаляции лекарственными средствами.
В сложных ситуациях, когда болезнь резко прогрессирует, а также при риске осложнений врач назначит ребенку противовирусные препараты и иммуномодуляторы.
При воспалении горла у детей эффективным средством является смывание гнойных бактерий методом полоскания. Эта процедура требует от ребенка определенного навыка, поэтому ее назначают детям старше 3 лет, а малышам первых лет жизни заменяют орошением ротоглотки с помощью спринцовки.
Полоскать горло ребенку рекомендуется следующими лекарственными жидкостями:
- содово-соляным раствором (на стакан горячей – до 40 градусов – воды по 0,5 ч.л. поваренной соли и соды и 1-2 капли йода);
- фурациллином (таблетку 0,02 г. растереть и растворить в стакане теплой воды);
- отваром лечебных трав (ромашки, шалфея, эвкалипта, календулы, зверобоя).
Нужно научить ребенка правильно полоскать горло.
Для этого ребенок должен:
- Набрать в рот приготовленный лечебный раствор и запрокинуть голову назад;
- В течение нескольких секунд с открытым ртом вибрировать горлом, произнося звук «х-х-х»;
- Выплюнуть раствор в раковину, (не глотать!);
- Повторить полоскание 5-7 раз.
Малышам до 3 лет проводят орошение так: голову ребенка поворачивают немного вбок, мягкой резиновой спринцовкой направляют струю жидкости на нёбо. Младенец не умеет полоскать, он сглотнет раствор. Орошать ротоглотку нужно небольшими порциями, но часто.
Вместо полоскания горла можно использовать опрыскивание противомикробными аэрозолями:
Они быстро снимают воспаление и обезболивают горло. Но большинство из них назначаются ребенку с возраста 5-6 лет. Лишь препараты Мирамистин и Тантум Верде могут быть использованы для малышей 1-2 лет для смазывания слизистой ротоглотки. Полоскания и опрыскивание аэрозолями делают 4-6 раз в день.
Осип голос у ребенка (1-2, 3-5 лет), чем лечить и какое средство поможет – это главный вопрос. Следует обратить внимание на ингаляционные процедуры, которые зарекомендовали себя при лечении заболеваний дыхательных путей.
Эффективность ингаляций обусловлена тем, что лекарственное вещество в виде пара или аэрозоля проникает в дыхательные пути и оказывает целительное воздействие. Таким образом, возможно смягчить и увлажнить охрипшее горло, снять отек, воспаление и боль.
Какой именно лекарственный раствор применить и в какой дозировке – должен проконсультировать врач. Проводят процедуру с помощью ингалятора – небулайзера. В него заряжают необходимое медикаментозное средство, и это устройство преобразует лекарство в мелкодисперсный аэрозоль.
Для ингаляции с небулайзером чаще всего применяют:
- дезинфицирующий препарат Диоксидин или Фурациллин;
- антибиотик Флуимуцил;
- антисептическое средство растительного происхождения Ротокан.
Эти лекарства в виде мельчайших частиц глубоко проникают в бронхи, оседают на слизистой горла. Ингаляции с помощью небулайзера можно проводить даже годовалым детям. При отсутствии ингалятора можно проводить процедуру в домашних условиях.
Для этого в небольшой кастрюле нагревается некоторое количество воды до температуры 60 градусов, в воде находится лечебное вещество, которое нужно вдыхать в виде горячего пара. Чтобы раствор быстро не остыл, нужно накрыть голову полотенцем. Воздействие горячего пара стимулирует прогрев горла, лекарственное средство уменьшает отек и воспаление.
Эффективными являются процедуры:
- с лекарственными травами (1 ст.л. высушенного травного сбора на 200 мл. воды). Хорошо помогают ромашка, шалфей, эвкалиптовый лист, мята, мать-и-мачеха;
- с пищевой содой (0,5 ч.л. на 200 мл. воды);
- с луково-чесночным соком, разведенным водой в соотношении 1:10;
- с картофелем в мундире, отваренным до готовности;
- с йодом (4-5 капель на 1 литр воды);
- с эфирными маслами (10-15 капель на 100 мл. воды). Это могут быть облепиховое, эвкалиптовое, анисовое, ментоловое и другие масла.
Нужно помнить, что существуют факторы, запрещающие проведение паровых ингаляций:
- возраст до трех лет, т.к. у малышей слизистые ткани горла очень нежные, их легко обжечь паром;
- температура у ребенка выше 37,5;
- аллергия на медикаменты или их компоненты, которые использованы для ингаляции;
- гнойные воспалительные процессы в горле, которые могут усилиться от воздействия на них тепла.
Хотя использование ингаляций не заменяет полноценного лечения, но они очень эффективны, когда речь идет о заболеваниях дыхательной системы у детей и зачастую становятся решающим средством в выздоровлении.
Осипший голос у детей как 1-2, так и 3-5 лет, может быть спровоцирован аллергической реакцией, вызывающей отек слизистой гортани. Врачи подсказывают, чем лечить детей в таком случае: препараты против аллергии бывают в виде суспензий, сиропов, ингаляционных растворов и таблеток. Малышам до 1 года удобно давать лекарства в жидкой форме.
Чаще всего детям при любых проявлениях аллергии назначают антигистаминные (блокирующие рецепторы гистамина и останавливающие аллергический процесс) средства старого и нового поколения.
Препараты старого поколения обладают седативным эффектом и высокой антиаллергической активностью. Препараты нового поколения не вызывают сонливости, имеют более длительное действие, но их влияние на детский организм не до конца изучено.
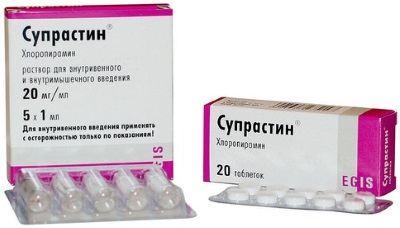
Среди антигистаминных препаратов наиболее популярны:
- Супрастин – таблетки, при всех видах аллергии, можно давать с первых месяцев жизни;
- Фенистил – капли, при всех видах аллергии, можно давать детям с 6 месяцев;
- Зиртек – капли, при всех видах аллергии, можно давать с 6 месяцев;
- Кларитин –сироп, при всех видах аллергии, можно давать с двух лет;
- Беродуал – раствор для ингаляций, при бронхите и астме, с рождения.
Выбор препаратов антиаллергического назначения огромен, но родителям нужно помнить, что нельзя назначать ребенку лечение самостоятельно. Симптомы аллергии схожи с другими заболеваниями, и выбрать препарат, назначить схему приема и дозировку должен врач.
Если ребенок ослаблен, часто болеет, нужно укреплять его иммунную систему. Поднять защитные силы организма возможно с помощью специальных веществ – иммуномодуляторов. Они воздействуют на иммунитет, активизируя его, что позволяет противостоять болезням. Часто их применяют с профилактическими целями, а также для лечения вирусно-респираторных заболеваний.
Без особых оснований назначать иммуномодуляторы детям нельзя: они могут истощить собственные иммунные силы организма, а кроме того у них много побочных эффектов. Эти препараты должны назначаться врачом. Превышение дозы может оказать иммунодепрессивное действие.
Следующие препараты наиболее мягкого действия заслужили доверие родителей:
- Анаферон детский – не токсичен, содержит сверхмалую дозу действующего вещества, что делает его безопасным даже для детей первых месяцев жизни.
- Циклоферон – лечение вирусных заболеваний дыхательной системы, герпетических инфекций. Можно давать детям с 4 лет.
- Иммунал – лечение респираторных инфекций и общего укрепления иммунитета, можно давать с 4 лет.
- Лизобакт – лечение инфекционно-воспалительных заболеваний в полости рта. Назначают детям с 3 лет.
- Арбидол – для профилактики гриппа и ОРВИ. Можно давать с 3 лет.
При кашле в дыхательных путях скапливается густой секрет, который должен быть выведен наружу. Отхаркивающие средства входят в состав комплексного назначения врача и должны помочь разжижить и вывести секрет.
Эффективны в этом плане широко известные препараты «Амброксол» и «Бромгексин». Специально для детей существуют сиропы этих лекарств. Но врачи рекомендуют их давать детям только с двух лет во избежание побочных эффектов. Лечебные средства с отхаркивающим эффектом нельзя давать детям грудного возраста.
Антибиотики широкого спектра действий обязательно должны быть в семейной аптечке, т.к. они способны остановить заболевание в самом начале. Для детей существуют антибиотики в удобной форме – в виде суспензии.
Они предназначены для грудничков, но их охотно принимают вместо таблеток и малыши до 5-6 лет.
Препараты, которые можно давать детям с первых месяцев жизни:
- Амоксициллин, Амоксиклав, Ампициллин, Аугментин – помогают в лечении бронхита и пневмонии;
- Сумамед, Азитромицин, Хемомиции – лечат заболевания дыхательных путей.
Прежде чем начать давать антибиотики детям, родителям нужно уяснить следующие правила:
- Необходимо четко соблюдать время и схему приема препарата.
- Чтобы назначить ребенку индивидуальный антибиотик узкого направления (и гораздо более действенный, чем широкого), необходимо сдать бак. посев мокроты.
- К антибиотикам наступает привыкание, они перестают оказывать лечебное воздействие на организм, поэтому многократно использовать один и тот же препарат не приходится и нужно воспользоваться аналогами.
- Не делать инъекции антибиотиков детям, не убедившись в существовании аналогичного препарата в виде суспензии.
- Антибиотиками лечатся только бактериальные инфекции, вирусные инфекции не подлежат лечению этими препаратами.
Если сопротивляемость простудам и инфекциям у ребенка снижена, рекомендуется поддержать детский иммунитет витаминными препаратами.
Витамины удобно давать детям следующим образом:
- малышам с возраста 1 год в порошкообразном виде, смешав с пищей;
- с двухлетнего возраста в виде жевательных пастилок с фруктовыми вкусами;
- с 7 лет и старше – таблетки для проглатывания.
Суточная потребность в витаминах у детей разного возраста различна, поэтому существуют витаминные комплексы с указанием возрастной категории.
Самые популярные препараты, которые имеют дифференциацию для каждого детского возраста:
- Пиковит;
- Киндер Биовиталь;
- Мульти-Табс;
- Алфавит;
- Сана Сол;
- Витрум Кидс;
- ВитаМишки.
Витамины рекомендуют давать малышам с утра, т.к. эти препараты обладают тонизирующим действием.
Осип голос у ребенка (1-2, 3-5 лет), чем лечить, подскажет и народная медицина.
Народные лечебники в этом случае рекомендуют применить следующие средства и процедуры:
- Ребенку дают выпить горячего молока с растворенной 0,5 ч.л. соды и 2-3 каплями йода.
- В 1 стакан морковного сока добавляют 2 ст.л. меда, размешивают и дают ребенку небольшими порциями.
- Смешивают сок 1 редьки с 2 ст.л. меда и дают охрипшему ребенку по 1 ч.л. полученного сиропа.
- Отваривают картофель, в теплом виде разминают и, проложив между несколькими слоями марли, накладывают больному ребенку на область шеи и грудины, укутывают до остывания.
- Прогревают ноги ребенка в горячей ванне, а также ставят горчичники на область груди и спины.
- Делают компресс из теплого растительного масла на ночь.

Нужно отметить, что присутствующий во многих народных рецептах мед может являться аллергеном, и не подходит для лечения малышей до года. Важно помнить, что осиплость голоса у ребенка может быть вызвана различными причинами, и от постановки правильного диагноза зависит порой исход лечения.
Методы лечения малыша 1-2 месяцев жизни отличаются от того, как и чем лечить ребенка 3-5 лет. Но главное: детское здоровье – не поле для экспериментов. Пусть лечение назначают специалисты, а задача родителей – терпеливо и тщательно выполнять назначения, чтобы увидеть своего малыша совсем-совсем здоровым.
Причины осиплости и способы ее устранения: