Все мы болеем. Часто или редко, легко или тяжело, но болеем. Банальная истина, однако так уж устроен человек — или внутри что-то ломается, или снаружи кто-то набрасывается. Этих, которые набрасываются, нередко можно опознать в лицо — собаки, например, или скучающие в темном переулке молодые люди. Последние, нередко, оставляют на нашем теле следы в виде синяков и укусов, что, разумеется, омрачает существование, поскольку портит нашу красоту и мешает плодотворному общению с лицами противоположного пола.
Однако бывает и так: вроде бы никто тебя не трогал, а посмотришь в зеркало и волосы встают дыбом — весь какой-то пятнистый или пузыри кое-где повскакивали. Кошмар!
Вышеописанное чувство знакомо практически каждому взрослому человеку, особенно если учесть, что когда подобные пятна или пузыри появляются не у него самого, а у ребенка, — то это кошмар совсем не меньший.
Внезапно появляющиеся разнообразные изменения на коже врачи называют сыпью. Существуют несколько десятков болезней, при которых сыпь бывает всегда, и несколько сотен, при которых она может быть. Подавляющее большинство этих заболеваний вовсе не страшны, но встречаются и очень (!) опасные, так что с сыпью надо быть осторожным.
Для начала отметим, что существует три группы болезней, при которых на коже могут появляться высыпания:
Рассмотрим их поподробнее.
Инфекционные болезни — наиболее частая причина сыпи, а убедиться в том, что причина сыпи именно инфекция, как правило, несложно. Ведь, помимо сыпи, обязательно должны быть и другие признаки инфекционной болезни — контакт с инфекционным больным, острое начало, повышение температуры тела, потеря аппетита, озноб, что-то болит (горло, голова, живот), или что-то напухло, или насморк, или кашель, или понос, или.
Появляется сыпь при болезнях, которые вызывают вирусы — корь, краснуха, ветряная оспа — это наиболее частые, но есть множество других со страшными названиями — герпетическая инфекция, инфекционный мононуклеоз, инфекционная эритема и т. д. Особенностью всех этих болезней является практически полное отсутствие возможностей принципиально помочь больному, поскольку эффективных способов борьбы с вирусами пока еще не придумали. Но ничего в этом нет особенно печального — человеческий организм в течение одной-двух недель с вирусом справляется и сам. Правда, при одном условии — что это детский организм. И корь, и краснуха, и ветрянка у взрослых протекают довольно тяжело и нередко сопровождаются осложнениями. Отсюда, кстати, весьма полезный вывод о пользе посещения детских дошкольных учреждений, дабы вовремя болеть, чем положено.
Причиной инфекционных сыпей могут быть бактерии. С ними, с одной стороны, попроще — есть антибактериальные препараты (антибиотики, сульфаниламиды), способные заболевшему помочь. Но, с другой стороны, заболевания сами по себе могут быть весьма серьезными, когда сыпь — это так, мелочь, по сравнению со всем остальным.
Самая частая бактериальная инфекция с сыпью — скарлатина, но у всех на слуху множество других болезней, при которых бывает сыпь, — брюшной и сыпной тиф, сифилис, менингит, стафилококковая инфекция (список, к сожалению, далеко не полный).
Сыпь как проявление аллергии — совсем не редкость (мягко говоря). Мысли по поводу аллергической природы болезни вообще и сыпи в частности возникают, как правило, тогда, когда, во-первых, нет признаков инфекции — т. е. не нарушено особо общее состояние, нормальная температура, не пропал аппетит и, во-вторых, есть на что грешить, — т. е. имел место контакт с чем-то (кем-то), кто мог являться источником аллергии. Это что-то могло быть съедено (цитрусовые, шоколад, таблетки), это что-то могло быть уколото (лекарство), этим можно было подышать (покрасили, побрызгали, помазали), об это можно было потереться (кошки, собаки, коврики, одежда, «хорошо» покрашенная или в чем-то «хорошем» постиранная).
Из перечисленного легко сделать вывод о наличии четырех основных вариантов аллергии — пищевой, лекарственной, дыхательной (респираторной) и контактной. Возможная причина не всегда бывает очевидной, а ее поиск часто превращает врача, больного и его родственников в истинных последователей Шерлока Холмса.
Сыпь при упомянутых нами болезнях крови и сосудов, возникает по двум основным причинам.
Из перечисленного легко сделать вывод: однозначно выделить причину сыпи не всегда возможно. Например, заболел человек воспалением легких. Укололи пенициллин — появилась сыпь. Т. е. причина болезни — инфекция, а причина сыпи — аллергия.
Ну а теперь итоги, выводы и еще кое-какая полезная информация.
Почему у ребенка после температуры может появиться сыпь, как она выглядит на фото, что делать родителям?
Любой родитель сильно переживает за своего ребенка, когда у него появляется температура. Если данное состояние сочетается с проявлением сыпи, настороженность мам и пап в разы возрастает.
В первую очередь нужно выявить причину появления высыпаний. Затем следует перейти к ее устранению, предварительно проконсультировавшись с педиатром.
Самое безобидное проявление сыпи после повышения температуры – это потница либо крапивница (рекомендуем прочитать: симптомы, фото и лечение крапивницы у детей в домашних условиях ). Такая симптоматика провоцируется тем, что малыш сильно потеет. Кожа при этом может сильно зудеть.
Высыпания также могут быть следствием аллергической реакции на применяемые медицинские препараты. Практически в каждом из них содержатся компоненты, способные вызвать аллергию. Аллергическая сыпь нередко бывает вызвана контактом с аллергеном в виде пыльцы цветов, шерсти животных, некоторых продуктов питания и пр.
Температура и сыпь – основные симптомы при инфекционных болезнях, системных заболеваниях, сосудистых патологиях и укусах насекомых. К тяжелым формам относятся проявления сыпи, вызванные менингитом и эритемой (рекомендуем прочитать: какие симптомы имеет эритема Чамера у детей?).
Патологические процессы, сопровождающиеся появлением сыпи разных типов:
Чтобы выявить причину, которая вызвала высыпания на теле ребенка, необходимо обратиться к педиатру. Лучше всего вызвать специалиста на дом, ведь малыш может быть заразным для других детей.
После тщательного осмотра врач подтвердит или исключит потницу. В случае ее исключения он напишет направление к дерматологу, инфекционисту или аллергологу в зависимости от симптоматики.
Также потребуется сдать анализы:
- ОАК;
- на наличие вирусной инфекции;
- соскоб с кожных поверхностей для исследования биоматериала;
- кожные пробы на выявление аллергена.
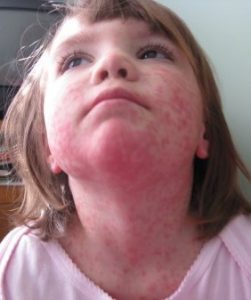
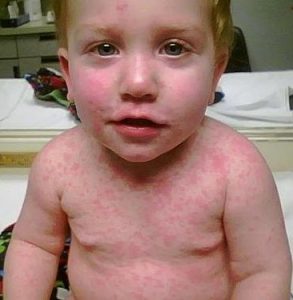
Розеола – это инфекционное заболевание у детей, чаще всего от 0 до 2-х лет, которое проявляется сверхвысокой температурой от 39° и выше. Температура держится около 3-х дней и потом спадает. После нее, на теле ребенка появляется сыпь.
Розеола (или внезапная экзантема) – это вирусная инфекция, вирус герпеса 6-го типа. Проявляется она высокой температурой, которая держится около 3-х дней. Затем температура спадает, появляется сыпь. Этой хворью болеют детки от 3 месяцев. Взрослые обычно не болеют.
Помимо температуры никаких признаков нет. Нет ни кашля, ни насморка, просто большой жар от 3 до 5 дней. Есть слабость и сонливость, как при ОРЗ. Симптомы типичны и специфичны.
В течение суток, после того, как жар спадает, на теле у ребенка появляется красная сыпь.
Сыпь проявляется на животе, спине, в голове у малыша, в общем по всему телу.
Можно спутать эту сыпь с крапивницей или краснухой. Но краснуха – это легкая хворь, и сыпью она начинается, а не заканчивается, как в случае с розеолой.
Розеола — довольно безобидная болезнь. Ее часто путают. Температуру связывают с инфекционной болезнью – простудой, а последующую сыпь с аллергической реакцией, например, на Парацетамол.
Высокая температура у ребенка, это всегда неприятно. Когда она спадает, появляется сыпь, которая означает конец болезни.
Список полезных вещей по уходу за новорожденным описан в другой статье на нашем сайте.
Высокую температуру необходимо сбивать. Жаропонижающие свечи Парацетамол имеют накопительное действие. Поэтому регулярно ставьте свечи каждые 4-6 часов.
У Парацетамола есть своя суточная дозировка, которая не должна превышать 60 мг на кг веса малыша.
Оптимально дозировать 10-15 мг на 1 кг веса ребенка.
У Парацетамола существует гепатотоксическое действие, то есть поражение печени. Назначают его только по рекомендации врача.

В результатах анализов низкие лейкоциты в крови – это показатель вирусной инфекции. В таком случае антибиотики не назначают, так как антибиотики от бактериальных заболеваний.
Что должно входить в аптечку для новорожденного для оказания первой помощи? Список необходимых средств нужно составить еще до родов.
Из других немедикаментозных приемов используйте обтирание малыша уксусом. В этот момент, когда обтираете уксусом, спиртом, или водой, растворители испаряются и температура тела снижается.
Жаропонижающие препараты, в том числе и Парацетамол, должны назначаться детям только при рекомендации врача и под наблюдением.
Анальгин запрещен в цивилизованных странах, а Аспирин не дают детям до 12 лет, поэтому в арсенале остается препарат Ибупрофен.
Последний относится к нестероидным препаратам, и имеет меньше побочных эффектов. У него такая же хорошая эффективность жаропонижающего действия.

Ибупрофен на сегодняшний день – это наиболее безопасный препарат для детей.
Предлагайте пить воду малютке, чтобы не было обезвоживания, кроме того, грудные дети продолжают есть мамино молоко.
Какая должна быть оптимальная температура воздуха в комнате новорожденного ищите в другой нашей статье.
Температура у детей – это нормально. Высокая температура имеет свойство скакать. И если все хорошо, и нет никаких признаков, симптомов болезни, то не нужно ориентироваться только на градусы, нужно ориентироваться на ребенка.

Если малыш спокойный, спит от усталости, кушает как обычно, писает как обычно, нет других признаков, как например, конвульсии от высокой температуры, то как можно крепче держите себя в руках.
Не все врачи говорят о розеоле, и такой диагноз ставят не всем. Хотя болеют розеолой не менее 25% от всех детей.
Дело в том, что за эти 3 дня, пока держится температура, и врачи, и родители дают огромное количество лекарств.
Многие врачи диагностируют сыпь, как аллергию на лекарство, которое вы давали во время высокой температуры.
Как все успевать с маленьким ребенком молодой маме, когда хочется и в салон красоты, и уборкой заняться, и внимание мужу уделить. Ответы ищите здесь.
Температура с сыпью сложно дифференцируется от других заболеваний. Именно потому вы не слышали о диагнозе розеола, так как не хватает терпения, чтоб разобраться в причинах недуга. А последующие действия – это прием огромного количества лекарств. Если вовремя узнаете какое заболевание, то знаете, что делать, и последствия для здоровья малыша будут минимальны.
Татьяна, 35 лет, г. Москва

Только сейчас я понимаю, что розеола – это не страшно. Каждый малыш с этим сталкивается. В свое время это было у всех моих детей.
Ольга, 27 лет, г. Воронеж

Прошло пару дней после прививки, и в ночь с субботы на воскресенье у нее поднялась высоченная температура. Мы дали ей первую свечку Парацетамола. После этого жар спадал до 37,5-38°, и в течении пару часов поднималась опять. Дозировку не хотелось превышать, оттого свечку мы давали раз в 6 часов, несмотря на то, что температура была высокая.
Я сначала списывала все на прививку, но это не так. Когда мы были у детского врача, то подхватили там вирус розеолы, так как температура пришла в норму во вторник, и появилась сыпь по телу.
Мария, 32 года, г. Санкт-Петербург

Дочь за время заболеванием розеолой стала ручным ребенком. Была довольно беспокойная, и все время была на руках. Как только мы появились утром у врача, она ее послушала, сказала, что легкие в порядке, и скорее всего у нее розеола.
Родители должны представлять, какая сыпь несет реальную угрозу жизни детям, а в этом получасовом видео доктор Комаровский ответит на частые вопросы о сыпи:
Для отправки комментария вам необходимо авторизоваться.
Сыпь у детей считается наиболее распространенной проблемой, которая доставляет родителям немало беспокойств и волнений. И с вопросами, откуда она взялась и что теперь делать, они часто обращаются к врачам, в том числе и к известному педиатру и телеведущему Евгению Комаровскому.
Доктор Комаровский утверждает, что прекрасно понимает родителей, которые волнуются по поводу детской сыпи, ведь кожные образования малоприятного вида могут говорить о довольно серьезных проблемах со здоровьем у ребенка. Медицина знает десятки недугов, которые обязательно проявляются высыпаниями того или иного характера, также в медицинском справочнике можно найти еще пару сотен диагнозов, которые могут сопровождаться сыпью, но это необязательно.
Большая часть заболеваний, которые могут сопровождаться сыпью, а также обязательно ей проявляются, серьезной опасности для ребенка не представляют, утверждает Комаровский. Но есть и весьма опасные недуги, а потому родители должны быть предельно бдительными – с сыпью шутки плохи, и уже тем более недопустимы самодиагностика, самостоятельная постановка диагноза и самолечение излюбленными среди бабушек и мам народными средствами.
Сыпью наиболее часто сопровождаются:
аллергические реакции (на лекарства, питание, на животных, цветение и т. д.);
инфекционные болезни (ветрянка, корь, краснуха и другие);
некоторые заболевания крови и кровеносных сосудов.
Если смотреть на статистику, то становится понятно, что на первое место по причинам детской сыпи выходит вовсе не аллергия, как думают многие мамочки, а инфекции. Чтобы отличить инфекционную сыпь от неинфекционной, Евгений Комаровский советует не впадать в ступор или панику, а внимательно понаблюдать за чадом – есть ли у него другие признаки инфекционного недуга.
Дело в том, что инфекционные заболевания, вся без исключения, кроме сыпи, имеют и другие клинические проявления. В первую очередь нужно вспомнить, а был ли возможный контакт с кем-то заболевшим. Далее следует отметить, как началось заболевание – если остро и внезапно ребенок покрылся сыпью, хотя вчера еще ничего не предвещало такого события, то с большой вероятностью речь идет именно об инфекции.
Для инфекционных болезней свойственны такие симптомы, как повышение температуры, отсутствие аппетита, мышечные боли, озноб. Ребенок обязательно пожалуется на какую-то боль, например, в горле, головную боли или абдоминальную. Может быть расстройство пищеварения и стула.
Нужно знать о таких инфекциях то, что они заразны, поскольку вызываются вирусами. И корь, и краснуха, и ветрянка, как и мононуклеоз, эритема инфекционная и другие – это дело «рук» определенного вируса, который проник в организм за несколько дней до этого и по истечении инкубационного периода перешел к активным действиям.
Если такие симптомы есть, то нечего рассуждать и думать, нужно вызывать врача на дом. Не стоит вести ребенка в поликлинику самостоятельно, памятуя о заразности большинства инфекций. Чем-либо облегчить состояние малыша родители не могут, ведь способов эффективно бороться с вирусами человечество еще не придумало. В утешение можно отметить, что у детей такие инфекции протекают обычно не очень тяжело и организм человека в состоянии сам, без помощи со стороны, справиться с ними в течение нескольких дней.
Но причиной инфекционной сыпи могут быть не только вирусы, но и бактерии. К таким заболеваниям относится, например, скарлатина. И тут бояться нужно не самой сыпи, а того, как именно бактерии подействуют на организм изнутри. Лечить такие болезни родителям психологически удобнее – врач назначает конкретные лекарства, а именно антибиотики. Давая их по схеме ребенку, у родителя нет чувства вины, что он ничего не делает.
Если признаков инфекции внимательным родительским взглядом у чада, покрывшегося сыпью, обнаружить не удалось, стоит предположить аллергическую реакцию. Она может проявиться где угодно – на теле, на ладошках, вокруг рта, на попе, под подгузником, в складках кожи, на лице, на ладонях и коленках и даже на голове в волосистой ее части.
Температура у малыша в норме, аппетит есть. Следующим шагом родителей должно быть установление аллергена и исключение любого взаимодействия с ним в дальнейшем. Это довольно сложно, нужно вспомнить, что малыш ел, пил, с чем играл, куда ходил, кого погладил на улице или принес домой. Не исключено, что ребенку давали какое-то лекарство либо в доме затеяли косметический ремонт и буквально вчера наконец-то папа покрасил антресоли.
Облегчить задачу поможет знание, что аллергия развивается в ответ на один из четырех видов воздействия: через пищу, с лекарствами, через дыхание (респираторно) и контактным способом. При большом желании найти причину и полной невозможности сделать это самостоятельно можно обратиться к врачу и продолжить поиски вместе с ним – это дело долгое, не всегда успешное, но очень увлекательное для всех участников поисков.
Сыпь, связанная с заболеваниями крови и сосудов, появляется у детей значительно реже перечисленных выше двух видов высыпаний. Такое возможно в том случае, если уменьшается количество тромбоцитов и кровь утрачивает способность к быстрому и своевременному свертыванию. Также геморрагическая сыпь появляется при нарушении целостности стенок сосудов. Она больше похожа на мелкие точечные кровоизлияния. Ее вообще сложно спутать с другими видами сыпи.
-
Наиболее опасная сыпь – менингококковая, появляющаяся при заражении микробом менингококком. Развивается менингит, может начаться системное заражение крови. Погибнуть ребенок может за сутки, но только при условии, что ему в течение этих суток не будет оказано квалифицированной медицинской помощи. Если родители вовремя обратятся к врачу, вероятность избежать трагичного исхода приближается к 90%. Поэтому такое сочетание симптомов: высокая температура, рвота, потеря сознания и сыпь – повод для скорейшей доставки ребенка в любое рядом расположенное медицинское учреждение.
Из «детских» болезней самая опасная – корь. Ветрянка и краснуха проходят значительно легче и реже имеют осложнения. С корью шутки плохи. Но если ребенок привит, то заболевание либо не наступает, либо протекает в очень легкой форме. Комаровский рекомендует не избегать прививки от кори.
Если ребенок покрылся сыпью, устанавливать причины должны домочадцы и врачи, исключая одну категорию родных, близких и соседей – беременные женщины. Контакт с ними ребенку категорически запрещен. Любые инфекции очень опасны для плода.
Если сыпь сильно чешется, то стоит заподозрить кожных паразитов. Посетите дерматолога и (или) инфекциониста. И чесотка, и грибковые инфекции легко и быстро лечатся, если их не «запустить».
Комаровский призывает родителей понимать одну простую истину – причины сыпи почти никогда не находятся снаружи, а в основном всегда идут изнутри. Именно поэтому вопросы о том, «чем помазать, чтобы прошло», не имеют логического смысла. До осмотра врачом ничего ничем мазать не нужно, чтобы не вводить доктора в заблуждение. А после осмотра можно мазать, если доктор разрешит, но главным должно быть устранение внутренней причины, вызвавшей высыпания на коже.
Бывают. К ним следует отнести неонатальную угревую сыпь у младенца. Она связана с адаптацией кожи к новым, отличным от внутриутробных, условиям обитания новорожденного, а также с избыточной, но пока несовершенной работой сальных желез. Ничего с ней делать не надо. Ни в зеленке, ни в креме она не нуждается и проходит самостоятельно уже через несколько месяцев жизни маленького человечка в этом мире. Опасно такую сыпь выдавливать, прокалывать, тереть абразивными составами – это приведет к травмированию нежной младенческой кожи и к развитию воспаления или инфекции.
Также физиологичной считается подростковая сыпь в период активного полового созревания – из-за повышения уровня половых гормонов у ребенка перестают справляться с нагрузкой сальные и потовые железы. Если такая сыпь обильна, следует посетить дерматолога, чтобы получить советы по питанию, образу жизни и косметическому уходу. В большинстве случаев в лечении нет необходимости, такое акне проходит по мере становления функционирования репродуктивной системы, ведь гормональный фон нормализуется.
Мнение доктора Комаровского о сыпи у детей — в следующем видео.
Любое, даже незначительное недомогание у ребенка вызывает у родителей беспокойство и опасения за его здоровье. Больше всего обычно пугает сыпь на теле малыша, особенно если этому предшествовала высокая температура. Такие симптомы могут свидетельствовать о многих заболеваниях: как о серьезных, так и о самых обычных, диапазон их широк, а потому у многих родителей начинается паника.
Важно помнить, что для грудничков любая сыпь может представлять угрозу. Организм младенца еще слаб, поэтому в большинстве случаев реагирует на раздражающие факторы и различные вирусы именно появлением высыпаний разного характера.
При обнаружении таких проявлений, особенно после температуры, нужно сразу вызывать участкового врача, который определит причину и назначит лечение. Не нужно отводить ребенка на прием к врачу в поликлинику, если этиология сыпи неизвестна, ведь заболевание может быть заразным.
Причины появления сыпи после температуры могут быть различны.
Такие высыпания, пожалуй, можно назвать наиболее распространенными и самыми безопасными для малыша. Как правило, потница появляется лишь у грудничков и маленьких детей, которые сами еще не понимают, что им жарко и не могут снять лишнюю одежду.
Часто заботливые бабушки и молодые мамы стараются посильнее укутать малыша, потеплее его одеть, в результате чего появляется перегрев тела и повышается температура. Ребенок начинает сильно потеть, что часто воспринимается, как озноб и признак простудного заболевания.
Обилие одежды и теплые одеяла мешают выделяемому поту испаряться с поверхности тела. Через некоторое время перегрев проходит, а на закрытых участках тела появляется мелкая водянистая сыпь.
Потница доставляет малышу много беспокойства, поскольку сопровождается сильным зудом. Некоторые родители, увидев такие высыпания, начинают давать ребенку антигистамины, но в этом случае они бесполезны, поскольку реакция организма не является аллергической.
Лечение потницы заключается в купании малыша (кожа должна быть чистой) с применением мягких моющих средств, а также отваров череды, ромашки или коры дуба, с дальнейшим принятием воздушных ванн. Если малыша беспокоит зуд, можно смазывать пораженные участки детским кремом.
В качестве профилактики появления потницы необходимо следить за состоянием атмосферы в помещении и не допускать перегрева ребенка. Подробнее о потнице у малышей →
Важно помнить, что повышение температуры является частым спутником пищевой аллергии или реакции на укусы насекомых. Аллергические высыпания могут появиться и после приема каких-либо лекарств, например, жаропонижающих или противовирусных.
Прежде чем давать малышу антигистаминные средства, необходимо точно определить, что высыпания на теле вызваны именно аллергией, а не инфекционным заболеванием, а для этого следует обратиться к врачу. В дальнейшем, после определения конкретных аллергенов, необходимо оградить малыша от контакта с ними. Подробнее о симптомах аллергии у детей →
Кроме обычной потницы и аллергической реакции, сыпь после температуры может появиться и как следствие начала какого-либо инфекционного заболевания.
Высыпаниям обычно предшествует небольшое недомогание с симптомами ОРЗ. Начало появления сыпи характеризуется возникновением нескольких элементов на различных участках тела ребенка, число которых быстро увеличивается. Постепенно из этих пятнышек появляются пузырьки, которые в дальнейшем подсыхают, образуя корочки.
Ни в коем случае нельзя повреждать такие пузырьки, иначе на их месте останутся шрамы. В среднем заболевание длится около двух недель, и малыш в это время является заразным. Высыпания при ветряной оспе характеризуются повсеместным распространением, не исключая слизистые оболочки и волосистую часть головы. Подробнее о ветрянке →
Никакого особого лечения ветряная оспа у детей не требует. Больной ребенок, при нормальном протекании заболевания находится дома, изолированно от других детей, принимая лишь антигистаминные препараты, чтобы устранить зуд.
Заболевание начинается с легких симптомов ОРЗ, после чего по всему телу появляется обильная мелкая сыпь в виде пятнышек бледно-розового цвета. Краснуха имеет выраженный отличительный признак, позволяющий точно обособить заболевание. Это увеличение лимфоузлов в затылочной части головы.
Недуг возникает неожиданно и также внезапно проходит через 3-4 дня, не требуя никакого специального лечения. В качестве профилактики краснухи всем малышам до года рекомендуется проведение плановой прививки. Подробнее о признаках краснухи у детей →
Начало заболевания характеризуется острым проявлением всех симптомов ОРЗ, таких как насморк, сильный кашель, высокая температура, конъюнктивит. Сыпь у заболевшего ребенка начинает проявляться на 4 день, сначала на лице и в районе верхней части груди. Далее высыпания распространяются (на второй день) на всю область туловища.
На третьи сутки элементы обнаруживаются на руках и ногах. Мелкие красные пятна распространяются в течение 3 — 4 дней, могут сливаться между собой, после чего исчезают. Сегодня корь встречается лишь в единичных случаях, поскольку все малыши до года проходят плановую вакцинацию против этого заболевания.
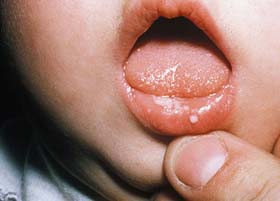
Заболевание характеризуется внезапным и острым началом, сопровождаясь ангиной, болями в горле и сильным жаром. В самом начале язык малыша обложен густым белым налетом, который позднее становится красным.
Высыпания у больного ребенка проявляются быстро, буквально через несколько часов после начала заболевания, и стремительно распространяются, сгущаясь в подмышечных впадинах, на локтевых и коленных сгибах, в паховой области и других естественных кожных складках. Сыпь имеет мелкоточечный характер, охватывает все тело, кроме области вокруг рта — она остается очень бледной.
На второй неделе заболевания на стопах и ладонях малыша начинает шелушиться кожа, высыпания к этому времени обычно исчезают, что свидетельствует о спаде недуга и начале выздоровления. Подробнее об очередности симптомов скарлатины →
Скарлатина является заболеванием, оставляющим ребенку немало осложнений в работе сердца и почек. Лечение должно проводиться в стационаре с обязательным контролем анализов пациента, а также назначением антибиотиков.
Начало заболевания характеризуется резким повышением температуры (обычно до 39°), которая держится около 5 дней без каких-либо других симптомов. Самочувствие малыша при этом остается относительно хорошим.
Далее, жар спадает, а на поверхности тела пациента проступают светлые розовые высыпания, после проявления которых, больной перестает быть заразным. Достаточно часто розеолу принимают за обычную аллергическую реакцию, например, на жаропонижающие средства, которые давали малышу в предшествующие дни. Подробнее о розеоле у детей →
Заболевание является смертельно опасным, поэтому при появлении его симптомов необходимо сразу же вызывать скорую помощь. Начинается инфекция с резкого жара, рвоты, потери сознания, сильного ухудшения состояния малыша, которое быстро прогрессирует.
Высыпания проступают быстро, элементов может быть совсем немного, но они имеют крупные размеры, яркую выраженность. При надавливании на элемент не наблюдается временного осветления поверхности. При появлении таких симптомов скорую помощь необходимо вызывать незамедлительно.
Кроме перечисленных заболеваний, высыпания на теле детей могут появиться в результате:
- активизации герпетической инфекции, в этом случае обнаруживаются крупные элементы пузырькового типа;
- инфекции мононуклеоза, как результат применения антибиотиков амоксициллинового ряда;
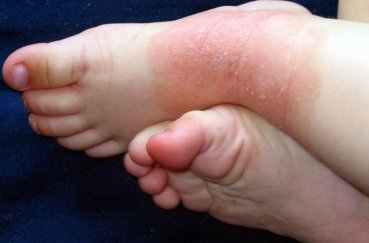
- иерсиниоза или псевдотуберкулеза, в этом случае высыпания располагаются на отдельных участках, например, на руках по типу перчаток, или на ногах по типу носков;
- некоторых заболеваний крови и сосудов. В этом случае высыпания обычно возникают после провоцирующих травм и имеют незначительный характер.
Большинство высыпаний является реакцией детского организма на проникновение какой-либо инфекции, часть из которых сопровождается общими симптомами ОРЗ, но точная постановка диагноза невозможна без проведения тщательного обследования, поэтому при любых проявлениях сыпи необходимо обращаться к врачу.
Только специалисты смогут точно определить вид заболевания и назначить правильное лечение, учитывающее все особенности состояния организма малыша, что поможет избежать возможных осложнений.
Не нужно пытаться ставить диагноз ребенку самостоятельно и сразу начинать давать всевозможные лекарства, вреда от такой терапии обычно гораздо больше, чем пользы. Важно запомнить и то, что при обнаружении высыпаний неизвестной этиологии не нужно сразу мазать их зеленкой, йодом, различными мазями, поскольку такие действия всегда очень осложняют постановку правильного диагноза.
Автор: Ваганова Ирина Станиславовна, врач
Ребенку 11 месяцев. Температура 38,3°С третий день. Нурофен помогает не надолго. Все три дня понос. Ни разу не было аллергии, а вчера всю спину обсыпало. Врач сказал, у вас ОРЗ на фоне прорезывания зубов. Когда другие зубы лезли, температура не поднималась. На ОРЗ не похоже — нет насморка и кашля. Лена
Я эту «сволочь», на двух детях изучила:) Только Лена не написала — когда сыпь появилась, то температура спала. Это розеола. Мария
Описание детской розеолы (внезапной экзантемы): Температура выше 39°С держится 3-4 дня, температура ниже 39°С может сохраняться до 8 дней. Температура может сочетаться с поносом, пониженным аппетитом, головной болью. Другие проявления болезни отсутствуют — нет насморка и кашля. Через 3-4 дня упорной лихорадки появляется сыпь — сначала на лице, груди и животе, а через несколько часов по всему телу. Иногда увеличены шейные лимфоузлы, отеки вокруг глаз и красные папулы на мягком небе (пятна Нагайяма). После появления сыпи температура больше не поднимается. Сыпь проходит через 3-4 дня без лечения.
Важно. Сыпь, которая появляется после нормализации температуры, пугает: «Сначала температура, а теперь еще и сыпь!» На самом деле, это признак окончания болезни.
 |
 |
 |
 |
| Фото Детская розеола (внезапная экзантема): яркая пятнистая и пятнисто-папулезная сыпь; герпетическая ангина при ЕСНО-экзантеме. | |||
ЕСНО-экзантема (инфекционная экзантема) протекает аналогично — сыпь появляется после нормализации температуры. При ЕСНО-экзантеме часто герпетическая ангина и понос.
Ребенку 10 месяцев. Ночью поднялась высокая температура 39,8°С. Три дня температура ниже 38 не опускалась. Ни насморка, ни кашля. На третий день на лице, голове, спине и животе появились красные пятна (нового из еды ничего не давали). Температуры нет. Ребенок вроде не чешется. Кэт
Если заметили, что упала температура и проявилась сыпь, то это может быть детская розеола, а не аллергия на лекарства. Сыпь при ней доходить до пузиков и попок, а на ножках часто отсутствует. Но это не строгое правило, на ножках, может и быть. Вита
Мне 32 года, и у меня случилась точно такая же хрень. Самочувствие ОК. Где подхватил — ума не приложу. За сутки до этого немного бухнул в баре, ещё поел роллов да солянки. Розеола или не розеола, но на третий день высыпала сыпь. Съел таблетку от аллергии — от сыпи практически ничего не осталось. Угораздило же. Вадим
Очень интересная инфекция с характерными признаками. В начале повышается температура и все. Больше нет ничего — ни кашля, ни насморка. Неопределенное состояние продолжается около трех дней. Затем температура падает, и активный ребенок бегает по дому и просит поесть. Все домашние испытывают чувство глубокого удовлетворения в связи с выздоровлением от непонятной болезни. Но через 10-20 часов после нормализации температуры, когда ребенок кажется абсолютно здоровым, по всему телу внезапно появляются мелкопятнистой розовая сыпь. За три дня необъяснимого повышения температуры, родители успеют «всунуть» в дитя 3-4 лекарства. Появление сыпи мамы-папы-бабы и врачи рассматривают как признак лекарственной аллергии. Назначаются лекарства от аллергии. Хотя сыпь обычно проходит сама через 3-7 дней. Розеола уникальная болезнь! Она не опасна, не дает осложнений, не требует лечения.
Все совпадает. Мы в 6 месяцев переболели — температура до 39,5°С, через 3 дня сыпь. Сыпь прошла через 4 дня и все хорошо. Это первое знакомство с вирусом герпеса. Не пугайтесь. Высшее медицинское образование помогло не остаться в инфекционке с розеолой:)) Лала
Долго и высоко стояла температура (не сбивалась ничем), а потом резко упала. По всему телу вылезла сыпь. Я думала — краснуха. Врач сказала, что это розеола. В итоге: три дня под домашним арестом и пить больше жидкости. Никаких антибиотиков и прочей фигни. Аля
У нас так же было в год… После выздоровления сдали на вирусы. Нашли вирус простого герпеса 6-го типа. Каких только инфекционистов не проходили, какие только схемы не пропивали. Герпес не лечится. Все сводится только к закаливанию организма. В садик мы пытались ходить за 2 года раз 6 — и все попытки заканчивались больницей. Иммунитет ослаблен этой заразой. И еще: после того как переболели этой трехдневной лихорадкой у нас температура теперь всегда 37,1 — 37,6 на протяжении уже 2-х лет. Вера
Внезапная экзантема по МКБ10 B08.2. Это заболевание распространено у детей. Детскую розеолу (внезапную экзантему) вызывает вирус герпеса 6-го типа (HHV-6). Фебрильные судороги у детей до 2 лет, температура без очага инфекции и Эпштейн-Бар негативный мононуклеоз часто обусловлены герпес-вирусной инфекцией 6-го типа (HHV-6). В редких случаях вирус вызывает фульминантный гепатит и энцефалит, а также синдром Розаи-Дорфмана (генерализованную лимфаденопатию).
К сожалению, информированность об этом заболевании педиатров и инфекционистов крайне низка.
Берегите себя, Ваш Диагностер!

В возрасте около 6 месяцев у ребенка начинает прорезываться первый зубик. Если наружу выходят сразу 2 зуба, реакция будет вдвойне острой и болезненной. Довольно часто процесс сопровождается появлением сыпи на теле. Кожа ребенка краснеет и становится шероховатой на ощупь.
Появление сыпи на теле малыша не должно остаться без внимания родителей, поскольку данное явление может быть вызвано рядом причин:
- снижение иммунитета и, как следствие, присоединение инфекции;
- аллергическая реакция;
- раздражение кожи;
- реакция на стресс;
- наследственная предрасположенность к высыпаниям.
Организм 6-месячного ребенка достаточно слаб и подвержен различного рода инфекциям. Снижение иммунитета на фоне появления первого зуба – распространенное явление, особенно если процесс приходится на осенне-зимний период. Ослабшая иммунная защита не способна противостоять бактериям и вирусам. Сыпь на теле может быть симптомом инфекционного заболевания, требующего незамедлительного лечения. Самостоятельно назначать ребенку лекарства опасно. Любые препараты должны применяться только после осмотра у педиатра и необходимых анализов.
Слюна во рту ребенка содержит особые ферменты, ускоряющие и облегчающие процесс выхода зуба из десны. Также слюна является антисептиком и способствует быстрому заживлению ранок. В период прорезывания у ребенка повышается слюноотделение. При попадании на подбородок, щеки и шею активные ферменты слюны вызывают раздражение и покраснение кожных покровов.
Необходимо следить за гигиеной малыша и регулярно промокать кожу лица и шеи, не растирая, мягкой чистой тканью или бумажными салфетками. В данном случае раздражение не опасно для здоровья ребенка и не требует особой терапии. В качестве успокаивающего и смягчающего средства можно использовать обычный детский крем.
Прорезыватели – специальные «игрушки» для малышей, продающиеся в аптеке. Внутри мягкого бублика содержится охлаждающий гель. Ребенок грызет прорезыватель, пытаясь унять зуд в деснах. Такие игрушки хорошо помогают и отвлекают ребенка от неприятных ощущений, но могут вызвать аллергическую реакцию. Вместо прорезывателя подойдет любой твердый продукт – кусочек яблока, огурца или моркови.
Высыпать может и после применения специальных детских обезболивающих гелей, которые назначают малышам при болезненном прорезывании. В случае появления зуда или покраснения необходимо отказаться от препарата.
Самая распространенная причина появления сыпи – стресс. Ребенок не спит, плачет, капризничает. Данные явления не проходят без следа – сильный стресс снижает детский иммунитет, появляется сыпь как ответная реакция организма на раздражитель.
Какой бы ни была причина, сыпь на теле нельзя оставлять без внимания. При первых же симптомах необходимо обратиться к педиатру за назначением грамотного лечения. Если причиной сыпи стала инфекция, ребенку может потребоваться госпитализация.
Обсыпать может по ряду поводов. Прежде чем переходить к действиям, придется уделить время аналитической работе, вспомнить, где вы были и что делали в последние сутки-двое перед происшествием.
Популярны первые две. Инфекционной сыпи предшествует контакт с источником заражения, острое начало заболевания (повышение температуры, ухудшение состояния здоровья).
Если проблема есть, а температуры нет, природа явления – аллергическая. Аллергия бывает респираторная, пищевая, контактная. Вспоминайте, чем дышали, что ели, что трогали.
Еще одна распространенная причина высыпаний на лице грудничка – перегрев. Он вызывает потничку (читайте о ней на портале), молочницу во рту, сопровождающуюся сыпью на слизистой оболочке.
В ряде случаев появление высыпаний требует обращения к доктору:
- ребенку меньше шести месяцев;
- высыпание сопровождается температурой;
- сыпь не бледнеет при надавливании;
- после сыпи кожа грудничка шелушится;
- обсыпало всю семью;
- есть подозрение, что это реакция на лекарства.
Доктор Комаровский просит запомнить один случай, когда обращение за помощью требуется незамедлительно. Это менингококковый менингит. В редких случаях возбудитель болезни может попасть в кровь и начать там размножаться. Стенки сосудов повреждаются, и на коже появляется мелкая сыпь в виде звездочек от внутренних кровоизлияний.
При надавливании такие пупырышки не светлеют. Также для этого состояния характерно острое начало, высокая температура, могут быть тошнота и рвота. Заболевание лечится антибиотиками, но важно успеть в больницу вовремя, так как от первых симптомов до гибели достаточно суток. Необходимые препараты есть у каждой бригады скорой помощи, поэтому про симптомы важно сообщить по телефону, когда вызываете врачей.
Диатез – не болезнь, его нет в справочнике по педиатрии. Этим словом принято называть предрасположенность к неадекватным реакциям на стандартные раздражители, которая зависит от генетических особенностей и образа жизни новорожденного.
Диатез вызывает покраснения, покрывает щеки, руки и тело ребенка, возникает на голове, ушах. С медицинской точки зрения это аллергический дерматит (воспаление кожи). Аллерген проникает через воздух, пищу или контактирует с кожей напрямую.
Первой причиной аллергии являет еда. Даже не конкретный вид пищи, а ее количество. Не нужно перегружать кишечник, то есть переедать.
Второй фактор – пот. Чем суше и теплее в комнате, тем больше ребенок потеет и сильнее проявляются проблемы.
Последний фактор – внешние контакты. Понять, актуально это или нет, можно, сравнив поверхность попы под подгузником с состоянием открытого кожного покрова. Если ягодички выглядят лучше, изучите качество одежды, порошка или воды. Важен и чистый, прохладный, свежий воздух. Светлая нежная кожа особенно не переносит сухости.
После купания в хлорированной ванне рекомендуется ополоснуть ребенка мягкой, кипяченой водой, а потом уже вытирать. Постиранные детские вещи после финального полоскания стоит тоже опустить в очищенную воду, чтобы смыть все химические добавки.
Доктор Комаровский уточняет, что при пищевой аллергии реагирует всё тело. Если только попа покраснела, нужно изучить то, что контактирует с кожей в этом месте.
На просторах интернета встречается совет: лечить поврежденные участки нужно тетрациклиновой мазью – антибиотиком. В показаниях к применению лекарства написано, что оно используется против бактериальных инфекций. Диатез – это аллергическая реакция, а не бактериальная инфекция. Следовательно, тетрациклиновая мазь не может быть эффективна при лечении этого симптома.
Причина высыпаний заключена внутри организма, направьте внимание на ее выявление и устранение. Смазывание лица грудничка препаратами на излечение не влияет. Можно говорить только о мерах, которые помогут снизить зуд, если он сопровождает недуг. О способах облегчить раздражение читайте в статье, посвященной ветрянке. Будьте здоровы!
Расскажите о ваших способах справляться с сыпью на лице и теле грудничка в комментариях. Ваш опыт будет полезен нашим читателям.
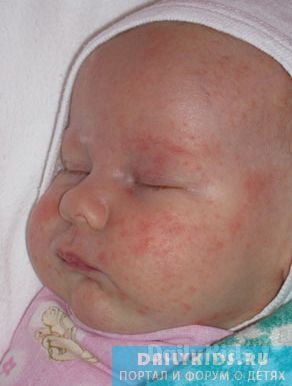
При проявлении кожных высыпаний, ребенка нужно показать врачу, для того чтобы обнаружить точную причину возникновения и сдать соответствующие анализы. Но и родителям рекомендуется обладать определенными знаниями, которые помогут им выявить причину высыпаний. Сыпь на лице у новорожденного в 1 месяц может иметь причины, носящие крайне разнообразный характер:
Большинство из высыпаний носит доброкачественный характер и исчезает в течение определенного промежутка времени. Остальные виды кожной сыпи требуют медицинской диагностики.
Если вы обнаружили сыпь на лице у новорожденного в 1 месяц жизни, что нужно делать в таком случае? Прежде, чем паниковать при виде у младенца пятнышек, нужно понять причину высыпаний и вовремя начать их лечение.
Опрелости – это покраснение кожи на попе, в паху и между ягодицами малыша, возникающие из-за влаги и трения. Поэтому для комфорта ребенка желательно менять подгузник каждые 3-4 часа. На чувствительные места наносить детский нежирный крем или тальк.
Потница – это самая распространённая проблема у малышей, сопровождающаяся зудом и сыпью. Методы борьбы, с потницей могут быть следующими: купание малыша, увлажнение кожи детским лосьоном, регулярное проветривание помещения.
Крапивница – это аллергическая сыпь в виде красных волдырей, проявляющаяся на щеках и подбородке грудничка. Чтобы избежать крапивницы, матери нужно исключить из рациона аллергены: цитрусы, орехи, коровье молоко, рыбу, томаты, морепродукты.
Ветряная оспа – это доброкачественная сыпь в виде красных пузырей с жидкостью внутри. Вылечить ветрянку можно с помощью зеленки, концентрированного раствора марганцовки и желтого риванола.
Если сыпь не проходит или состояние малыша ухудшается – необходимо срочно обратиться к педиатру.
Метод лечения кожной сыпи зависит от причин, вызвавших ее и степени выраженности на коже. Если возникла сыпь на лице у новорожденного в 1 месяц жизни, её лечение может стать длительным процессом. Иногда сыпь проходит сама по себе и, как правило, быстро и безболезненно для грудничка.
Наиболее правильным лечением и профилактикой высыпаний станет элементарное соблюдение правил личной гигиены.
Возникнувшая сыпь на лице у новорожденного в 1 месяц жизни, как считает Комаровский – это проявление всевозможных болезней, которые сопровождаются разными высыпаниями на лице малыша. Некоторые из них безвредны, а другие могут быть опасными. Поэтому доктор Комаровский достаточно подробно рассказывает молодым мамам о видах сыпи и действиях, которые они должны принять..
Кожные высыпания – вполне обычное дело у младенцев, однако следует понимать, когда сыпь является признаком определенной болезни. В любом случае появление мелкой сыпи – это повод обязательно проконсультироваться у детского врача, для того чтобы вовремя остановить развитие последующих реакций.
Каждый родитель с особым вниманием и трепетом относится ко всему, что связано с его ребенком. Если речь идет о малейших отклонениях в его самочувствии и состоянии здоровья, то мамы и папы начинают достаточно серьезно переживать, что вполне логично. Возникновение на головке, лице или шее грудного ребенка сыпи становится одной из причин посетить педиатра, а также установления причин подобного процесса.
Основная масса родителей может подумать, что подобные высыпания становятся следствием аллергии на какой-либо продукт питания, однако, только доктор сможет установить истинную причину. Только он в состоянии качественно провести дифференциацию между гормональной и аллергической сыпью, а также назначить грамотное и адекватное лечение.
Что такое гормональная сыпь и почему она возникает?
В первую очередь необходимо обозначить, что подобные высыпания в быту могут иметь несколько вариантов названий, например:
Однако кто бы и как ни называл сыпь у новорожденных, в медицинской практике она имеет название неонатальный пустулез.
Согласно статистике, гормональная сыпь на кожных покровах младенца бывает достаточно часто. Независимо от их названий, природа возникновения сыпи одна – ребенок активно очищается от материнских гормонов, которые попали в его организм еще внутриутробно или уже с грудным молоком.
Именно таким образом происходит адаптация маленького человека и его незрелого организма к новой для него среде обитания. Как правило, период высыпаний продолжается до двух месяцев и имеет название гормональный криз. Он начинается к концу первой недели жизни малыша и может характеризоваться такой симптоматикой:
- нагрубанием молочных желез (как у мальчиков, так и у девочек);
- набуханием мошонки (у мальчиков);
- кровянистыми выделениями или вульвовагинитом (у девочек).
Основной причиной появления потницы является патологическое нарушение работы потовых желез, характеризующееся закупоркой выводного канала отмершими клетками эпителия, что вызывает воспаление.
В группе риска находятся недоношенные младенцы, дети с избыточной массой тела или находящиеся на искусственном вскармливании. Наличие диабета или рахита отягощают течение миллиарии.
У грудничка признаки потницы возникают из-за физиологических особенностей организма. Причиной появления миллиарии у малышей является неразвитый механизм терморегуляции. В период нахождения в материнской утробе, ребенок пребывал в комфортных условиях с оптимальной температурой среды. После рождения потовые железы грудничка начинают активнее работать для регуляции температуры.
Также спровоцировать развитие потницы могут следующие факторы:
- Нарушение гигиены. Если своевременно не сменить подгузник или не подмыть ребенка, создается благоприятная среда для развития опрелостей и появления высыпаний.
- Применение теплоизолирующей одежды. Чепчики, шапочки и белье, не пропускающее воздух, приводит к обильному выделению пота, который провоцирует появления признаков миллиарии.
Причины появления потницы у деток практически ничем не отличаются от факторов, вызывающих развитие недуга у грудничков. Разница заключается в том, что в большей степени на организм ребенка начинают оказывать влияние внешние факторы.
К причинам, вызывающим развитие миллиарии, относят:
- Нерегулярность водных процедур. Приводит к скоплению на поверхности кожи пыли, грязи, слущенных клеток эпителиальной ткани. Это не только способствует развитию среды для появления бактерий, но также нарушает терморегуляцию.
- Применение синтетической одежды. В детском возрасте детская кожа более тонкая, чем взрослая, поэтому она способна поглощать до 1% кислорода. Ношение одежды, не пропускающей воздух, приводит к появлению парникового эффекта.
- Использование жирных кремов или мазей. После нанесения, крем оставляет на поверхности кожи пленку, которая препятствует теплоотдаче и нарушает механизмы питания.
- Повышенная температура тела, возникающая при простудных заболеваниях или болезнях, которые сопровождаются гипертермией.
- Длительное нахождение в душном помещении или на улице при повышенной влажности и температуре воздуха.
- Аллергическая реакция на материал, из которого изготовлено нательное белье.
Как быстро вылечить потницу у грудного ребенка подскажет видео от Ольги Папсуевой.
Существует три разновидности потницы:
Каждая из них имеет свои особенности и отличительные симптомы, описание которых ниже.
Общими признаками, указывающими на начальную стадию болезни являются:
- отечность кожных покровов;
- появление мелких трещин или язвочек, которые издают неприятный запах;
- повышение температуры тела;
- раздражение, зуд и дискомфорт, приводящий к беспокойному поведению малыша;
- явно выраженная сыпь.
Иногда возникновения потницы сопровождается крупнобугристыми образованиями, локализованными в пораженном месте.
Появление связано с длительным пребыванием на жарком и влажном воздухе.
Характерными признаками данной разновидности миллиарии служат мелкие пузырьки телесного оттенка, диаметр которых варьируется от 1 до 2 мм. Преимущественно местом локализации высыпаний являются боковые поверхности груди и живота, реже она появляется на руках или ногах.
Также папулезная форма сопровождается чрезмерной сухостью кожи и сильным шелушением.
Характерный признак заболевания — появление однородных пузырьков в устьях потовыделительных желез. Узелки огенно-красного цвета с воспаленным ободком не образуют сплошных пятен, а расположены по отдельности. Прыщики доставляют ребенку дискомфорт, болезненные ощущения и покалывания в области наибольшей концентрации сыпи. Наблюдается в шейных складках, локтевых сгибах, младенческих перетяжках, расположенных на руках и ногах.
Болезнь длится несколько недель. Ухудшает ситуацию высокая температура воздуха и влажность. При несвоевременном лечении колонии быстро растут и увеличиваются.
Эта форма проявляется в виде высыпания большого количества мелких пузырьков белого или прозрачного цвета, диаметром не более 1 мм. По мере развития болезни они сливаются, образуя на коже крупные зоны поражения. Через несколько дней сыпь подсыхает и пузырьки лопаются, оставляя на поверхности кожи корочки.
При присоединении вторичной инфекции возникает еще две видовые формы миллиарии:
- белая – когда место поражения покрывают пузырьки с жидкостью белого оттенка;
- желтая – при которой жидкость имеет желтоватый цвет.
Потничка поражает различные части тела ребенка и может располагаться как на определенном участке, так и распространяться дальше.
Очень часто потница поражает шейный отдел позвоночника. Это связано с применением в грудном возрасте специального бандажа, служащего для поддержания неокрепшей шеи малыша. Воротник создает благоприятную среду для развития опрелостей и сыпи. Может проявляться в виде небольших красноватых точек, при этом сама кожа влажная на ощупь.
Поражение на спину может перейти с шейного отдела, чаще покраснение и сыпь поражают верхнюю часть спины.
В числе причин, приводящих к чрезмерному потоотделению кожи головы — заболевания щитовидной железы или патологии сердечной мышцы. Сыпь на голове обычно красного или розового цвета.
Подмышечные впадины у маленького ребенка служат местом потенциального развития миллиарии. Это обусловлено наличием складок, которые являются излюбленным местом появления опрелостей. Причинами, помимо прочего, могут стать тугое пеленание или натирание одеждой.
В паховой области болезнь проявляется преимущественно множественными покраснениями без выделения одиночных прыщиков. Нежность кожи и слабая развитость иммунной системы приводит к одновременным осложнениям в виде опрелостей или присоединения инфекции.
Подобная локализация потницы встречается достаточно редко. Как правило, её появления на поверхности кожи лица является следствием перехода покраснения с области шеи или головы. Преимущественно лицевая потница имеет аллергическое происхождение и не причиняет дискомфорта.
Визуально представить, как выглядит потница, в зависимости от места локализации, можно по фото с пояснениями.
Возможные осложнения и последствия
При наличии простудного заболевания или ослабленного иммунитета потница может спровоцировать развитие пиодермии. Это гнойное поражение кожи, возбудителем которой являются стафилококк и стрептококк.
Жидкость, наполняющая пузырьки, приобретает желтый оттенок, что означает образование гноя. Параллельно наблюдается резкое повышение температуры, слабость, чувство тревоги.
Последствием запущенной формы становится развитие следующих болезней:
Профилактическими методами предотвращения потницы являются:
- выбор одежды из натуральных тканей по погоде;
- избегание чрезмерно тугого пеленания, постоянного применения подгузников и гигиенических салфеток, содержащих химические компоненты;
- проветривание комнаты ребенка;
- соблюдение правил гигиены;
- закаливание и прием воздушных ванн;
- грудное вскармливание;
- ежедневное купание;
- использование гипоаллергенных порошков для стирки детских вещей.

Что думает доктор Комаровский о потнице и способах ее лечения в ролике от канала Интер.
Аллергия: куда уходят корни проблемы
Пищевая аллергия – это результат непереносимости определенных продуктов. Причины явления кроются в иммунологических механизмах, которые пока только изучаются. Однако кое-что ученым все же удалось узнать. Итак, у новорожденных все обусловлено несостоятельностью желудочно-кишечного тракта. Грубо говоря, «система» еще тестируется, а где-то даже «дозревает».
Яркий тому пример – сниженная выработка ферментов поджелудочной железой, в частности, трипсина (он нужен для расщепления белков), липазы (жиров), амилазы (углеводов). В это время мало и протеаз в желудочном соке, которые также участвуют в обработке белка.
Усугубляет ситуацию неполноценный состав микрофлоры. Именно поэтому прикорм вводится только по достижении карапузом определенного возраста (ранее он просто не переварится). Однако у годовалого ребенка влияние этих факторов будет сведено к нулю. Почему же тогда сама аллергическая реакция может присутствовать и в более позднем возрасте, спросите Вы? Оказывается, есть и другие предпосылки к ней:
- Генетическая предрасположенность – если у одного из родителей когда-либо наблюдались проявления аллергии, вероятность того, что она будет у малыша, составляет 30%. Если симптомы наблюдались у обоих, процент увеличивается вдвое.
- Рацион беременной женщины – врачи не зря рекомендуют избегать «агрессивных» продуктов в интересном положении, ведь они оказывают влияние и на младенца в утробе.
- Природа аллергена, объем, который поступил в организм. Есть понятие индивидуальной непереносимости продуктов, и оно может коснуться любого.
- Особенности строения желудочно-кишечного тракта. В данном случае речь идет о повышенной проницаемости слизистой. Тогда крупные молекулы, которые и входят в состав пищи, попадают в кровеносные сосуды (ими усеяны стенки кишечника). Организм, естественно, на это реагирует, вырабатывая антитела IgE. Таким образом, происходит сенсибилизация, или повышенная чувствительность. Именно из-за нее, когда в следующий раз эти молекулы снова попадут в кишечник, произойдет аллергическая реакция.
- Изменение состава микрофлоры кишечника, которое влечет за собой снижение местного иммунитета.
- Экологическое неблагополучие окружающей среды. Кстати, «обеспечить» его может и сама будущая мать, злоупотребляя сигареткой в положении.
- Болезни у беременной – гестоз, который влечет за собой кислородное голодание, инфекционные недуги и особенно антибиотики, используемые в их терапии.
Диагностировать пищевую аллергию очень сложно, так как привычные высыпания – не единственный признак ее проявления, а лечить надо. В отдельных случаях именно этот недуг становится причиной острых опасных состояний, угрожающих жизни и здоровью.
У большинства маленьких пациентов клиническая картина приблизительно одинакова. Наблюдаются:
- Диатез – по сути, это сыпь, как правило, на щечках, реже – на лбу. Может начаться в младенчестве и сохраниться вплоть до зрелого возраста, а также сочетаться с другими проявлениями.
- Сенная лихорадка. Ее еще называют аллергическим ринитом. Он представляет собой воспаление слизистых носа, вследствие которого текут сопли, ребенок чихает, а его дыхание затрудняется. Виду того, что сенная лихорадка – это реакция на пыльцу, логично предположить, что возникает она чаще всего после употребления меда.
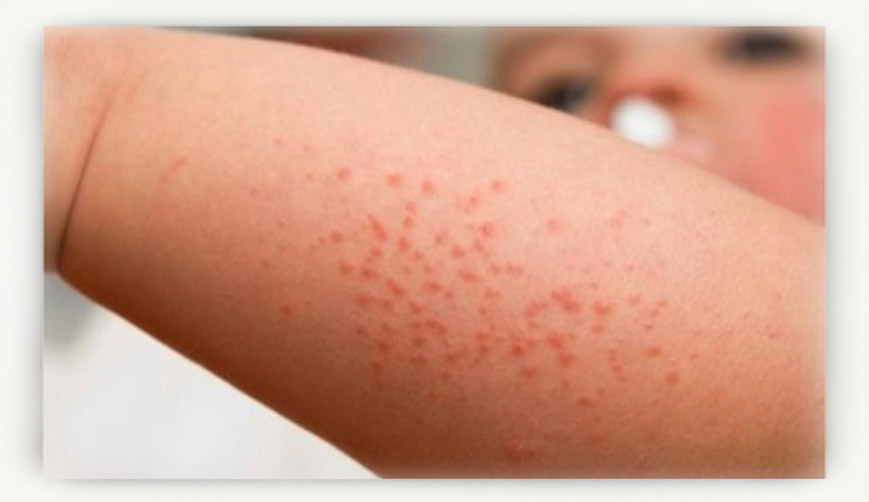
- Крапивница (на фото). Также высыпания, которые локализуются преимущественно на животике, хотя могут быть и по всему телу. Напоминают следы от ожога растениями и сопровождаются сильнейшим зудом. Малышам в 1 – 2 года при их появлении лучше чаще срезать ногти, иначе расчесывания, а то и инфицирования кожи не избежать.
- Конъюнктивит. Как проявляется при пищевой аллергии? Картина стандартна: обильное слезоотделение, отечность, зуд, боязнь света, резь в глазах. Возникает достаточно редко в виде реакции на пыльцу и, как следствие, на употребление меда.
- Респираторные нарушения – бронхиальная астма. Ее сложно не заметить, так как она проявляется в виде затрудненного дыхания, изнуряющего кашля и приступов удушья. Всему виной – сужение дыхательных путей. В таких случаях можно услышать даже свист и хрипы при вдохах и выдохах. Нужно ли говорить о том, что любое промедление при бронхиальной астме чревато. Избежать осложнений позволяет своевременное обращение к врачу.
Могут возникать и другие симптомы пищевой аллергии – строфулюс, или детская почесуха, отечность, в том числе и в дыхательных путях, которая именуется отеком Квинке. Последняя может стать причиной летального исхода.
Классификация заболевания осуществляется с оглядкой на продукты питания, которые аллергическую реакцию и провоцируют. Врачи различают:
- Аллергию на молоко – под ударом коровье, точнее его белки, которые не переносят 85% маленьких пациентов. У грудничков частотность обращения к врачу – 0,5 – 1,5%, а у искусственников – 2 – 7%. Содержаться белок может не только в цельном молоке, но и в твороге, кефире, йогурте, масле, твердом сыре.
- На яйца. Не переносится именно белок, желток редко доставляет неудобства. Вредить он может не только в чистом виде, но и находясь в выпечке, макаронах. Чувствительность у малышей – 62%.
- На глютен. Это вещество, которое содержится в пшенице, ячмени, ржи, овсе и их производных. Досаждает 53% маленьких пациентов.
- На мед. Всему виной – вышеупомянутая пыльца растений. Избавиться от нее никак нельзя. Единственный способ уберечь кроху от аллергических проявлений – убрать мед из рациона до момента, когда ему исполнится хотя бы 1 год, хотя некоторые педиатры рекомендуют повременить до трехлетнего возраста.
Возможны и другие виды аллергии. Она способна возникать на орехи и какао, на картофель, сою, бананы (в 51% случаев), которые входят в перечень рекомендуемых для прикорма продуктов, гречку, помидоры.
Выявление аллергии специалист начинает со сбора анамнеза. Он узнает, были ли в семье случаи заболевания, после чего поручает маме завести пищевой дневник. Именно его ведут и для малышей в возрасте 1 – 3 года, внося туда продукты, которые были даны раз в 3 – 5 дней, а также фиксируя реакцию на них.
- Кожные тесты – в этом случае на кожных покровах, на ручке, обычно, делаются насечки, на которые капают предполагаемый аллерген и ждут реакции. Залог успешного выполнения – фаза ремиссии, то есть когда острая форма отсутствует, и диета с преобладанием гипоаллергенных продуктов.
- Иммунологические методы – исследование крови в пробирке на чувствительность к белкам молока, рыбы, яиц, сои, пшеницы. Их преимущества – в легкости, ведь кровь может набираться даже у младенца, а недостатки – в стоимости. Зачастую за исследование на каждый аллерген нужно отдельно платить, хотя возможны и пакетные предложения.
В стадии клинической ремиссии может проводиться и оральная проба, но она опасна развитием осложнений вплоть до анафилактического шока.
В любом случае, выбор метода осуществляет врач-аллерголог индивидуально.
Ответить на вопрос о том, как лечить аллергию в детском возрасте может только специалист, проанализировавший клиническую картину. Как правило, все сводится к назначению антигистаминных средств, к которым относятся: «Кларитин», «Кестин» и др., а также диете. Делать основной упор на нее рекомендует и Комаровский. Главное, найти продукт, вызывающий аллергическую реакцию, а это зачастую бывает очень непросто.
Тем более, что иногда «в процессе» участвует разнообразная пища, тогда маленького пациента садят на элиминационную диету, назначают ему консультацию диетолога. Если ребенок достаточно взрослый и кушает все подряд, его родителям советуют внимательно читать описание продуктов питания перед покупкой, их состав. В первую очередь, это касается сладостей.
Важно помнить, что лечение приносит свои плоды только в комплексе. То есть, если у малыша выявлена пищевая аллергия, у него могут обнаружиться и другие ее виды – на пыльцу, на пыль. Именно поэтому сначала нужно обеспечить ему комфортные условия существования – гулять после 17.00 вечера, когда почти ничего не цветет, избегать прогулок на луг, чаще делать влажную уборку, а уже потом искать чем еще его лечить.
Если у карапуза выявлена предрасположенность к аллергии, рекомендуется:
- кормить его грудью максимально долго (если еще практикуется грудное вскармливание);
- следить за его рационом;
- не курить в его присутствии;
- выбирать одежду и постель из гипоаллергенных материалов;
- использовать разрешенные для детей средства бытовой химии;
- ограничивать контакт с животными;
- по возможности приобрести увлажнитель воздуха.
Также можно сделать дверцы для всех книжных полок, чтобы препятствовать распространению пыли, время от времени осуществлять противогрибковую обработку жилища.
Наконец, важно как можно раньше узнать, как выглядит сыпь при аллергии, а также следить за состоянием малыша и тогда, возможно, очень скоро он ее перерастет.

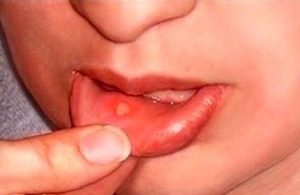
Существует несколько разновидностей стоматита, в основе которых лежат различные причины возникновения. Поэтому можно выделить следующие группы стоматитов:
По глубине поражения, которое затрагивает слизистую оболочку можно выделить стоматиты:
- катаральные;
- везикулярные;
- фибринозные (афтозные);
- гангренозные (язвенные).



Непосредственно в полости ребенка можно заметить появление
пузырьков небольшого размера, которые по мере развития болезни вскрываются с выделением жидкости и на их месте образуются эрозии. Также очаги поражения выглядят покрасневшими, отечными, могут вызывать чувство зуда, жжения и болезненности.
Если вовремя не будет проведено лечение, то стоматит может перерасти в хроническую форму, которая значительно труднее поддается терапии и может протекать на протяжении длительного времени с периодическими обострениями.

Если заболевание имеет легкую форму, то оно может пройти и самостоятельно, без лечения. Но при серьезном нарушении общего состояния ребенка и выраженных проявлениях стоматита терапия должна быть серьезной и включать в себя как местное, так и общее лечение.

Для начала требуется провести обработку слизистой антисептическими препаратами. Поэтому нужно взять марлевый тампон, смочить его в каком-либо антисептике, а затем аккуратно обработать полость рта ребенка. В качестве антисептика может быть использован раствор фурацилина или риванола. После этого для снятия воспаления можно обработать слизистую отваром или настоем ромашки. Проводить такие процедуры следует каждые 3 часа на протяжении дня.
Если вы стали замечать, что внешние проявления стоматита значительно уменьшились, то можно переходить к использованию ранозаживляющих препаратов. Из них стоит выделить масло шиповника или облепихи.

С целью воздействовать на вирус герпеса врач может назначить прием соответствующих препаратов. Среди них можно отметить Ацикловир, Арбидол. Для повышения иммунных сил поможет прием иммуномодуляторов – Имудона, Иммунала и др.
Также следует помнить о том, что развитие герпетического стоматита у ребенка нередко сопровождается повышенным слюноотделением, что может привести к некоторому обезвоживанию организма. Поэтому не стоит забывать об обильном питье во время лечения.
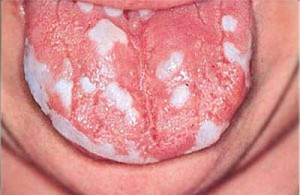
Возбудителем данного заболевания чаще всего является грибок рода Candida. Также этот вид стоматита называют молочницей. Наиболее часто он встречается у новорожденных детей. Заразиться ребенок может во время родов, через предметы ухода, игрушки. Также возможно развитие данного заболевания после приема антибиотиков самим малышом или же через грудное молоко матери, если она лечится антибиотиками.
Аспиратор для новорожденного
Аспиратор для новорожденного
Кресло-качалка для новорожденного,вся информация тут.
Про обработку пупка новорожденного ребенка вы можете узнать по ссылке http://klubmama.ru/zdorove/profilaktika-i-preduprezhdenie-zabolevanij/obrabotka-pupka-novorozhdennogo.html
В самом начале развития стоматита слизистая оболочка рта выглядит покрасневшей и отечной. Спустя несколько дней на ней
появляются беловатые высыпания, которые сверху покрыты творожистым налетом. Если при этом не проводить обработку слизистой, то данный налет подсыхает и слизистая покрывается своеобразной пленочкой. Поэтому в отсутствие лечения при попытке снять эту пленку могут образоваться кровоточащие эрозии. Располагается творожистый налет чаще всего на слизистой щек, деснах, внутренней поверхности губ и языке.
Нарушается и общее состояние ребенка. У него отмечается повышение температуры, при этом уровень подъема зависит от степени воспаления. При легком стоматите температура может не повышаться или подниматься до субфебрильных цифр. При более значительном поражении слизистой температура поднимается до 38 градусов и более, также при этом отмечается увеличение подчелюстных лимфоузлов.
Для того чтобы избавить ребенка от страданий, которые причиняет ему налет на слизистой, следует придерживаться некоторых общих рекомендаций.
Cледует регулярно проводить обработку слизистой и снимать налет, не допуская его подсыхания. Соблюдение гигиены полости рта является основной рекомендацией при лечении грибкового стоматита.

Также важно четко придерживаться лечения, назначенного врачом, которое может быть как местным, так и общим.

Если имеется возможность проводить местное лечение в кабинете стоматолога, то специалист может назначить ирригацию полости рта с использованием 2% раствора гидрокарбоната натрия. После такой процедуры очаги поражения обрабатываются 10% раствором натрия бората.
Также врачом может быть назначение использование определенных лечебных мазей. Среди них можно отметить Нистатиновую мазь, Клотрималол и др.

Из симптоматической терапии можно отметить прием жаропонижающих препаратов, которые требуются при повышенной температуре.
Атопический дерматит у грудничка
Атопический дерматит у грудничка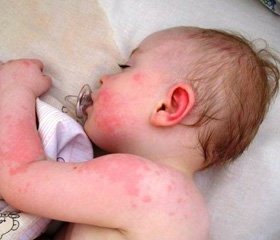
билирубин у новорожденных, про него читаем тут.
Как ухаживать за новорожденной девочкой вы можете узнать по ссылке http://klubmama.ru/sovety-roditelyam/uxod-za-novorozhdennymi/kak-uxazhivat-za-novorozhdennoj-devochkoj.html
Наиболее частыми возбудителями данного вида стоматита являются стафилококки и стрептококки. Данные микроорганизмы обитают и в организме здорового человека, а активизируются при ослаблении защитных сил. Также они могут отмечаться в ротовой полости ребенка при наличии у него хронического тонзиллита, кариеса и других заболеваний (например, ларингита, фарингита). Но если слизистая оболочка полости рта не повреждена, то можно не опасаться развития бактериального стоматита.
При появлении малейшего ее повреждения (ранки, царапины) появляется вероятность попадания бактерий и развития стоматита. Особенно следует учитывать привычку детей младшего возраста все тянуть в рот.
Определить данную форму стоматита можно как по местным, так и общим признакам. Среди местных можно отметить покраснение слизистой полости рта, ее отечность, возможны также трещинки и язвы. Ребенок отказывается от еды, слюноотделение его повышено,
отмечается неприятный запах изо рта. Из общих симптомов наблюдается повышение температуры тела, общая слабость.
Также бактериальный стоматит может быть одним из проявлений других заболеваний. Например, он может отмечаться при скарлатине и дифтерии. Для правильной диагностики важно знать, что при скарлатине дополнительным симптомом является ярко-красный язык, который приобретает такой оттенок после удаления беловатого налета, а при дифтерии на слизистой появляются фибринозные пленки, удалив которые появляются кровоточащие язвы.
Учитывая природу возникновения данного стоматита (бактериальную), при лечении основным действующим веществом должны стать антибактериальные препараты, которые могут использоваться как местно, так и для приема внутрь.

Из антибактериальных средств, используемых местно, врач может порекомендовать Тантум-Верде в виде спрея, Гексорал и другие препараты.
В более тяжелых случаях при бактериальном стоматите может потребоваться прием антибиотиков внутрь. Перед их назначением врач может взять мазок на определение чувствительности и после этого назначить наиболее подходящее лекарственное средство.