Любая мама, увидев на коже у своего малыша подозрительные высыпания, начинает искать их причину. Некоторые почти всегда срочно вызывают врача, предварительно накормив ребенка ненужными лекарствами. Другие родители стараются не обращать на сыпь внимания, особенно если ребенок хорошо себя чувствует. Но и те, и другие поступают неправильно. Нужно всего лишь ориентироваться в основных видах сыпи, чтобы принять верное решение.
- Пятно – ограниченный участок кожи измененного цвета (красного, белого и других). Он не выступает над кожей, его нельзя прощупать.
- Папула – бугорок до 0,5 см в диаметре, не имеющий внутри полости. Элемент выступает над кожей, его можно прощупать.
- Бляшка – образование с большой площадью, приподнятое над кожей и имеющее уплощенную форму. Большие бляшки с четким рисунком кожи называют лихенизацией
- Везикулы и пузыри – образования с жидкостью внутри. Различаются размерами (везикула больше 0,5 см называется пузырем)
- Пустула – ограниченная полость с гноем внутри
- Корь
- Краснуха
- Скарлатина
- Инфекционный мононуклеоз
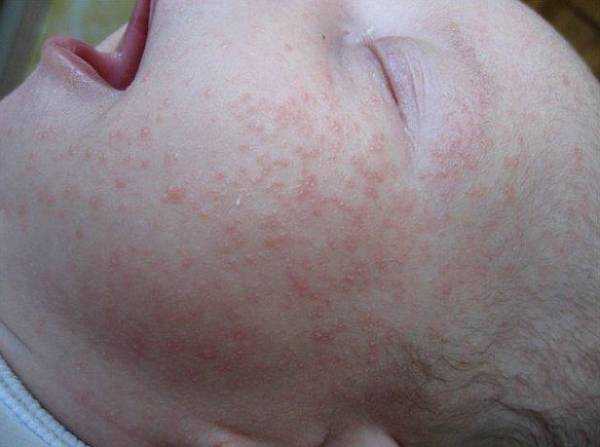
- Инфекционная эритема
- Внезапная экзантема
- Ветряная оспа
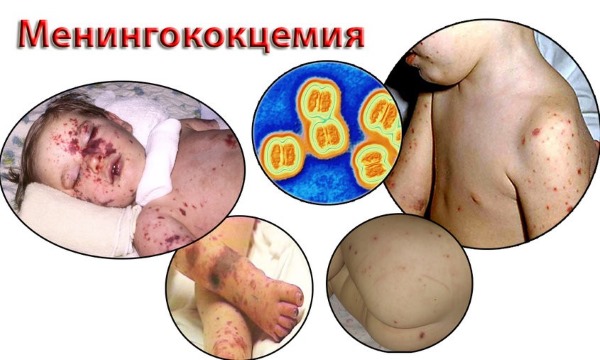
- Менингококовый сепсис
- Импетиго
- Токсическая эритема новорожденных
- Акне новорожденных
- Потница

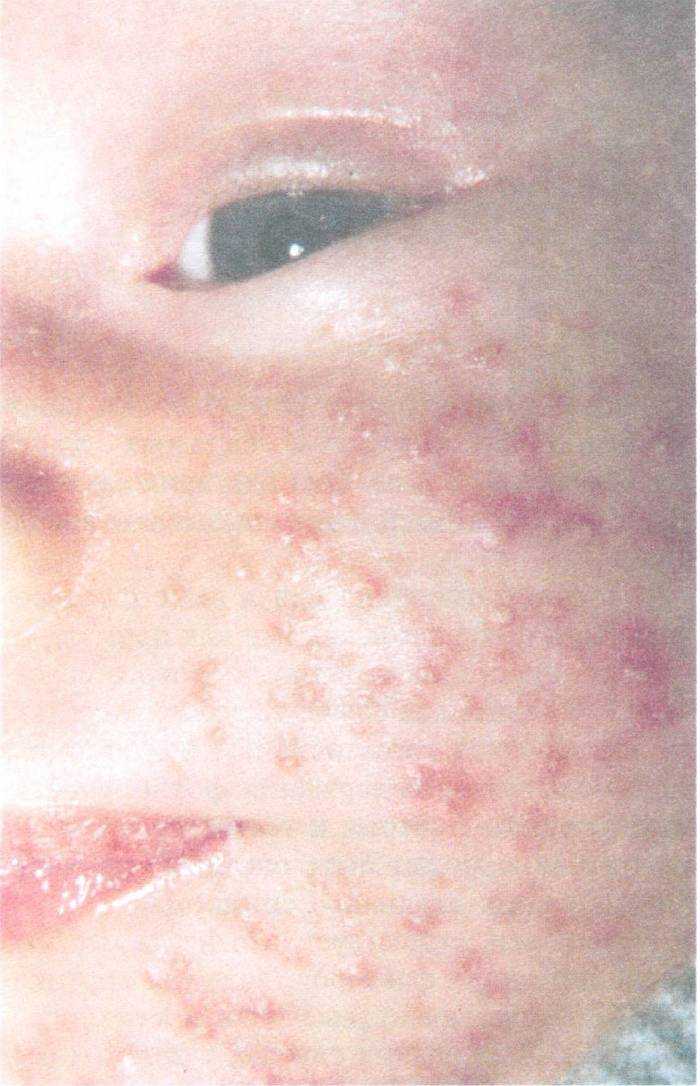
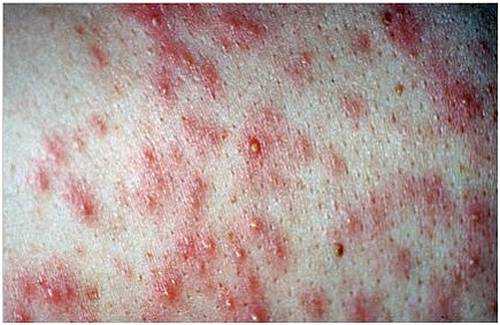
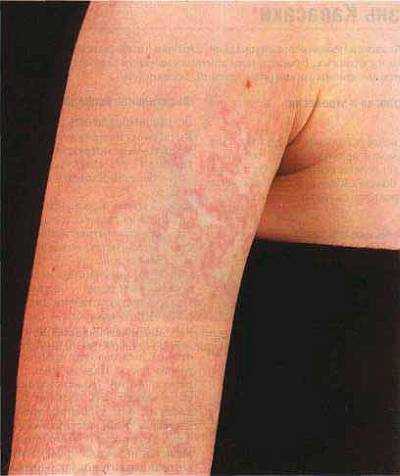
Синонимом этой болезни является атопическая экзема или нейродермит. Страдает этим недугом каждый 10 ребенок, но типичная триада симптомов развивается далеко не у всех. К триаде относят аллергический насморк, бронхиальную астму и собственно экзему.
Первые признаки болезни появляются на первом году жизни и чаще сыпь появляется на лице, на щеках, разгибательные поверхности рук и ног. Ребенка беспокоит нестерпимый зуд, усиливающийся ночью и при температурных, химических воздействиях на кожу. В острой стадии высыпания имеют вид красных папул с расчесами и жидким отделяемым.
В подостром периоде характерно шелушение кожи, иногда ее утолщение. Это связано с постоянным расчесыванием пораженных участков.
Большинство детей переболевают этим недугом без последствий. 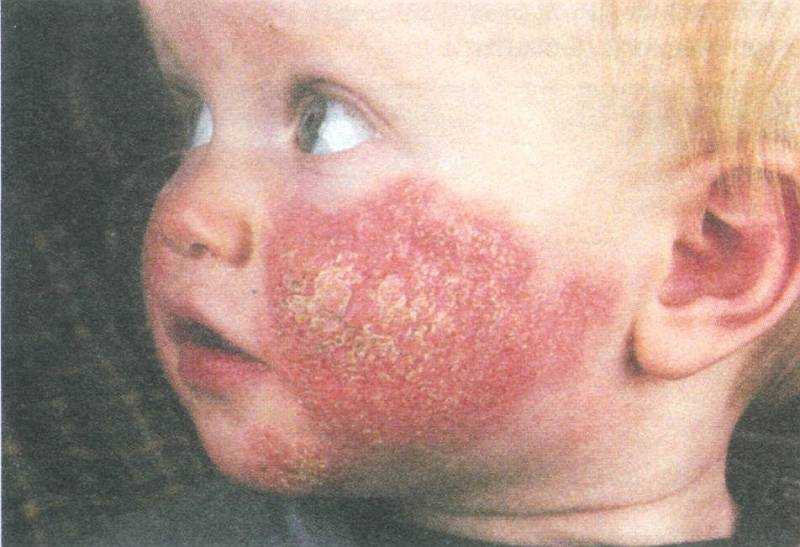
Для уменьшения высыпаний и зуда кожи рекомендуется сократить время купания, контакт с жесткими тканями, а кожу как можно чаще обрабатывать эмолентами (кремами с увлажняющим действием). В тяжелых случаях, особенно если кожа нестерпимо чешется, применяют мази с гормональным компонентом (см. список гормональных мазей).
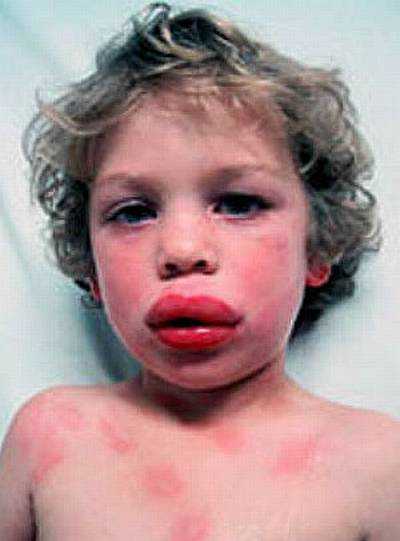
При индивидуальной непереносимости лекарств и пищевых продуктов у ребенка могут появиться аллергические высыпания. Они имеют различную форму и размеры, сыпь может располагаться по всему телу, на руках, ногах, на спине, на животе. Главной отличительной чертой аллергической сыпи является ее усилении при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный эффект таких высыпаний.
- Отек Квинке — в редких случаях может возникать тяжелая реакция организма на аллерген, чаще всего возникает на лекарственные средства или продукты (см. подробнее отек Квинке). В таком случае сыпь держится довольно долго, а на теле образуются отеки вплоть невозможности дышать в связи с перекрытием гортани. При семейной предрасположенно сти к аллергии необходимо исключить непереносимые продукты и медикаменты.
- Крапивница — может возникать также на продукты, лекарства и под воздействием температурных факторов (холодовая аллергия, солнечная аллергия), порой причину крапивницы так и не находят (см. подробнее симптомы крапивницы).
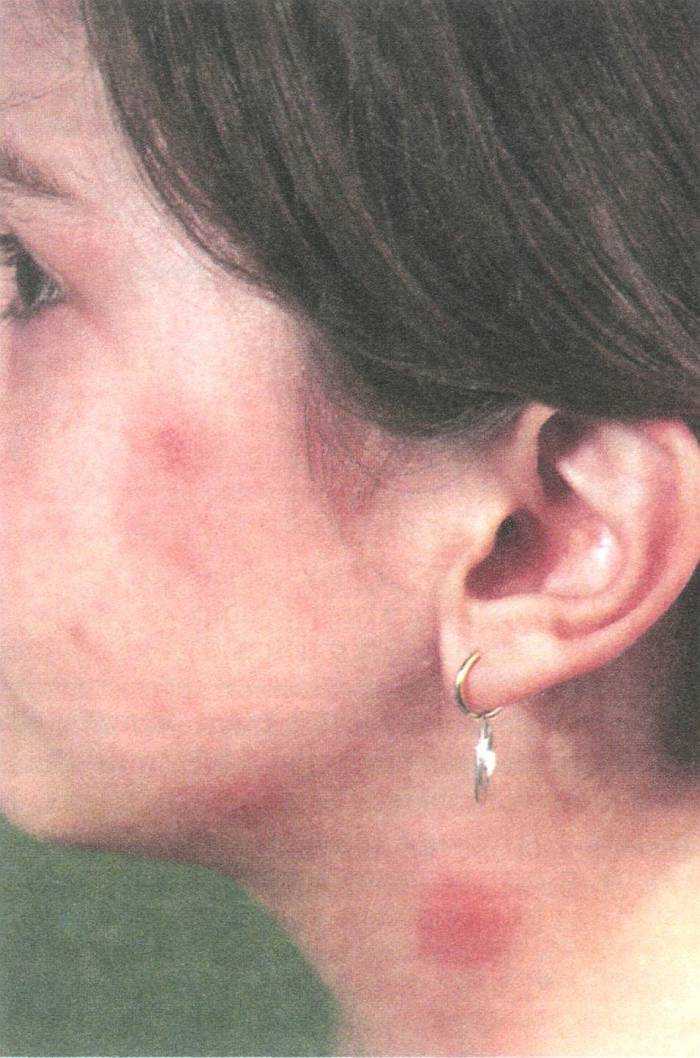
Типичные следы укусов вызваны следующими процессами:
- реакция на токсины
- механическая травма кожных покровов
- занесение инфекции в ранку при расчесывании
- иногда – инфекционные болезни, передаваемые через укусы
| Комары | Клопы |
|
|
| Пчелы и осы | Чесоточные клещи |
|
|
- Сопровождается лихорадкой выше 40 градусов
- Покрывает все тело, вызывая нестерпимый зуд
- Сочетается с рвотой, головной болью и спутанностью сознания
- Имеет вид звездчатых кровоизлияний
- Сопровождается отеками и затруднением дыхания
- Выдавливать гнойнички
- Вскрывать пузыри
- Позволять расчесывать высыпания
- Смазывать препаратами с яркой окраской (чтобы не затруднять постановку диагноза)
Сыпь по телу у ребенка — важный симптом многих заболеваний. Часть из них даже не требует лечения и проходит самостоятельно, а часть угрожает здоровью и жизни маленького человека. Поэтому при любых подозрительных симптомах нужно проконсультирова ться с врачом и не заниматься самолечением.
Наиболее частой причиной сыпи на теле у ребенка является вирусная или бактериальная инфекция. В свою очередь, среди них выделяют 6 основных болезней.
Болезнь вызывается парвовирусом В19, который распространен во всех странах мира. Передается вирус воздушно-капельн ым путем, в тесных детских коллективах возможна контактная передача. Симптомы инфекционной эритемы:
- Инкубационный период длится 4-28 дней, в среднем – 2 недели.
- Продромальный период протекает с невысокой температурой, головной болью и умеренным кашлем. Общее состояние ребенка вполне удовлетворительн ое.
- Характерные высыпания, проходящие 3 стадии:
- покраснение лица (похожее на следы от пощечины)
- распространение красной сыпи на теле детей, в виде пятен, иногда с синеватым оттенком
- появление в центре пятен светлой серединки, сыпь приобретает «кружевной» характер
Сыпь образуется на разгибательных поверхностях, кисти и стопы обычно не затрагиваются. Угасание пятен происходит постепенно, в течение 1-3 недель. Сыпь обычно является иммунным постинфекционным осложнением, поэтому дети с пятнами эритемы незаразны, их изоляция не требуется.
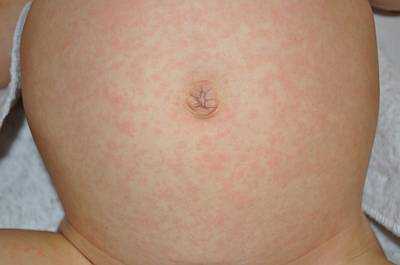
Вирус герпеса 6 типа вызывает типичное детское заболевание – внезапную экзантему (розеолу). Пик заболеваемости приходится на возраст от 10 месяцев до 2 лет, причем редко удается выявить контакты с больными детьми. Передача обычно происходит от взрослых, воздушно-капельн ым путем. Симптомы:
- Скрытый период длится 5-15 дней.
- Продромальный период выражен не сильно. Может быть недомогание, небольшой насморк, покраснение горла, легкая отечность век, увеличение лимфатических узлов.
- Резкий подъем температуры до 38-40 градусов. Некоторые дети могут капризничать, но часто поведение абсолютно нормальное, даже при сильном жаре. У 10% детей на фоне лихорадки могут возникать фебрильные судороги.
- Резкое (чаще всего) снижение температуры через 3 дня и появление мелкой сыпи по телу на следующий день после исчезновения жара. Высыпания имеют вид мелких розовых пятен, иногда чуть приподнятых над поверхностью. Появляются они сначала на туловище, а затем распространяются на другие части тела. Через 1-3 дня сыпь угасает, а у многих детей она почти незаметна и существует несколько часов.
Розеола – очень специфическое заболевание, но оно часто остается неузнанным педиатрами. Так как в возрасте 1 года активно режутся зубы, то лихорадку приписывают этому состоянию. Нужно помнить, что от прорезывания зубов никогда не бывает температуры выше 38 градусов. При таком жаре всегда есть другая причина!
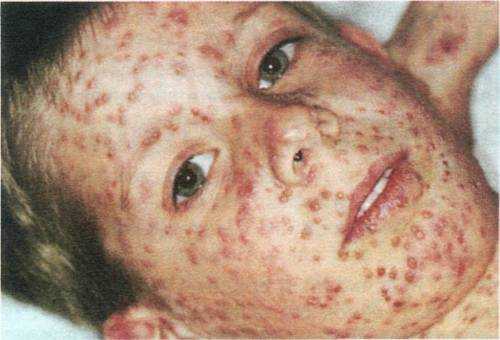
Ветряная оспа (ветрянка) – первичное инфицирование вирусом varicella zoster, сходным по строению с вирусом простого герпеса. Большинство детей заражаются им до 15-летнего возраста. Передача болезни происходит по воздуху или контактно (в отделяемом из сыпи присутствует вирус). Симптомы:
Скрытый, инкубационный период ветрянки длится от 10 до 21 дня, чаще две недели.
- Период недомогания возникает за 24-48 часов до появления сыпи (см. можно ли купаться при ветрянке и как снять зуд при ветрянке). Дети жалуются на головную боль, иногда – на несильную боль в животе. Температура повышается умеренно (см. первые признаки ветрянки).
- Сыпь появляется на голове, лице, туловище (рис 1).
Изначально это красное пятно, которое превращается в папулу, а затем в везикулу – пузырек с прозрачной жидкостью, обычно однокамерный. Через сутки жидкость мутнеет, в центре пузырька образуется вдавление. Пузырек покрывается коркой. Характерной для ветрянки чертой считают одновременное существование элементов сыпи на разных этапах развития: пятна, папулы, везикулы, корочки. При новых подсыпаниях возможно повышение температуры. После исчезновения сыпи могут оставаться пятна, проходящие через неделю. В связи с зудом дети стремятся расчесать высыпания – если они заносят инфекцию, то могут остаться выраженные рубцы.
Вирус ветряной оспы у большинства переболевших детей переходит в латентную форму, прочно укрепляясь в нервных клетках. Впоследствии может возникнуть вторая волна болезни в виде опоясывающего лишая (рис 2.), когда пузырьки образуются по ходу нервного ствола, чаще на пояснице.
Осложнения болезни возникают редко, в основном у ослабленных детей с первичным иммунодефицитом и СПИДом. При врожденной ветрянке есть вероятность инвалидизации и смерти новорожденного. В 2015 году в России вакцина от ветряной оспы должна быть включена в национальный календарь прививок.
Менингококк – бактерия, которая в норме встречается в носоглотке у 5-10% людей, не вызывая серьезных проблем. Но при определенных условиях этот микроб может вызывать опасные для жизни состояния, особенно у детей младшего возраста. Передается менингококк воздушным путем, поселяясь в полости носа. При вирусных инфекциях или снижении качества жизни носительство может перейти в активное заболевание. При выявлении в крови или спинномозговой жидкости менингококков необходимо срочное лечение антибиотиками в условиях палаты интенсивной терапии. 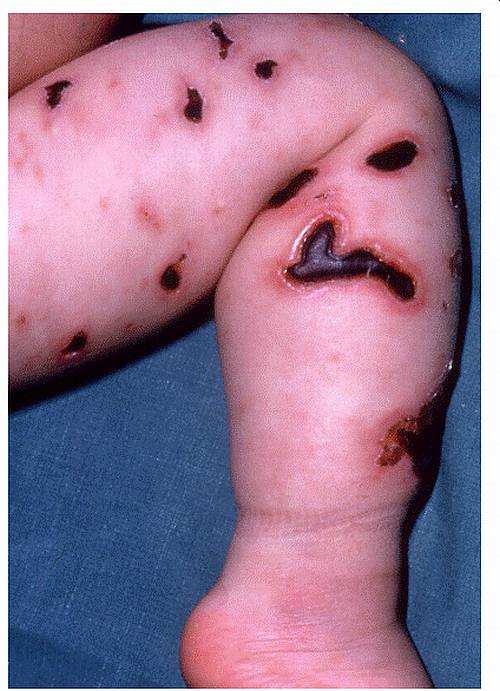
После попадания в кровь бактерия способна вызвать:
- сепсис (заражение крови)
- менингит
- сочетание этих состояний
Сепсис — болезнь начинается с повышения температуры до 41 градуса, неукротимой рвоты. В течение первых суток на фоне бледно-серой кожи появляется характерная петехиальная сыпь (мелкие синячки, разрастающиеся и приобретающие звездчатую форму).
Высыпания располагаются на конечностях, туловище, могут возвышаться над кожей, часто изъязвляются и образуют рубцы. Одновременно могут появиться гнойные очаги в органах (сердце, перикарде, плевральной полости). У маленьких детей сепсис часто протекает молниеносно с развитием шока и смертью.
Менингит – более частое проявление инфекции. Больные жалуются на светобоязнь, головную боль, нарушения сознания, напряжение затылочных мышц. При изолированном менингите характерной сыпи не бывает.
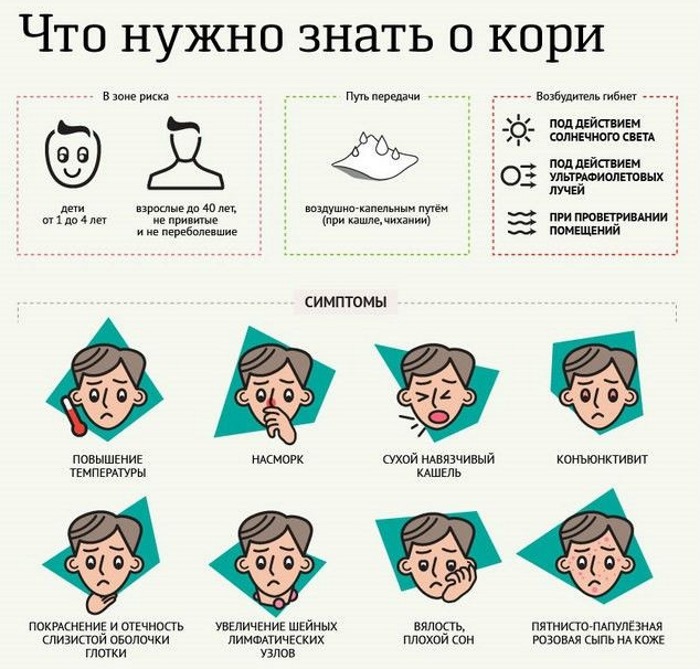
Корь – распространенное ранее вирусное заболевание, которое теперь встречается в виде коротких вспышек в отдельных регионах. В последние годы вирус снова поднял голову из-за массовой антипрививочной агитации. Большинство людей обладает высокой восприимчивостью к вирусу кори, поэтому если в детском коллективе заболел один ребенок, то 90% остальных непривитых детей рискуют заразиться.
Заболевание протекает в три этапа:
- Инкубационный (скрытый), который длится 10-12 дней. Уже к 9 дню больной ребенок заразен.
- Продромальный (общее недомогание), длящийся 3-5 дней. Начинается остро, протекает с повышением температуры, сухим кашлем, насморком, покраснением глаз. На слизистой оболочке щек на 2 день появляются пятна Филатова-Коплика : беловато-серые точки с красным ободком, исчезающие в течение 12-18 часов.
- Период высыпаний. Параллельно с ростом температуры до 40 градусов появляются пятнисто-папулез ные точки за ушами и вдоль линии роста волос. За сутки сыпь покрывает лицо, спускается на верхнюю часть груди. Через 2-3 дня она достигает ступней, а на лице бледнеет. Такая этапность высыпаний (1 день – лицо, 2 день – туловище, 3 день – конечности) характерна именно для кори. Все это сопровождается слабым зудом, иногда на месте сыпи появляются маленькие синячки. После исчезновения пятен может остаться шелушение и коричневатый след, который проходит в течение 7-10 дней.
Осложнения (обычно возникают у невакцинированны х детей):
- средний отит
- пневмония
- энцефалит (воспаления мозга)
Диагноз обычно ставится по характерным симптомам, иногда берут кровь для определения иммуноглобулинов. Лечение непосредственно против вируса не разработано, поэтому нужно просто облегчить состояние ребенка жаропонижающими средствами. Существуют данные, что прием витамина А детьми, болеющими корью, значительно смягчает течение инфекции. Вакцинация детей позволяет снизить частоту заболевания и риск тяжелых осложнений. Нужно помнить, что на 6-10 день после введения вакцины могут появиться облегченные признаки болезни (невысокая температура, мелкая сыпь на теле ребенка), которые проходят быстро и не представляют опасности для здоровья.
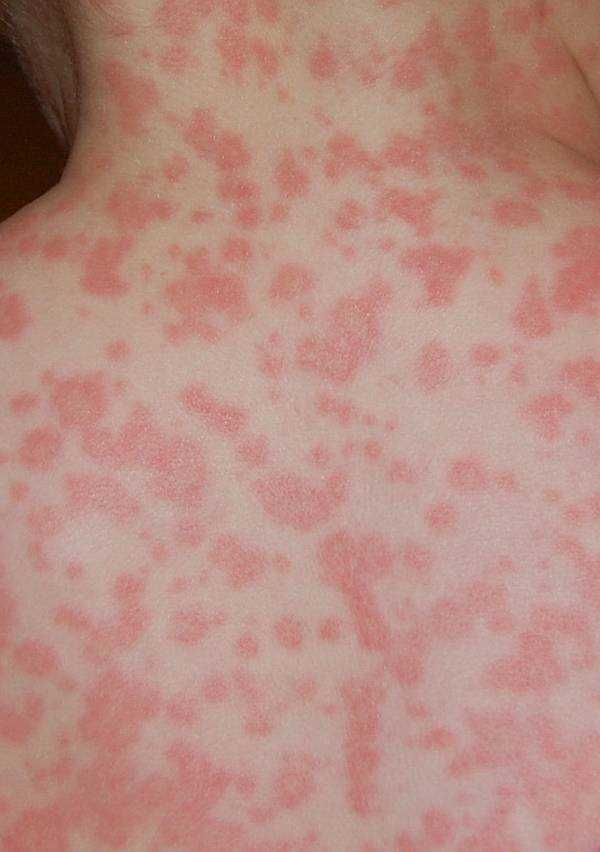
Острая вирусная инфекция, которой болеют преимущественно 5-15 лет. Симптомы краснухи:
- Скрытый период – от 2 до 3 недель. На этом этапе нет никаких проявлений, но ребенок может быть уже заразен.
- Продромальный период. Есть легкое недомогание, невысокий подъем температуры, очень часто этот этап проходит незамеченным. Заметно увеличиваются затылочные и заднешейные лимфатические узлы.
- Период высыпаний. Бледно-розовая сыпь появляется на лице, быстро распространяется вниз и так же быстро исчезает, обычно через 3 дня. Может сопровождаться легким зудом. Шелушения обычно не остается.
Часто краснуха протекает вообще без сыпи, поэтому ее сложно отличить от других инфекций. Вирус опасен преимущественно для будущих мам. При заражении до 11 недели беременности большая часть детей имеют врожденные пороки развития. После 16 недели риск аномалий невелик, но есть вероятность врожденной краснухи с поражением мозга, кожи, глаз, снижением слуха — тугоухостью. Поэтому всем женщинам при планировании беременности нужно узнать уровень антител к краснухе, чтобы при их отсутствии провести вакцинацию.
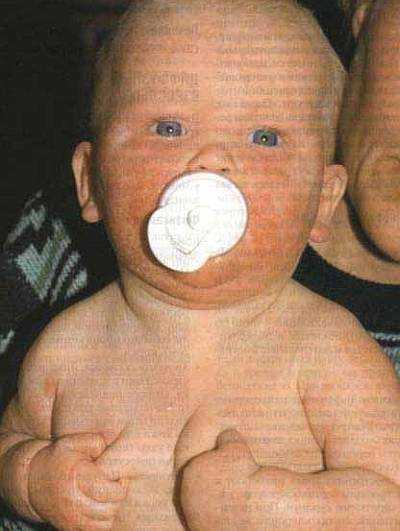
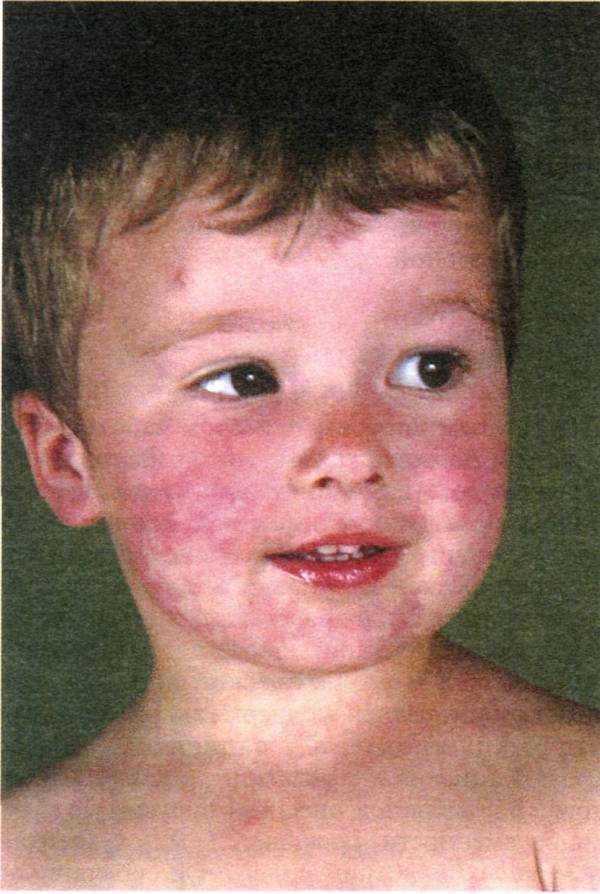
Скарлатина – болезнь, вызываемая стрептококками группы А. Это значит, что источником инфекции служат не только больные или носители скарлатины, но и люди с любой патологией, вызванной этими бактериями (ангиной, например). Скарлатина передается воздушно-капельн ым путем. Симптомы:
- Скрытый период составляет 2-7 дней.
- Продромальный период начинается с подъема температуры, острой боли в горле, недомогания.
- Ужа на 1-2 сутки болезни появляется сыпь, не затрагивающая носогубный треугольник. Вид у ребенка, больного скарлатиной, характерный: блестящие глаза, пылающие щеки, бледный носогубный треугольник. На теле высыпания интенсивнее в складках. Через 3-7 дней все высыпания исчезают, оставляя за собой шелушение. Еще одной особенностью болезни является «малиновый» язык – яркий, с выраженными сосочками.
Вирус Эпштейна-Барра, вызывающий инфекционный мононуклеоз у детей, относится к обширной группе герпес-вирусов. Болезнь чаще поражает детей и молодых людей, часто течет без сыпи и других характерных симптомов. Степень заразности больных мононуклеозом невысокая, поэтому вспышек в детских коллективах не встречается. Симптомы:
- Главный признак болезни – увеличение лимфатических узлов, особенно заднешейных, одновременно увеличивается печень и селезенка.
- С 3 дня болезни возможно появление тонзиллита с белым налетом на миндалинах, подъем температуры.
- На 5-6 день нечасто возникает сыпь, различная по форме и размеру, бесследно исчезающая. Если больному мононуклеозом назначали ампициллин, то вероятность появления сыпи возрастает.
- В анализе крови появится характерный признак: атипичные мононуклеары, кроме того можно выявить антитела к вирус Эпштейна-Барра.
Сыпь на теле у ребенка. Фото с пояснениями: в виде прыщиков, мелкая, чешется, красная, без температуры, зуд, аллергическая. Что это может быть
Сыпь на теле у ребенка может свидетельствовать о разных неполадках со здоровьем. Фотографии с пояснениями помогут разобраться, какому заболеванию характерно то или иное высыпание, и что делать. Окончательный диагноз поставит только педиатр или дерматолог.
Высыпания на теле ребенка бывают разными по зоне расположения, характеру, обширности и сопутствующим симптомам: от мелких красных точек, до гнойничковых образований. Места локализации сыпи могут быть по всему телу или на определенном участке.
Такая сыпь может появиться внезапно и за короткий промежуток времени. Сыпь бывает ровной (не выступает над уровнем кожи), ее выдает только цвет. Может быть и с выступами, как гусиная кожа.
Для определения болезни нужно обратить внимание на следующие особенности:
- цвет сыпи;
- площадь высыпания;
- характер сыпи (бугристый или ровный);
- имеется ли зуд;
- наличие повышения температуры (всего организма или только очагов сыпи).
Высыпания на теле характерны: при аллергии, потнице. Может это след от крапивы. Проблемы с сосудами (нарушение сворачивания крови). Или у ребенка инфекционное заболевание.
Появление сыпи чаще носит аллергический характер. Обычно высыпание сопровождается зудом. Если ребенок маленький, то о появившемся дискомфорте, он даст знать своим плачем.
Это может быть потница. Если ребенку нет 6-ти месяцев, то высыпания появляются на спине и ягодицах. Малышу становится легче после купания в травяных ванночках.
Сыпь может быть симптомом: краснухи, токсической эритемы, чесотки. Или это начальная стадия ветряной оспы. Когда имеются проблемы с сосудами и свертываемостью, на теле могут появиться красные пятна. При их появлении нужно учесть: не ел ли ребенок новый продукт, не было ли смены порошка, марки подгузников. Может до этого была температура или рвота.
По сопутствующим симптомам можно определить болезнь. Педиатр устанавливает окончательный диагноз. Даже если это просто аллергия, необходима консультация. Нужно выяснить вид аллергии (пищевая или контактная). Болезнь опасна тем, что неизвестно, как организм ведет себя изнутри.
Пятна могут быть симптомом адаптации и перестройки организма. Они проходят самостоятельно. При отсутствии дополнительных симптомов. Аллергия проявляется, чаще всего, высыпанием на лице (щеки, подбородок). Эти места страдают и при потнице. Повышенное слюноотделение вызывает раздражение кожи.
Появление температуры или распространение пятен по всему телу свидетельствует об инфекционном заболевании. Нельзя начинать лечение без осмотра и консультации с педиатром.
Появление сыпи говорит о заболеваниях: аллергия, дерматит, инфекционные болезни. Или это укусы от мелких насекомых. Немалую роль играет, где появилось высыпание. Пятна в складках рук и ног встречается при потничке. С пятен на ладонях (обычно) начинается чесотка.
Если руки или ноги покрыты сыпью полностью, и она чешется, возможно, это аллергическая реакция. Неправильная работа органов ЖКТ может выражаться красной мелкой сыпью на конечностях. Пятна на стопах характерны при грибке.
Красные пятна чаще всего признак потницы и аллергии. Нужно следить за состоянием ребенка. При ухудшении самочувствия вызывать педиатра. На шее большое количество складок и если их не обрабатывать должным образом, то потница быстро даст о себе знать. Сыпь на голове может быть аллергической реакцией на содержимое подушки или от стирального порошка.
На шее нередко проявление аллергической реакции на лекарственные средства. Высыпания могут говорить о начале таких болезней: краснуха или скарлатина. Со временем пятна начинают распространяться на все тело.
Сыпь на теле у ребенка (фото с пояснениями, как могут выглядеть высыпания). Ореолы могут говорить о болезни кожи (лишай, экзема, дерматит), быть аллергической реакцией, диатезом. Могут это быть болезни инфекционного характера: корь, краснуха, скарлатина.
Пятна могут быть разных диаметров и цвета. Если у ребенка кожа темная, пятна будут более темного цвета. Встречаются и белые пятна. Общая их черта, нет неровностей, только изменение цвета кожи на определенном участке. Сами пятна бывают болезненными на ощупь, и иметь повышенную температуру, в отличие от других участков тела. А могут не причинять дискомфорта.
Цвет кожи может меняться при надавливании на пятно, но ненадолго.
Внимание следует уделить пятнам, которые вызывают дискомфорт, не проходят долгое время. При общем повышении температуры тела необходим визит к педиатру.
Появление сыпи на теле чаще обусловлено работой бактерий. Начаться высыпание может с небольшой ранки. Возбудителем может быть герпес, сифилис. Или это инфекционное заболевание, например, ветрянка (при неправильной обработке сыпи).
Высыпания причиняют вред и приносят ребенку боль. Если сыпь не носит заразного характера (это следствие неправильной обработки раны), может появиться температура. Необходимо медикаментозное лечение, его назначит педиатр или дерматолог.
Сыпь может быть симптомом аллергической реакции. Или говорить о плохом усвоении лактозы (в этом случае у малыша имеются проблемы со стулом). Или это симптом неправильной работы сальных желез. Если высыпания носят регулярный характер. Нужно выяснить природу появления сыпи. Так организм может сигнализировать о неправильной работе органов пищеварения.
Водянистая сыпь может сигнализировать о таких заболеваниях:
- герпес;
- импетиго;
- ангулит (стрептококковый);
- начальная стадия ветрянки;
- аллергическая реакция на укусы насекомых;
- наличие контагиозного моллюска;
- наличие грибка;
- контакт с ядовитыми веществами.
Появление на коже водянистых пузырьков, напоминающих капельки воды, может быть и последствием ожога от солнечных лучей. Прокалывать пузырьки и начинать самостоятельно лечение противопоказано.
Гнойнички на теле появляются не сразу. Вначале появляется обычная мелкая красная сыпь. Со временем появляются нагноения. Такой вид высыпаний характерен при стафилококке, фурункулезе. Могут это быть и прыщи (акне). Сыпь сопровождается повышением температуры (до высоких отметок), зудом. При неправильном лечении могут остаться шрамы от гнойничков.
Сыпь на теле у ребенка бывает и после прививки. Ниже представлены фото с пояснениями от прививок: корь-краснуха-паротит (КПК) и АКДС. Эти две прививки более часто дают такое осложнение. После КПК могут появиться на теле пятна красного цвета. Это может быть из-за аллергической реакции. Или это ответ организма на введенный препарат.
Медикаментозное лечение не нужно. В течение суток сыпь отступает.
После АКДС сыпь может быть в виде крапивницы. При 1-ой прививке побочным действием является высокая температура. Она может спровоцировать мелкую красную сыпь по всему телу. Если после прививки появляется сыпь, то проходит она не позднее, чем на 3-тий день. Когда высыпания продолжаются, нужно вызывать педиатра. Это уже сигнализирует о начале заболевания, не связанного с прививкой.
При аллергии высыпания на коже бывают от мелкой сыпи, до язв. Сопровождаются сильным зудом. Когда аллергическая реакция в тяжелой форме, возможно повышение температуры.
При появлении аллергической сыпи у ребенка, в первую очередь выявляется, на что организм так отреагировал (пища, контакт с животными, одеждой). Можно это сделать самостоятельно. Методом исключения. Но нередко необходима помощь аллерголога.
Инфекционные заболевания опасны не только высыпаниями на коже. Большая их опасность в осложнениях. Ниже рассмотрено, какие инфекционные болезни сопровождаются сыпью.
Начинается с высыпаний в ротовой полости, которое постепенно переходит на лицо, а потом на все тело малыша. Болезнь протекает при высокой температуре. На 3-ий день после заражения появляется сыпь (розовые пятна). Поначалу она схожа с крапивницей. Но нет отека тканей.
Сопровождаются высыпания сильным зудом. Пятна могут сливаться и занимают еще большую площадь. При лечении сыпь проходит на 7-ой день. Пятна начинают бледнеть и шелушиться. При подозрении, что у ребенка корь, необходимо сразу вызывать неотложную помощь.
На коже появляются мелкие красные пятна. Особая их концентрация в сгибах рук и ног. К выздоровлению пятна начинают шелушиться. Сильного зуда сыпь не вызывает. В основном при шелушении. Вместе с высыпаниями у ребенка сильно болит горло, и увеличиваются миндалины.
Температура держится высокая и тяжело поддается снижению. При подозрении у ребенка скарлатины, вызвать педиатра.
Сыпь на теле у ребенка (фото с пояснениями представлены ниже) появляется на разных участках тела. Наибольшая локализация пятен на лице, спине, руках и ягодицах. Пятна вначале появляются на голове, потом по всему телу.
Маленькие пятна розового цвета появляются вследствие действия вируса. Он повреждает небольшие кровеносные сосуды. Сыпь не доставляет чувство дискомфорта, не шелушится, зуд встречается в редких случаях.
Дополнительные симптомы: увеличения лимфоузлов, температура, насморк. Высыпания проходят через 2-3 дня. Лечение происходит жаропонижающими и антигистаминными средствами.
При ветряной оспе, на разных стадиях болезни, высыпания бывают разного вида:
| Стадия заболевания | Вид сыпи | На какие сутки проявляется | Зуд |
| Начало болезни | Нет | 1-2 | нет |
| Начало высыпаний | Мелкие красные пятна | 3-7 | Не сильный |
| Изменение сыпи | Появление водянистых пузырьков на пятнах, со временем жидкость мутнеет | 4-9 | Есть |
| Конец болезни | Пузырьки лопаются, образуется корочка | 5-10 | Сильный зуд |
На какие сутки появляется сыпь и когда начинает меняться, взяты средние показания. Сколько времени протекает болезнь, зависит от индивидуальности организма. Сыпь при ветряной оспе начинается под волосами на голове, а потом покрывает абсолютно все тело, даже область гениталий.
При образовании корочек на высыпаниях, их нельзя расчесывать. Хотя зуд в это время нестерпимый.
Рекомендуется использовать специальные успокаивающие мази. При высокой температуре назначаются жаропонижающие средства. При обнаружении ветряной оспы педиатра вызывают на дом. Ребенок перестает быть заразным, когда лопнет последний пузырек.
Начинается болезнь, как обычная простуда. На 4-ые сутки появляются маленькие красные пятна на щеках. Потом сыпь появляется на шее, плечах, руках и ногах. Постепенно очаг пятен разрастается (сыпь начинает напоминать кружевной узор). Высыпание длится около 7-ми дней.
Лечение происходит в домашних условиях, после консультации с педиатром и дерматологом. Если ребенок мал, его наблюдают в стационаре. Для выздоровления используются противовирусные препараты. Антибиотики запрещены. При выздоровлении вырабатывается иммунитет на всю жизнь.
Это заболевание может протекать с высыпаниями. Обычно, это побочный эффект от антибиотиков. Появляется на 3-5-тые сутки после заболевания, и через 3 дня проходит. Сыпь может быть, как в виде пятен, так и папулами. Угрозы для здоровья не представляют. Когда сыпь в виде папул, возможно небольшое шелушение.
Мононуклеозом можно заразиться воздушно-капельным путем. Проявляется заболевание высокой температурой, плохим аппетитом и болью в горле (сыпь может быть и в ротовой полости). Заболевание длится до 2-х недель, период восстановления занимает несколько месяцев. Лечение назначает педиатр, в зависимости от протекания болезни.
Сыпь в виде размытых пятен (напоминают кляксы). Цвет — красный с фиолетовым оттенком. Поражаются в начале ягодицы потом ноги и туловище.
Пятна вначале имеют мягкую форму. Далее образуется корочка, которая со временем отходит, и остаются язвы. Самостоятельно их лечить не стоит.
Заболевание очень опасно. При первых признаках проявления вызывать скорую помощь. Иначе возможен летальный исход. Сопутствует заболеванию высокая температура, рвота, спутанное сознание.
Заболевание характерно гнойными высыпаниями. Возбудителями являются стафилококки и стрептококки. Очищение кожи от сыпи происходит самостоятельно на 10-ые сутки, в зависимости от вида болезни (от возбудителя). Зуд может быть в легкой форме, так и очень сильным.
Не допускать попадания влаги на сыпь. Подсушивать высыпания. Принимаются препараты от аллергии, и соблюдается диета. При запущенности назначаются антибиотики.
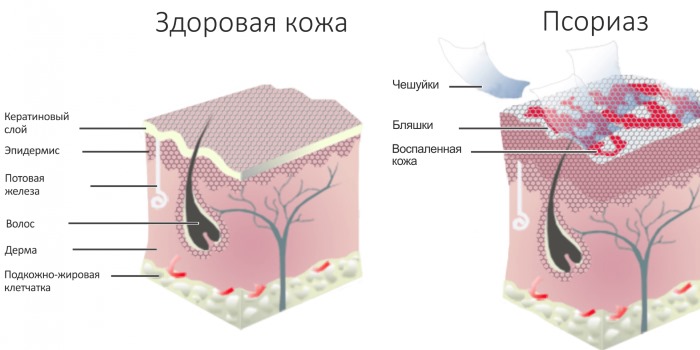
На теле появляются бляшки (красные бугорки с шелушащейся поверхностью). На начальной стадии их немного. Но если болезнь запустить, бляшки разрастаются, и несколько штук может объединиться в единое пятно.
Поражать сыпь может все тело. Зуд при высыпании проявляется не у всех. Температура редко повышается. Опасность заболевания в том, что при шелушении или когда бляшки отпадают, в ранки может попасть инфекция, которая может усугубить ситуацию. Рекомендуется сразу обратиться к дерматологу. Лечение идет комплексное и долгое. Полностью излечиться от болезни сложно.
Сыпь на теле у ребенка (фото с пояснениями высыпаний возле губ) чаще локализуется вокруг ротовой полости. Редко на других частях тела. Появляются пузырьки с прозрачной жидкостью. Со временем они созревают (жидкость становится мутной) и лопаются, образуется корочка. Она отходит самостоятельно, следов не остается.
Сами пузырьки болезненны на ощупь. При высыпаниях температура тела не повышается. Для лечения назначаются противовирусные средства.
Высыпания будут зависеть от возбудителя заболевания. На теле появляются небольшие красные пятна, которые не вызывают зуда и не болят. Со временем пятна разрастаются. Сопровождается болезнь высокой температурой, боязнью света и сильной слабостью. При появлении характерной сыпи, нужно обратиться в больницу. Смерть может наступить и через 3 часа.
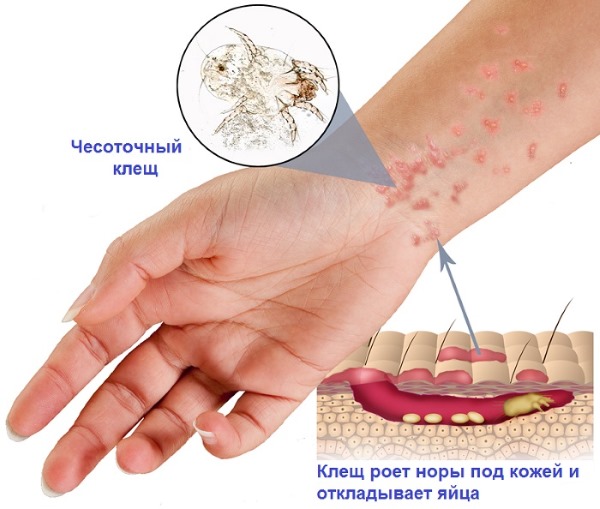
Сыпь может быть следствием работы паразитов снаружи (чесоточный клещ, лишай), а также при грибковых заболеваниях. Сопровождается сильным зудом. Температура тела не повышается. Высыпания могут быть на всех участках тела.
Обычно они выглядят, как небольшие красные или розовые пузырьки. Необходимо обратиться к дерматологу. Зуд и сыпь пройдут полностью, после избавления от инфекции.
Высыпания бывают любого вида: просто мелкие пятна, крапивница, акне и до тяжелых форм. Все зависит от иммунитета и насколько организм заселен паразитами. Высыпания протекают без температуры и локализуются на всех частях тела. Прыщи могут быть и яйцами возбудителей (часто паразиты откладывают свое потомство под кожу и образуются своеобразные бугорки).
Высыпания могут быть и из-за токсинов, результат жизнедеятельности глистов. Когда организм ослаблен паразитами появляются прыщи.
Для избавления от сыпи, нужно избавиться от глистных инвазий. Для детей важно правильно рассчитать дозировку лекарств. Необходима консультация педиатра. Обычно доза рассчитывается от веса малыша.
Высыпания характерны для новорожденных. Обычно это небольшие неровности или мелкие пятна. Цвет может быть телесного или красного. Высыпания бывают на лице, голове и шее. Сыпь не представляет опасности и не вызывает дискомфорта. Особого лечения не требуется. Рекомендуется делать травяные и воздушные ванночки.
Сыпь на теле у новорожденного ребенка не редкость. Фото с пояснениями помогут разобраться в заболеваниях.
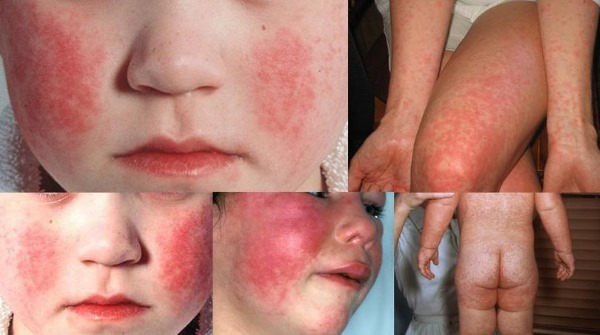
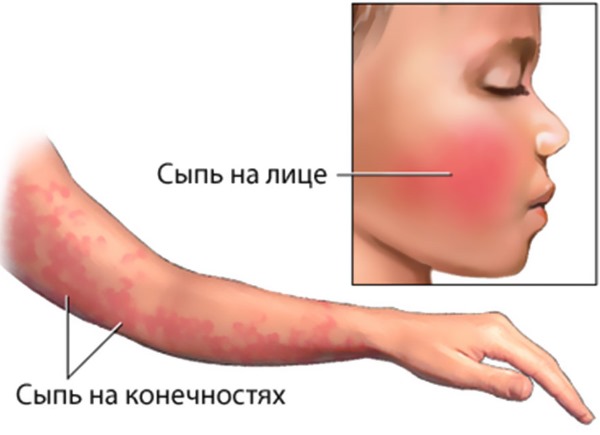
Сыпь вызвана аллергической реакцией организма. Проявляется в виде больших красных пятен. Область покраснения повышенной температуры. Сыпь появляется сразу, после взаимодействия с аллергеном.
Вызвать токсическую эритему могут: пища, детская косметика, химические средства. Пятна обычно локализуются на щеках, ягодицах и животе малыша. Через небольшой промежуток времени на пятнах появляются пузырьки, которые, когда лопаются, подвергают кожу заражению инфекцией.
Токсическую эритему лучше лечить под присмотром педиатра/дерматолога. Обычно достаточно антигистаминных препаратов. Серьезной опасности заболевание для ребенка не представляет.
Небольшие красные прыщики с гнойным верхом. Обычно высыпания бывают на лице, шее, ушах. Это гормональная перестройка детского организма. Лечение проводить не нужно (нельзя прыщи выдавливать). Следить, чтобы они не намокали. Болезнь не заразна и не несет опасности и дискомфорта малышу. Когда гормональный фон придет в норму, сыпь пройдет.
Сыпь проявляется маленькими красными пятнами или водянистыми пузырьками. Они сильно чешутся, нередко бывает и чувство жжения. Причиной их появления служит перегрев ребенка (когда малыш сильно укутан в одежду) или редкие гигиенические процедуры.

Места локализации высыпаний: шея, лицо, голова. При потничке особого лечения нет. Если сыпь вызывает сильный зуд, можно дать антигистаминные препараты. Проводить водные процедуры с применением трав. Ребенку обеспечить обильное питье. Оставлять голышом.
Сыпь на теле у ребенка (фото с пояснениями и описанием болезней) при атопическом дерматите, крапивнице и экземе. Как отличить болезни и когда стоит обратиться к дерматологу.
Высыпания идут аллергического характера. Чаще локализуются на лице и шее, но могут быть и на других частях тела. Сыпь при атопическом дерматите состоит из мелких красных пятен, которые сливаются в одно большое пятно.
Высыпания сильно чешутся и шелушатся. Кожа становится более грубой. Нередко, на местах расчеса, выступает влага. Когда влага подсыхает, образуется корочка. Сыпь начинает чесаться сильнее.
При обнаружении дерматита у малыша необходимо проконсультироваться с педиатром о лечении. Иногда достаточно антигистаминных препаратов и успокаивающих мазей. А также необходимо выяснить, что послужило поводом к высыпанию, чтобы не было повтора болезни.
Сыпь в виде волдырей (ярко-красного или розового цвета). Сопровождается сильным зудом и отечностью сыпи. При расчесывании волдыри могут объединиться. При обычном течении болезни температура отсутствует.
Если болезнь запущена или аллерген был сильным, возможно повышение температуры тела. Отек внутренних органов малыша. В этом случае нужно вызывать скорую помощь. Для лечения рекомендованы антигистаминные средства. Для снятия зуда и отеков необходимы травяные ванночки. Соблюдение диеты.
Сопровождается характерными высыпаниями (шершавые и грубые пятна). Окрас может быть разный. При расчесывании сыпи выделяется влага. После выздоровления кожа долго восстанавливает свой вид.
Температура не всегда сопровождает заболевание. Опасность экземы в том, что она может протекать в тяжелых формах и нередко переходит в хроническое заболевание. Лечение назначает дерматолог и педиатр. При болезни нередко выписывается успокоительное лекарство.
При появлении какой сыпи необходимо сразу обратиться за помощью к специалисту:
- Если сыпь протекает с сопровождением температуры.
- Когда высыпания долго не проходят и доставляют дискомфорт малышу.
- Имеются дополнительные симптомы: рвота, лихорадка, сильные головные боли и так далее.
- Симптомы указывают на опасное заболевание, такое как менингит (можно определить по своеобразным высыпаниям на коже).
Сыпь на теле у ребенка (фото с пояснениями помогут определиться с причинами возникновения) чаще всего проявляется при аллергии, заболеваниях кожи или попадании инфекции. Не стоит паниковать при появлении сыпи. Определять самостоятельно природу появления нежелательно.
Автор статьи: Котлячкова Светлана Александровна
Оформление статьи: Лозинский Олег
Что говорить сыпь на теле у ребенка:
Высыпания на здоровой коже у малыша довольно часто являются следствием наличия в детском организме какой-то патологии. Сыпь по всему телу может появиться у малыша и без высокой температуры тела. В этой статье рассказывается о том, в каких ситуациях возникает такая ситуация и как помочь малышу.
Вызвать появление на коже различных высыпаний могут самые различные причинные факторы. Выраженность проявления клинических симптомов бывает разной. Малыши грудного возраста могут переносить заболевание несколько тяжелее, чем детки постарше. Также в большинстве случаев высыпания на их коже становятся генерализованными, то есть покрывают практически все туловище.
Врачи выделяют несколько клинических вариантов высыпаний, которые появляются на коже у малышей даже при отсутствии высокой температуры. Так, у новорожденных деток сыпь на кожных покровах может иметь вполне физиологический характер.
Такие высыпания проявляются у ребенка в связи с несовершенной работой эндокринной системы и периодическим повышением уровня гормонов. Это состояние является полностью временным и исчезает по мере роста ребенка.
Иммунологические причины приводят к тому, что на коже у малыша начинают проявляться различные высыпания. К ним относятся:
- раздражающие химические вещества;
- провоцирующие аллергены различного происхождения;
- воздействие внешних факторов (высокая температура окружающего воздуха, низкая влажность, интенсивное воздействие ультрафиолетовых лучей и другие);
- механическое давление или трение.
Эти причины приводят к активизации иммунных клеток, которые в норме располагаются в слоях кожи и необходимы для защиты детского организма от различных инфекций. Активированные клеточки начинают бороться с аллергенами, что проявляется у малыша развитием иммунного воспаления. Это состояние может протекать как с высокой, так и с пониженной температурой тела.
Иммунная сыпь в большинстве случаев сопровождается выраженным зудом. Эта особенность обусловлена активизацией особых иммунных клеток, которые выбрасывают огромное количество биологически активных веществ, оказывающих раздражающее действие на кожу. Такое состояние и приводит к тому, что ребенок начинает сильно расчесывать поврежденные кожные покровы.
К появлению на чистой коже малыша различной сыпи также способствуют множественные бактериальные или вирусные заболевания. Они, как правило, достаточно легко передаются от больного ребенка к здоровому. Дети, посещающие детский сад или школу, по статистике, заболевают такими инфекционными патологиями в несколько раз чаще.
Инфекции довольно часто протекают с повышением температуры тела. Однако, это встречается не всегда. У некоторых малышей температура тела может быть небольшой или даже оставаться в пределах нормальных значений.
Многие вирусные и бактериальные инфекции также вызывают появление у ребенка и других неблагоприятных симптомов, а не только возникновение на коже патологических высыпаний:
- Заболевший малыш может испытывать болезненность в животе, общую слабость, головную боль и быструю утомляемость.
- У малышей раннего возраста часто развиваются различные нарушения стула, которые проявляются как стойкими запорами, так и поносом.
- У заболевшего малыша существенно снижается аппетит. Груднички даже могут отказываться от грудных кормлений или плохо прикладываются к материнской груди.
- Поведение болеющего ребенка также изменяется. Такой малыш становится более замкнутым и нервозным. Он старается избегать любых активных игр.
- Сон ребенка также существенно нарушается. Малыш, как правило, испытывает сильную дневную сонливость, а в ночное время многократно просыпается.
- Течение данного состояния может быть существенно затруднено появлением у ребенка кожного зуда.
Кожные высыпания, появляющиеся у ребенка на фоне нормальной температуры тела, могут проявляться по-разному.
Аллергическая сыпь обычно красная, мелкая. Диаметр таких кожных высыпаний в большинстве случаев не превышает 5-6 мм. Такие красные пятнышки довольно часто сливаются друг с другом, образуя элементы с краями неровной или причудливой формы.
Кожа при аллергической сыпи обычно сильно чешется. Патологические высыпания могут проявиться практически на всех участках тела. При контактном дерматите сыпные элементы проявляются только в местах непосредственного воздействия аллергена.
Обычно они выглядят как множественные ярко-красные пятнышки, которые сильно зудят и вызывают у ребенка сильный дискомфорт.
Некоторые формы бактериальных инфекций проявляются появлением на коже не только красной сыпи, но и возникновением множественных пузырьков. Внутри таких образований находится кровянистая жидкость.
Наружная стенка данных кожных пузырьков достаточно тонкая и может легко травмироваться при касании к ней. Это приводит к тому, что вся жидкость истекает наружу.
Пик инфекционных заболеваний у малышей обычно приходится на возраст 2-5 лет. В это время работа иммунной системы еще недостаточно сформирована, что приводит к тому, что ребенок легко может заразиться любой инфекцией.
Появление ярко-красных пятнышек за ушами может свидетельствовать о том, что у малыша появилась потница. Это состояние чаще всего развивается у детишек грудного возраста и связано с чрезмерным укутыванием малышей. Ношение слишком теплой шерстяной шапочки может спровоцировать появление у малыша симптомов потницы на шее и в области лица.
Появление гнойников на кожных покровах спины довольно часто является проявлением нарушенного баланса гормонов. К развитию данного патологического состояния, как правило, приводит повышенный уровень тестостерона.
Гнойничковые высыпания обычно появляются на спине, плечах, лице, а также на верхней половине туловища. Развивается данное состояние чаще в подростковом возрасте.
Возникновение на коже высыпаний — это обязательный повод для родителей показать ребенка врачу. Для первого обращения вполне достаточно проконсультироваться с педиатром. Этот врач проведет необходимый клинический осмотр и установит предположительный диагноз.
Если проведение дифференциальной диагностики достаточно сложное и требует специальных знаний о кожных заболеваниях, то тогда педиатр направит малыша на консультацию к детскому дерматологу.
Для установления верного диагноза всем малышам проводится целый комплекс различных исследований.
Общий анализ крови позволяет выявить даже скрытые признаки различных инфекционных патологий, а также дает представление врачам о степени выраженности функциональных нарушений. Даже в отсутствии высокой температуры тела у ребенка могут быть повышены лейкоциты и СОЭ. Эти лабораторные изменения достаточно ярко свидетельствуют о том, что в детском организме развиваются определенные патологии.
В некоторых случаях выявить возбудителя заболевания можно только с помощью проведения специальных бактериологических исследований.
К таким методам относится и выполнение соскоба. Биологическим материалом для проведения данного теста являются верхние слои кожи. Забирает их на исследование медицинская сестра в лаборатории, а в некоторых случаях и только детский дерматолог. Готовность материала обычно через 3-5 суток с момента забора материала.
Для выявления и дифференцировки различных форм аллергических заболеваний применяются различные аллергологические пробы. Они позволяют установить наличие у ребенка индивидуальной повышенной чувствительности к каким-то видам аллергенов. Проводит данный тест только иммунолог.
Такое исследование дает врачам достаточно полную картину о том, к каким аллергенам у ребенка существует сильная чувствительность.
После установления диагноза врачи назначают заболевшему малышу комплексную терапию. Она может включать в себя самые различные комбинации лекарственных препаратов. Основная цель такого лечения — очистить кожные покровы от высыпаний и укрепить местный иммунитет.
Подбор лекарственных средств проводится с учетом основной причины болезни, которая вызвала появление у ребенка таких неблагоприятных кожных проявлений. Для устранения аллергической сыпи используются препараты, содержащие в своем составе антигистаминные компоненты. Такие средства не только справляются с высыпаниями, но и способствуют уменьшению кожного зуда.
Для достижения результата обычно требуется не менее 7-10 дней приема данных препаратов. Первый положительный эффект, как правило, бывает заметен уже на 2-3 сутки с начала использования лекарств.
Антигистаминные лекарства могут выпускаться в различных формах выпуска. При легком течении патологического состояния достаточно использования специальных мазей или кремов. Такие средства отлично распределяются по коже, быстро впитываются и хорошо проникают во все кожные слои. К данным лекарствам относятся: «Гистан Н», «Фенистил гель» и многие другие. Применять такие препараты следует с учетом инструкции на упаковке.
При системном распространении кожных элементов только местного лечения оказывается недостаточно. В этом случае врачи рекомендуют использовать таблетированные формы лекарственных средств. К таким препаратам относятся: «Супрастин», «Лоратадин», «Зиртек» и многие другие. Они назначаются 1-2 раза в сутки, преимущественно в первую половину дня.
Если красная сыпь на коже у ребенка появилась в результате перегревания ребенка, то родителям обязательно следует пересмотреть одежду, которую они используют для малыша. Не стоит чрезмерно укутывать ребенка. Для совершения прогулок на улице следует отдать предпочтение довольно теплой, но одновременно «дышащей» одежде.
Для малышей, особенно первых лет жизни, лучше выбирать кофточки или штанишки, сделанные из натуральных материалов.
Красные высыпания, проявляющиеся у малышей на различных участках тела, могут также быть спровоцированы различными косметическими продуктами, которые используются для проведения ежедневных гигиенических процедур.
Особое внимание мамочкам следует обратить на лосьоны и кремы для тела. Довольно часто их состав включает различные химические отдушки и красители, которые и вызывают появление на нежной коже ребенка различных аллергических высыпаний.
Малышам, имеющим склонность к развитию кожных форм аллергии, следует выбирать косметические средства, не содержащие в своем составе никаких агрессивных компонентов.
Лучше ограничить в применении все продукты, имеющие сильный запах. Отдавать предпочтение следует детской косметике, которая одобрена для применения у новорожденных малышей и имеет все необходимые сертификаты качества и безопасности.
Такое же внимание следует уделить и подбору средств бытовой химии, используемых для стирки детского белья. Недобросовестные производители для усиления моющие и отстирывающих свойств добавляют в такие средства довольно агрессивные поверхностно активные вещества. Попадая на кожу, эти химические вещества способны спровоцировать появление у малыша яркой красной сыпи.
Выбирать детские моющие средства следует также довольно тщательно, обязательно следя за тем, как реагирует кожа ребенка на контакт с одеждой, постиранной в них.
В лечении бактериальных инфекций важную роль играет применение антибиотиков. Они могут назначаться от 3 до 10 дней. Более длительный прием возможен только если ребенок имеет довольно тяжелое течение заболевания.
Подбор необходимого антибиотика, его курсовую дозировку и длительность лечения определяет лечащий врач. Для устранения неблагоприятных симптомов в настоящее время преимущественно используются препараты, имеющие довольно больший спектр оказываемых действий.
Если у малыша имеется склонность к появлению на коже любых высыпаний, то врачи рекомендуют использовать специальные кремы, обладающие противовоспалительным действием. Такие препараты не только снимают воспаление, но и оказывают достаточно хорошее увлажняющее действие на кожу.
Использование «Бепантена» может уменьшить различные раздражения на кожных покровах у малышей. Применять данное средство следует после проведения гигиенических процедур.
В некоторых клинических ситуациях врачи рекомендуют уменьшить длительность купания малыша. Деткам, страдающим атопическим дерматитом, не следует проводить длительные ванночки. Это лишь может привести к избыточному пересушиванию кожных покровов, что будет способствовать дополнительной травматизации кожи и массивному распространению на ней высыпаний.
После купания малыша не следует сильно вытирать кожные покровы полотенцем, достаточно лишь немного промокнуть с них лишнюю влагу.
Правильный рацион питания — важная основа сохранения здоровья кожи. Для малышей первых месяцев жизни природа придумала уникальное питание — материнское молоко. В этом биологическом продукте содержатся все необходимые витамины и микроэлементы, а также пищевые нутриенты, способные предотвратить многие кожные патологии у малышей.
Дети более старшего возраста должны получать достаточное количество качественного белка. Это необходимо для полноценной работы их иммунной системы.
Промышленно изготовленные сладости и шоколад следует максимально сократить в детском меню. Частое включение таких «вкусняшек» в рацион лишь способствует появлению на коже различных высыпаний, в том числе и аллергического происхождения.
Все о высыпаниях у детей расскажет доктор Комаровский в следующем видео.
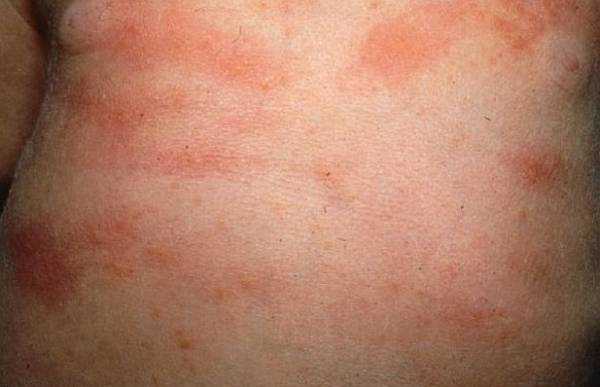
 Скрытый, инкубационный период ветрянки длится от 10 до 21 дня, чаще две недели.
Скрытый, инкубационный период ветрянки длится от 10 до 21 дня, чаще две недели.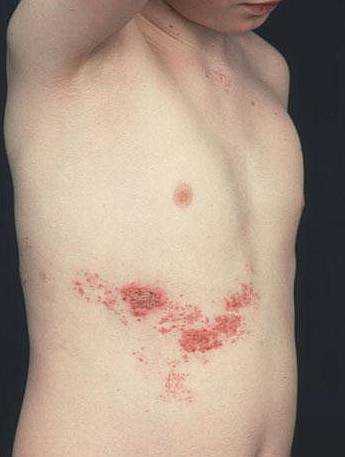 Изначально это красное пятно, которое превращается в папулу, а затем в везикулу – пузырек с прозрачной жидкостью, обычно однокамерный. Через сутки жидкость мутнеет, в центре пузырька образуется вдавление. Пузырек покрывается коркой. Характерной для ветрянки чертой считают одновременное существование элементов сыпи на разных этапах развития: пятна, папулы, везикулы, корочки. При новых подсыпаниях возможно повышение температуры. После исчезновения сыпи могут оставаться пятна, проходящие через неделю. В связи с зудом дети стремятся расчесать высыпания – если они заносят инфекцию, то могут остаться выраженные рубцы.
Изначально это красное пятно, которое превращается в папулу, а затем в везикулу – пузырек с прозрачной жидкостью, обычно однокамерный. Через сутки жидкость мутнеет, в центре пузырька образуется вдавление. Пузырек покрывается коркой. Характерной для ветрянки чертой считают одновременное существование элементов сыпи на разных этапах развития: пятна, папулы, везикулы, корочки. При новых подсыпаниях возможно повышение температуры. После исчезновения сыпи могут оставаться пятна, проходящие через неделю. В связи с зудом дети стремятся расчесать высыпания – если они заносят инфекцию, то могут остаться выраженные рубцы.