Кашлевой синдром является естественным состоянием, которое может проявиться в результате аллергии или при наличии простудной или респираторной болезни. При этом дополнительно у человека может наблюдаться повышение температуры, которое сопровождается повышенным отделением пота. Особенно часто наблюдается потливость по ночам, дополнительно может беспокоить сухой кашель и чуткий сон. Но для того чтобы помочь больному, следует знать, какие причины могут вызвать эти состояния и какие методы лечения смогут быстро их устранить.
Ребенок и взрослый при выраженном покашливании может ощущать сильную потливость, которая дополнительно сопровождается проявлениями слабости. Зачастую симптомы кашля проявляются при респираторном заболевании, во время которого часто повышается температура тела. После того как тело начинает нагреваться, у человека нарастает жар, который и провоцирует сильное выделение пота. Также ребенок или взрослый могут ощущать недомогание, часто появляется кашель. Выделение пота становится очень сильным во время жара. Характерно то, что потливость становится намного сильнее при достижении верхнего уровня температуры, а также в момент ее снижения.
Стоит учитывать, что во время перепадов температуры проявляются выраженные признаки насморка и покашливания. Сильное выделение пота вместе с признаками кашля считается вторичным этапом острой респираторной вирусной болезни.
Повышенное выделение пота может быть главным фактором, который указывает на наличие инфекционного заболевания.
Сильный пот при кашле может проявиться из-за разных факторов, которые необходимо внимательно изучить. Знание этих причин поможет наиболее точно поставить диагноз и быстро устранить болезнь.
Пот и кашлевой синдром часто вызывают следующие факторы:
- Болезни верхних дыхательных путей. При этих состояниях часто возникает жар, симптомы потливости.
- Острая респираторно-вирусная болезнь. Ребенок или взрослый чувствуют повышение температуры, может беспокоить сухой кашель, при ухудшении состояния возникает выраженный жар и чрезмерное отделение пота.
- Наличие туберкулеза. При этой патологии у человека отделение пота проявляется в ночное время, при этом оно не связано с жаром и с характером течения болезни.
- Пневмония. Во время этого заболевания возникает сильное выделение пота, человек может встать ночью буквально в сырой одежде.
- Сильнейшая аллергия может вызывать пот, который практически стекает по всему телу.
- Посторонние инородные частицы, которые проникают в область органов дыхания при сильных физических нагрузках. Во время этого состояния отмечается учащение дыхания, пыль, которая находится на стенках слизистого слоя органов дыхания, вызывает сильное раздражение. В итоге больной страдает от покашливания и потеет.
В зависимости от причины и вида болезни, при кашле и отделении пота беспокоят следующие дополнительные признаки:
- могут отмечаться боли в области грудной клетки;
- симптомы бессилия, слабость;
- головные боли;
- резкое похудение;
- возникновение покраснений на поверхности кожи;
- повышение отделения пота в ночное время;
- проявление признаков першения в горле;
- симптомы заложенности носа;
- может возникать ломота в суставах.
Часто больные могут отмечать появление одышки, которая возникает после кашлевого синдрома. Отмечается недостаток воздуха на момент вдоха, что может свидетельствовать о наличии бронхита в хронической или обструктивной форме. Признаки одышки могут проявляться при спазме, отечности тканей, скоплении мокроты.
Иногда во время кашля может выделяться кровь. Возникновение прожилок может указывать на опасное кровотечение либо травмирование артериол.
Иногда чрезмерная потливость и покашливание могут возникать при появлении некоторых воспалительных заболеваний органов дыхания.
Спровоцировать потоотделение во время кашля могут следующие болезни:
- пневмония;
- симптомы бронхита;
- реакции аллергического характера;
- острое респираторное вирусное заболевание;
- парагрипп;
- проявления туберкулеза.
Во время пневмонии появление сильного кашлевого синдрома может указывать на наличие воспаления в органах дыхания, расположенных выше. Помимо этого симптома, могут проявиться и другие неприятные признаки – головные боли, повышенное отделение пота, состояние озноба и признаки лихорадки. Дополнительно возникают болевые ощущения, которые наблюдаются в области, где присутствует воспаление. Неприятные чувства могут усиливаться при появлении кашлевого синдрома.
Если у больного возникает сильная одышка, он потеет, имеет место приступообразный кашлевой синдром с мокротой или без нее, то в этих случаях стоит больному сразу же посетить врача и провести полное обследование.
При наличии вирусов у больного возникает воспаление в верхних дыхательных путях, а именно – носа, глотки, полости рта. В итоге появляются выраженные проявления кашля, которые вызывают большое количество проблем, выражающихся в возникновении першения в области горла, охриплости, повышенной сухости в ротовой полости.
Кашель при наличии аллергии достаточно сложно отличить от простудного кашлевого синдрома. Во время него появляются болевые ощущения в горле, повышение отделения пота, заложенность носовых пазух, может наблюдаться субфебрильная температура. Для того чтобы устранить все эти неприятные симптомы, стоит выявить аллерген и исключить его.
Учитывая, что часто кашель и усиленное отделение пота возникают во время туберкулеза, важно выявить эту патологию. Обязательно нужно пройти полное обследование, сделать флюорографию легких. Делать это необходимо, когда еще нет явных симптомов. Как только возникают признаки этого заболевания, при этом у пациента может отмечать повышенная утомляемость, сухой кашель, чрезмерная потливость и резкое снижение массы тела, следует немедленно показаться врачу.
Иногда симптомы могут возникать при наличии не воспалительных патологий, к которым можно отнести следующие:
- Наличие глистных инвазий. Во время этих патологических процессов возникает задержка личинок в тканях легких, что провоцирует появление признаков кашля и сильного отделения пота. Дополнительно ребенок может ощущать повышенную слабость, недомогание.
- Прием лекарственных средств. Иногда во время применения некоторых препаратов может возникать кашлевой синдром, выделения пота. Все эти симптомы полностью исчезают после прекращения применения препаратов.
- Наличие в легких инородного тела, к примеру, пыли. В результате этого человек может сильно кашлять, у него может отмечаться сильное выделение пота.
- Профессиональный кашлевой синдром. Кашель и выделение пота часто возникают у людей, работа которых связана с токсическими веществами.
Выясним, как помочь человеку при ночной повышенной потливости и кашле. Лучше для начала пройти обследование и выяснить основную причину, которая вызывает эти неприятные симптомы. Не стоит просто устранять признаки, важно вылечить основное заболевание. Даже если вы полностью уберете все неприятные ощущения, инфекция все равно останется в организме и будет развиваться дальше.
Обязательно проводится обследование. После диагностики врачи смогут поставить правильный диагноз и назначат прием необходимых лекарственных средств. Часто назначается комплексное лечение с включением противокашлевых медикаментов.
Для того чтобы облегчить состояние больного дома, стоит выполнять следующие рекомендации:
- В первое время требуется соблюдать постельный режим. Ослабленный организм не должен тратить силы на поддержание физической активности.
- Повышенное употребление жидкости. Это требуется для того, чтобы из организма быстро вышли все токсичные вещества. Больному можно давать питьевую воду, морсы, травяные отвары, компоты, кисель.
- Кушать больной должен только по желанию. Если он не хочет есть, не стоит его заставлять.
- Обязательно помещение, в котором находится больной, нужно регулярно проветривать.
Но в любом случае обязательно необходимо пройти обследование. Выраженный кашель, отделение пота являются явными признаками того, что в организме имеется патологический процесс, который нельзя запускать. Лучше сразу обратиться к врачу для проведения диагностики, на основе которой будет оказано адекватное лечение.
О причинах повышенной потливости можно узнать из видео:
источник
это вирус по тамбову сейчас такой ходит, мы с сыном вместе болели, у меня до сих пор нос не проходит.противовирусные рекомендую
Девушка позвала к телефону врача и я с ней уже говорила. Ничего плохого мне не ответили, я извинилась, что так вот, но он тогда совсем маленький был и дело было ночью. Вдруг что-то опасное для жизни.
Померяйте температуру.может у него 36,6 и после высокой температуры он теперь вам кажется холодным.У моего такое бывает после жаропонижающих лекарств.
Температуру измерьте и звоните в неотложку за консультацией или за вызовом! Нахрена сюда писать??
Температура падает, вспотел, следите за темп.
то есть у вас насморк… кашель… и вы не думали начать лечение.
слабость у него раз весь вспотел.
Так мы лечимся, просто хотела спросить, что ребенок холодный какой-то и пот на лбу.
значит вспотел — упадок сил.
Я наоборот радуюсь, когда потеет во время болезни — значит гадость выходит… и температура падает.
Так то мы почти всегда потеем, а вот когда болеет и температура — то весь сухой… меня напрягает… как потеть начинает — значит выздоравливать начинает
ну так у вас температура 35,9… вот и кажется вам на фоне вашей собственной температуры, что холодный.
если смущает что-то позвоните в скорую. Но я думаю это ни к чему… можно укутать потеплее, или чаю горячего дать (только будет ли в 1,4)
У нас падала температура до 34,5 (рано жаропонижающее дала), вот тогда я испугалась — холодный, мокрый и весь в бреду — меня не узнавал… взгляд бегающий… очень страшно было… Отогревали
Следствием серьезных патологий верхних дыхательных путей являются кашель и повышенная потливость. Симптомы требуют немедленного обследования у врача, иначе больной подвержен риску развития осложнений или хронических болезней. Определить причину симптомов можно после диагностики организма и консультации у специалиста. Врачи не рекомендуют заниматься самолечением, т. к. это может вызвать ухудшение состояния пациента.
Повышенное потоотделение и покашливание у детей и взрослых — причина для беспокойства. Эти симптомы могут указывать на наличие серьезных заболеваний дыхательной или сердечно-сосудистой систем. Кроме того, кашель нередко свидетельствует о вирусных заболеваниях. Среди основных недугов, которые сопровождаются кашлем и повышенным потоотделением, врачи выделяют грипп, туберкулез, пневмонию или коклюш.
Острая респираторно вирусная инфекция — сборное название патологий дыхательной системы, вызванных вирусами. Такие болезни передаются через воздух и обозначаются характерными симптомами: повышенная температура, слабость, головная боль и насморк. Грипп — инфекционное заболевание, протекающее острее, чем ОРВИ. Врачи выделяют различия между этими заболеваниями, подробнее о которых в таблице:
| Категория препарата | Характеристика |
| Противовоспалительные нестероидного происхождения | |
| Отхаркивающие препараты | |
| Муколитики | |
| Препараты для купирования рефлекса на генерализованном уровне | |
| Бронхорасширяющие средства | |
| Препараты для угнетения кашлевого рефлекса на периферическом уровне | |
| Антигистаминные лекарственные средства |
Прием всех препаратов производится только по назначению врача. Все описанные лекарства имеют массу побочных эффектов и отличаются значительной опасностью. Не стоит рисковать жизнью и здоровьем маленького пациента.
Ниже мы рассмотрим основные типы кашля у ребенка без температуры и чем их лечить.
Так протекает целый ряд заболеваний.
Наиболее очевидное из возможных — это т.н. аденоиды. Суть патологического процесса заключается в разрастании глоточной миндалины. Пациент перестает дышать носом и начинает дышать ртом. Дыхательные пути пересыхают, начинается кашель. Весь процесс сопровождается насморком.

В первом случае наблюдается сильный малопродуктивный мокрый кашель, боли в горле, осиплость ли исчезновение голоса. Трахеит характеризуются приступообразным кашлем, забивающего характера с выходом большого количества вязкой мокроты. Отмечаются красное горло, повышение температуры тела.
Лечение — назначение муколитиков, отхаркивающих препаратов, антибиотиков, противовоспалительных. В данном случае подавлять рефлекс нельзя. Это чревато усугублением состояния.
Речь может идти как об аллергическом проявлении, так и об остром респираторном заболевании с атипичным течением. В первом случае показан прием антигистаминных препаратов. Во втором — наблюдается сильный кашель с развитием насморка и боли в горле.
Соответственно, назначаются препараты отхаркивающего действия при продуктивной форме, при сухой форме — показан прием препаратов для угнетения рефлекса на центральном и периферическом уровнях.
Формируется в результате воздействия на организм аллергенов. Формируется комплекс антиген-антитело, выходит большое количество гистамина, повреждающего клетки. Аллергический рефлекс зачастую идет рука об руку с аллергическим же насморком.
Купируется подобное состояние бронхолитиками и антигистаминными препаратами.
Наиболее часто подобное проявление свидетельствует в пользу аллергии (бронхоспазма) или трахеита. Кашель ночью с приступами удушья или одышки, хрипами, свистами в легких часто встречается при бронхиальной астме. Дабы остановить приступ необходимо применить бронхолитик.
При трахеите рекомендуется проведение ингаляции с солью или содой, также с горячим паром (см. ниже).
Длительный кашель наблюдается при острых респираторных заболеваниях затяжного, хронического характера:
Также рефлекс длительного характера отмечают при аллергическом характере поражения.
Требуется проведение комплексного лечения с применением антибиотиков, противовоспалительных, отхаркивающих и муколитиков (при влажной форме), угнетающих препаратов при сухой форме. Аллергия купируется антигистаминными лекарственными средствами и бронхолитиками.
Отмечается в результате течения бронхита и иные острых респираторных заболеваний, вплоть до пневмонии. Болезненное проявление характеризуется длительным слабым, почти вялым течением. Кашель непродуктивный, отличается временным, приступообразным характером.
Лечение симптоматическое. Проводится терапия основного заболевания противовоспалительными, жаропонижающими, антибиотиками. Симптом купируют угнетающими средствами.
Ларингит — наиболее мучительное заболевание. Для него типично развитие лающего кашля постоянного характера. Сухой лающий кашель — это визитная карточка ларингита. Может протекать как с насморком, так и без температуры и соплей.

Лечится посредством приема угнетающих кашлевой центр препаратов и лекарств для снижения чувствительности периферических рецепторов.
При острой асфиксии требуется оказание первой помощи. Необходимо обхватить ребенка сзади, наклонить его вперед. Одну руку зафиксировать за спиной, другую — сжать в кулак и поместить в надчревной области. Ритмично и резко сжать грудную клетку и область диафрагмы неоднократно. Это поможет.
Если инородное тело находится в дыхательных путях длительное время, формируется воспаление. Итогом становится затяжной мучительный кашель с повышением температуры тела. В обязательном порядке проводится рентгенография и бронхоскопия (с диагностическими и лечебными целями).
Показан прием безопасных лекарственных средств, проведение безопасных ингаляций (см. ниже). Назначаются:
Для успокоения нервной системы рекомендуется прием Глицина.
Допустим прием все тех же препаратов плюс Коделака и Синекода. Дополнительно часто назначаются антибиотики.
Ограничений по приему препаратов школьниками и подростками от 6-12 лет нет. Можно принимать все указанные выше препараты. Конкретные наименования подбираются только врачом. Дополнительно показано проведение ингаляций (методов народного лечения).
В зависимости от типа кашля, необходимо принимать препараты от сухой либо влажной его формы соответственно.
Потому предпочтение отдается наиболее безопасным методикам.

Натриевую соль растворить в кипятке, размешать. Дышать паром в течение 3-5 минут.
Ингаляции с солью
- Чайную ложку соды.
- Чайную ложку соли.
- Стакан кипящей воды.
Смешать ингредиенты. Дышать на протяжении 5-7 минут.
Ингаляции с ромашкой
Помогают увлажнить слизистую и снять воспаление. Облегчают рефлекс и способствуют разжижению мокроты. Взять:
- Чайную ложку измельченных цветков ромашки.
- Стакан кипящей воды.
Дышать над емкостью на протяжении 5-7 минут.
Указанные народные средства универсальны и помогают справиться с кашлем любого типа (с сухим и влажным). Однако при аллергической форме они бесполезны. Данная форма рефлекса требует медикаментозного лечения.
В любом случае. Как только начинается кашель, ребенка следует проконсультировать у педиатра. Далее врач решит, у кого нужно получить консультацию и чем лечить молодого пациента.
Доктор Комаровский указывает на то, что кашель — лишь проявление. Нужно лечить не его, а основное заболевание. Кроме того, не всегда рефлекс носит негативный характер. Часто он имеет положительное значение, поскольку помогает вывести болезнетворные организмы из тела человека.
Врач рекомендует не спешить пользоваться лекарствами. В первую очередь стоит увлажнить воздух, устранить пыль и как можно чаще проветривать помещение и проводить влажную уборку.
Согласно мнению родителей, при комплексном подходе с применением указанных выше препаратов (муколитиков, отхаркивающих и др.) эффект достигается быстро. Однако важна селективность лечения. Прежде чем начинать прием препаратов, следует разобраться с источником кашля. Так эффект будет максимальным. В противном случае велик риск назначить неправильное лечение и лишь усугубить состояние.
Кашель — нормальное явление. Но порой он может стать весьма дискомфортным и даже опасным. Это сигнал о неполадках в организме. Требуется проведение тщательной диагностики и назначение комплексного лечения. Эту задачу должен решать врач. О самолечении речи не идет, это опасно и бесполезно.
Кашель без температуры у детей имеет инфекционную и неинфекционную природу. Родителям необходимо знать причину его появления, чтобы вылечить малыша. Кашель может являться симптомом опасных заболеваний, поэтому малышка необходимо показать врачу.
Частая причина его появления – острые респираторные инфекции, сопровождающиеся насморком, головной болью, слабостью. Кашель может являться спутником опасных заболеваний и инфекций дыхательных путей: бронхитов, фаригнитов, трахеитов. Ребенок в этом случае кашляет с обильным выделением мокроты.
К другим причинам появления кашля у малышей относятся:
- Острые лор-инфекции. Причина кашля заключается в попадании слизи из носа на заднюю стенку глотки. Приступы случаются в вечернее и ночное время.
- Туберкулез. В начале заболевания кашель может отсутствовать вовсе. На более поздних стадиях становится продуктивным с обильным выделением мокроты, длится месяц и более.
- Аллергическая реакция в сочетании с инфекцией. Наиболее опасное проявление – бронхиальная астма.
- Последствия коклюша. У малыша наблюдается приступообразный кашель в ночное время. В процессе приступа его может начать рвать.
- Глисты. Покашливание проявляется в моменты активности гельминтов. Температура тела у ребенка не повышается.
- Контакт с химическими веществами. Летучие вещества попадают в носоглотку, оказывают раздражающее действие, вызывают частые приступы кашель.
- Наличие инородного тела в носоглотке или дыхательных путях. Кашель является реакцией на раздражение.
- Низкая влажность. Комнату, где находится ребенок, следует проветривать как можно чаще. Сухой воздух приводит к тому, что у малыша пересыхают слизитые. Кашель в этом случае является рефлекторным.
- Болезни желудочно-кишечного тракта. Ребенок кашляет по причине попадания остатков пищи в дыхательные пути.
- Задымленность, загазованность помещения.
? Редкой причиной появления кашля является патология среднего уха (наличие воспалительного процесса) и серные пробки. В данной ситуации кашель имеет психогенную природу.

Сильный надсадный сухой кашель у ребенка без температуры может быть предвестником серьезных заболеваний: атрофического фарингита, туберкулезного бронхоаденита, ранних стадий туберкулеза, эхинококкоза легких.
?Атрофический фарингит, если его не вылечить вовремя, распространяется в гортань.?
У ребенка пропадает голос, либо становится хриплым. Выраженный воспалительный процесс приводит к отеку голосовых связок, затруднению дыхания, стенозу гортани. Кашель может быть проявлением туберкулезной инфекции. Чтобы ее исключить, следует сделать флюорографию.
Победить кашель у малыша можно при помощи лекарственных средств, физиопроцедур, компрессов, ингаляций. Важным звеном в процессе выздоровления является соблюдение режима и следование рекомендациям врача.
Молодые родители озабочены вопросом: если долго не проходит кашель у ребенка (без температуры), чем лечить и как помочь малышу. Лечение от кашля должно сопровождаться частым обильным питьем. Рекомендуется давать малышу чай, компот, морс с высоким содержанием витаминов. Доктор Комаровский рекомендует: победить кашель у ребенка можно с помощью отваров из листьев крапивы, подорожника, чабреца. Важно, чтобы растения не вызывали аллергию.
- Питье может быть щелочным: молоко с содой или минеральная вода. В молоко можно добавить сливочное масло либо мед.
- Частое полоскание горла содовым раствором способствует устранению микробов, снижению воспаления. В раствор можно добавить несколько капель йода.
- Изделия из шерсти создают эффект прогревания, уменьшая количество приступов. Народный метод вдыхания пара над картошкой – отличное средство, помогающее отхождению мокроты.
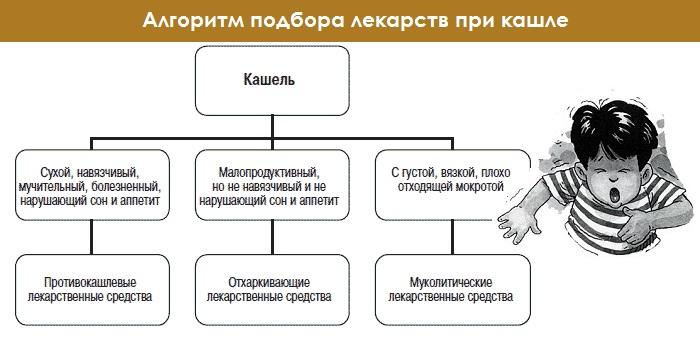
Лечение медикаментами актуально, когда у ребенка появляются проблемы со сном, рвота, одышка, отмечается выраженная слабость. Противокашлевые средства назначаются, если кашель сухой, навязчивый, мучительный, болезненный, нарушающий сон и аппетит. Отхаркивающие препараты рекомендуются при малопродуктивном, ненавязчивом кашле, при котором ребенок чувствует себя хорошо. Сон и аппетит не нарушены. Муколитические средства эффективны, если кашель сопровождается густой, вязкой мокротой или есть проблемы с ее отхождением.
?Детей в возрасте до 2 лет не рекомендуется лечить лекарственными препаратами. Для них подходят сиропы, микстуры на растительной основе, например, «Гербион».?

Главное отличие мокрого кашля от сухого в том, что в первом случае в процессе откашливания у ребенка выделяется мокрота. Особенно много ее в ночное время, когда ребенок спит. В утренние часы отмечается осиплость голоса. Цель лечения – стимулировать выход мокроты из легких. Мокрый кашель не всегда является показателем серьезных проблем со здоровьем. Ребенок может кашлять по 10-15 раз в день, особенно если вдыхает сорные частицы.
Обратиться к врачу следует, если состояние ребенка ухудшилось:
- приступ кашля затяжной или не прекращается;
- повысилась температура тела;
- более трех дней температура не падает ниже 38 градусов;
- кашель длится дольше 3 недель;
- в мокроте появилась слизь или кровь;
- снизился аппетит;
- малыш жалуется на боли в грудной клетке;
- при вдохе или выдохе слышны хрипы;
- появляется одышка, дыхание становится затрудненным;
- ребенка рвет.
Если у малыша в возрасте до года присутствует кашель, не следует паниковать. Мышцы желудка и пищевода в этот период развиты недостаточно, из-за чего кашель появляется рефлекторно. Другой причиной покашливания является прорезывание зубов. Кашель в этом случае носит временный характер.
Победить мокрый кашель у ребенка можно, если родители следуют нескольким правилам:
- обеспечивают постоянный уход и необходимые условия для болеющего малыша;
- соблюдают схему лечения, включающую прием микстур, сиропов, проведение ингаляций;
- применяют народные средства в виде пропаривания ног, компрессов, травяных сборов).
Медикаментозное лечение мокрого кашля у ребенка предполагает прием муколитических и отхаркивающих препаратов. Лекарства первой группы снижают вязкость мокроты. Препараты второй группы способствуют продвижению слизи по дыхательным путям.
Эффективные и популярные лекарства от кашля:
- эликсир «Коделак Бронхо с чабрецом»;
- сиропы «Амброксол», «Флюдитек»;
- препарат АЦЦ в таблетках или гранулах;
- сироп «Джосет» (подходит новорожденным);
- сироп «Доктор Мом» (показан детям от 3 лет).
☝Родителям следует помнить, что противокашлевые препараты не применяются для лечения мокрого кашля. Их назначение – подавить признаки и проявления сухого кашля.
Ингаляции применяются для лечения простудных заболеваний у детей и взрослых. Методика лечения сухого и мокрого кашля с помощью ингаляций разная, его эффективность и результативность проверена годами. В ходе процедуры орошаются слизистые верхних дыхательных путей. Ингалятор заправляется специальными лекарственными растворами.
Соблюдение правил проведения процедуры усиливает ее эффективность в несколько раз:
- Ингаляцию нельзя делать сразу после еды или на голодный желудок. Она проводится спустя час после приема пищи.
- Время проведения процедуры – 10 минут. Ингаляцию рекомендуется делать трижды в сутки.
- Чтобы польза от ингаляции была максимальной, следует несколько раз глубоко вдохнуть, задержать дыхание, затем выдохнуть.
Альтернативной лекарственных средств является минеральная вода.
Раствор для ингаляций продается в готовом виде. Его необходимо приготовить, следуя инструкции. Эффективные препараты, рекомендуемые для лечения кашля у детей:
В домашних условиях можно прибегнуть к паровой ингаляции. В кипящую воду следует добавить пару капель эфирного масла либо специальное лекарственное средство.
Ингаляции могут нанести вред детскому организму, если у малыша наблюдается индивидуальная непереносимость лекарственных компонентов раствора, при склонности к кровотечениям, сердечно-сосудистых патологиях, дыхательной недостаточности, температуре свыше 37,5° С.
Ингаляция показана детям старше 2 лет, когда они способны понимать и выполнять родительские указания.
Для ингаляций, применяемых в лечении сухого кашля, применяются следующие препараты:
При влажном кашле, для ингаляции используются отхаркивающие лекарства:
В раствор добавляют минеральную негазированную воду. Для снятия воспаления в легких и бронхах рекомендуется применять «Ротокан», «Прополис», «Эвкалипт», «Малавит», «Тонзилгон Н».
☝После каждой процедуры ингалятор тщательно моется. Растворы перед применением греются до комнатной температуры.

Победить кашель у ребенка в домашних условиях возможно, обратившись к методам народной медицины.
- Эффективными средствами являются компоты и чаи из трав ромашки, бузины, мать-и-мачехи, клюквы. Грудной сбор из корня солодки и алтея быстро и эффективно помогает избавиться от лающего кашля.
- Детям, не имеющим проблем с желудочно-кишечным трактом, следует давать средство на основе молока, меда и черной редьки. Сердцевина плода вырезается, в полость добавляется мед. Полученный нектар переливается в чистую посуду, туда же добавляется подогретое молоко. Средство принимается курсом до 10 дней по 1 ч.л. 3-4 раза в сутки.
- Для лечения сухого кашля у детей подходит медовая лепешка. Средство представляет собой компресс из меда с добавлением других ингредиентов: муки, горчицы, соли либо картофеля. Достаточно 5 процедур, чтобы кашель прошел. Наиболее простой рецепт – лепешка с мукой и медом. Для его приготовления необходимо смешать 2 ч.л. теплого меда с мукой. Должна получиться вязкая масса. Ее заворачивают в ткань и кладут на грудь малышу на подключичную область. Необходимо следить, чтобы компресс не касался сердечной зоны.
- Компресс из капусты с медом от кашля готовится быстро и просто. Свежие капустные листья целиком опускаются в горячую воду на пару минут. За это время они приобретают мягкость. На лист накладывается слой растопленного меда. Листья следует приложить на грудь ребенку. Если кашель выраженный, рекомендуется прикладывать по одному листу на спину и грудь, после чего сверху приложить полиэтиленовый пакет и обмотать спину теплым шарфом. Компресс должен оставаться целую ночь. Утром капустные листья снимаются, кожа в месте компресса протирается теплой водой. Если ребенок сильно кашляет, можно сделать компресс днем. Курс лечения длится от 3 до 7 дней. Мед может вызвать аллергию, поэтому следует отнестись к подобному виду лечения с осторожностью.
- Банан очень полезен и эффективен в лечении кашля у малышей. Активные компоненты, содержащиеся во фрукте, обладают противовоспалительным, антибактериальным, отхаркивающим действием. Лечение с помощью банана эффективно при сухом и мокром кашле, при аллергии, астме, бронхите. Лечебный эффект заметен через 10-15 минут после приема лекарства.Для приготовления полезного и вкусного средства от кашля необходим 1 банан и 1 десертная ложка меда. Фрукт растирается либо размягчается в блендере, в смесь добавляется мед, и весь этот состав подогревается на водяной бане 10-15 минут. Приготовленная смесь должна потемнеть. Приготовленное лекарство необходимо съесть в течение дня по 1 чайной ложке.
- Лук с медом – эффективный рецепт для лечения детского кашля. Большую луковицу следует нарезать, сверху добавить мед и ложку сахара. Смеси дать настояться в течение 2-3 часов, затем процедить. Сок следует давать малышу трижды в день по 1 чайной ложке.
- Отвар подорожника хорошо помогает при длительном кашле. Измельченные листья залить кипятком, оставить на час, процедить. Чай давать малышу по 1 ч.л. в течение дня.
? Компрессы эффективны от кашля, поскольку согревают бронхи, расширяют сосуды. ?
Такой метод лечения нельзя рассматривать как основной. Уместно применять компрессы в комплексе реабилитационных мероприятий, когда острый период заболевания миновал. Если кашель у ребенка до года, согревающий компресс противопоказан. Это же касается случаев, когда у малыша высокая температура либо простудное заболевание в острой фазе. Лечебный эффект от процедуры достигается за счет высвобождения антител, которые борются с заболеванием. Можно делать компрессы из любых продуктов, способных отдавать тепло. Самый простой способ – компресс на основе картофеля. Для его приготовления плоды сварить вместе с кожурой, растереть, положить в полиэтиленовый пакет, добавить оливковое или подсолнечное масло. Пакет завернуть в полотенце и положить на грудь заболевшему малышу.
Некоторые родители применяют тепловой компресс на спиртовой основе. Его запрещается использовать, если кожа поражена грибковой инфекцией, лишаем, либо на ней есть повреждения.
Кашель необходимо лечить на ранних этапах, поскольку есть риск, что инфекция попадет в трахею и бронхи. С этого момента начинается обильное образование вязкой мокроты. В норме она должна вместе с кашлем выходить наружу, но слизь оседает на слизистых и просветы бронхиального дерева постепенно сужаются. В результате кашель приобретает хроническую форму.
?Нарушение легочной вентиляции приводит к тому, что бактерии стремительно размножаются, приводя к легочному абсцессу.?
Кашель можно вылечить за 10 дней, если соблюдать рекомендации доктора: постоянно принимать лекарства, создать благоприятные условия микроклимата в помещении. Если у ребенка нет температуры, его можно купать и выводить на улицу.

 Эти инфекции склонны поселяться именно в лёгких. А вот глистные инвазии кишечника и протозойные заболевания желчевыводящих путей тоже могут вызывать симптомы лёгочных заболеваний. Как? Просто при попадании этих инфекций и паразитов в желудочно-кишечный тракт, организм сенсебилизируется, воспринимает их как аллергены.
Эти инфекции склонны поселяться именно в лёгких. А вот глистные инвазии кишечника и протозойные заболевания желчевыводящих путей тоже могут вызывать симптомы лёгочных заболеваний. Как? Просто при попадании этих инфекций и паразитов в желудочно-кишечный тракт, организм сенсебилизируется, воспринимает их как аллергены.