Болезнь Рейно — симптомы, причины, лечение витаминами, травами и добавками
Болезнь Рейно — что это такое?
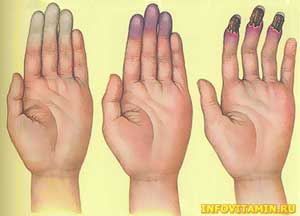
В 1862 г. французский врач Морис Рейно описал патологию артериол (микроскопических артерий), снабжающих кровью пальцы на руках и ногах, нос и уши. При ней понижение температуры вызывает спазм этих сосудов. В результате кровообращение названных частей тела резко ухудшается, наступает их кислородное голодание. В легких случаях они просто бледнеют до голубизны (цианоз), иногда с онемением или покалыванием; в тяжелых начинается отмирание (некроз) тканей. Как правило, болезнь Рейно просто доставляет дискомфорт и редко бывает связана с серьезными нарушениями кровообращения.
Симптомы и причины болезни Рейно
Точные причины этой болезни неизвестны, но некоторые специалисты связывают ее с повышенной нервной возбудимостью пораженных участков тела. Женщины страдают чаще мужчин.
Симптомы болезни Рейно
• Временное изменение цвета — белизна, а затем синевато-фиолетовый оттенок (цианоз) — затронутых болезнью мест при охлаждении или стрессе.
• Онемение, покалывание, падение температуры кожи.
• Прогрессирующее изменение структуры кожи.
• В далеко зашедших случаях изъязвление кожи (некроз).
Симптомы могут развиваться сами по себе или сопровождать другие патологии, включая мигрень, ревматоидный полиартрит, волчанку, атеросклероз и гипотиреоз (недостаточность щитовидной железы). Если речь идет о такой вторичной форме, говорят не о болезни, а о синдроме Рейно. Спазм артериол, длящийся обычно несколько минут, но иногда и часами, может начаться, когда берешь что-нибудь из холодильника, выходишь в морозный день без перчаток или даже оказываешься летом в комнате с работающим на полную мощность кондиционером. Иногда приступ провоцируется стрессом или приемом сосудосуживающих медикаментов, назначаемых, например, при заболеваниях сердца или при мигрени.
| Когда нужен врач |
|---|
| — Если кожа становится гладкой, блестящей, натянутой или покрывается язвочками.
— Если чувствительность или ловкость пальцев временами резко снижается. — Если частота появления симптомов или их тяжесть постепенно возрастает. |
Лечение болезни Рейно при помощи витаминов, трав и добавок
Польза витаминов, трав и добавок при болезни Рейно
Болезнь Рейно часто бывает хронической, так что лучше лечиться от нее непрерывно.
| Рекомендуемые витамины, травы и добавки при болезни Рейно | |
|---|---|
| Витамин Е | Доза: 250 мг/сут. Осторожно: посоветуйтесь с врачом, если вы принимаете антикоагулянты. |
| Магний | Доза: по 300 мг 2 раза в день. Указание: принимайте за едой; снизьте дозу, если начнется диарея. |
| Гинкго билоба | Доза: 40 мг экстракта 3 раза в день. Указание: выбирайте экстракт с содержанием не менее 24% флавоновых гликозидов. |
| Масло ослинника | Доза: 1-2 мягкие капсулы в день наружно. Указание: можно заменить капсулами с маслом бурачника. |
| Рыбий жир | Доза: 2 чайные ложки в день (2 г омега-3-жирных кислот). Осторожно: посоветуйтесь с врачом, если вы принимаете антикоагулянты. |
| Примечание: в первую очередь используйте препараты, выделенные красным шрифтом . Проверяйте, не получаете ли вы одни и те же вещества в составе разных добавок. Внимание! Если вы лечитесь медикаментами, принимайте любые добавки только с разрешения врача. |
|
Витамин Е улучшает артериальное кровообращение.
 Чтобы облегчить симптомы болезни Рейно, проткните мятую капсулу с маслом ослинника и вотрите ее содержимое в обескровленные пальцы. |
Магний приносит сердечно-сосудистой системе многогранную пользу, в частности расширяет артерии.
Гинкго билоба может применяться для расширения мелких кровеносных сосудов.
Одно исследование продемонстрировало, что симптоматику болезни Рейно облегчает втираемая в кончики пальцев гамма-линоленовая кислота (ГЛК), которой богато масло ослинника. Его можно использовать и в сочетании с другими натуральными средствами. Аналогичный эффект дает масло бурачника, которое тоже богато ГЛК, но дешевле масла ослинника.
| История болезни |
| Пока Анна Д. не узнала из одного журнала о пользе биологических добавок, приближение зимы неизменно внушало ей страх. Какие бы толстые перчатки она ни надевала, стоило ей в это время года выйти на улицу, как пальцы становились мертвенно-белыми.
Врач поставил диагноз: болезнь Рейно. Особого оптимизма по поводу будущего пациентки он не выразил. «Выписал какой-то рецепт, видимо, просто чтобы меня успокоить, — вспоминает Анна. — Тогда я решила попробовать гинкго. Он просто спас мне пальцы, особенно когда я стала ежедневно добавлять витамин Е». Хотя существенного облегчения пришлось ждать целый месяц, терпение Анны было в полной мере вознаграждено. Правда, в сильные холода без перчаток она еще не гуляет, но в пользу витаминов и добавок верит безоговорочно. |
Что еще делать при болезни Рейно
• Избегайте никотина и кофеина, которые сужают артерии.
• Снимайте стресс с помощью биологической обратной связи и других методов релаксации.
• Старайтесь не травмировать пораженные части тела.
• Зимой носите варежки (они защищают от холода лучше перчаток) и толстые носки. Берите продукты из холодильника (дома и в магазине) только в перчатках.
• Не пользуйтесь сосудосуживающими средствами; выясните у врача, не может ли спазм артериол провоцироваться каким-либо медикаментом, принимаемым вами по поводу другой патологии.
| Последние новости |
| Недавно показано, что у женщин с болезнью Рейно в крови понижены уровни витамина C (особенно у курящих) и селена. Однако пока неясно, приносят ли добавки этих веществ симптоматическое облегчение. |
Витамины
Описания, общие характеристики и применение витаминов.
Минеральные вещества
Описания, применение минеральных веществ.
Травы
Описания и применение лекарственных растений и трав.
Пищевые добавки
Описания и применение пищевых добавок.
Защита здоровья
Болезни — причины, симптомы, лечение и профилактика.
Разное
Статьи о витаминах, минералах, лекарственных травах и добавках.
Синдром Рейно в практике терапевта
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Синдром Рейно (СР) представляет собой эпизоды преходящей дигитальной ишемии вследствие вазоконстрикции дигитальных артерий, прекапиллярных артериол и кожных артерио–венозных шунтов под влиянием холодной температуры и эмоционального стресса.
Синдром впервые был описан Maurice Raynaud в 1862 г., как «локальная асфиксия конечностей» [1], а Thomas Lewis в дальнейшем ввел разделение его на первичную болезнь Рейно и вторичный феномен Рейно [2].
Эпидемиология
Распространенность СР, по результатам эпидемиологических исследований, в разных странах колеблется от 2,1 до 16,8%. Различия распространенности СР, полученные в отдельных работах, частично объясняются тем, что в разных исследованиях результаты получены с помощью почтовых или телефонных опросов, вопросников, распространяемых случайным образом среди населения, или включением в исследование только лиц, обратившихся за врачебной консультацией по поводу субъективных ощущений, сопровождающих СР. В Европе наибольшая частота отмечается в Великобритании и во Франции, а наименьшая – в Испании и Италии. Эти данные подтверждают известное положение о том, что в странах с относительно холодным климатом частота СР существенно выше, чем в странах с более теплым климатом [3]. Пик заболеваемости приходится на 2–3 декады жизни. Среди больных СР преобладают женщины и, по данным разных авторов, соотношение женщин и мужчин колеблется от 2:1 до 8:1 [4,5]. Возраст начала СР у женщин значительно меньше, чем у мужчин [6]. С возрастом отмечается тенденция к повышению доли мужчин среди лиц с СР. Так, в одном из исследований соотношение мужчины/женщины в возрасте до 50 лет составляло 1:5,2, а в более старшей возрастной группе – 1:1,1 [7].
Патогенез
Несмотря на то, что после первого описания прошло почти 150 лет, патофизиология синдрома Рейно остается не до конца ясной и, по–видимому, СР является мультифакториальным заболеванием. Считается, что причиной чрезмерно выраженного вазоспазма в ответ на провоцирующие стимулы является дефект центральных и локальных механизмов регуляции сосудистого тонуса. Среди этих факторов важными представляются сосудистые эндотелиальные, внутрисосудистые и нейрональные нарушения. При вторичном СР существенным фактором также являются структурные изменения сосудов [8]. Ключевую роль в генезе СР играет дисбаланс между вазодилататорами и вазоконстрикторами вследствие нарушений нейрогенного контроля сосудистого тонуса и продуцируемых в гемоциркуляцию медиаторов [9]. Среди сосудистых медиаторов большое значение придается изменениям продукции оксида азота, эндотелина–1, серотонина, тромбоксана и ангиотензина, уровень которых у больных СР повышается под воздействием холода [10]. Кроме того, регуляция сосудистого тонуса зависит не только от гуморальных сосудорасширяющих медиаторв, но также и от нейропептидов, выделяемых из соответствущих нервных окончаний. Нарушения баланса ряда нейрональных медиаторов, включая связанный с геном кальцитонина пептид, нейропептид Y и агенты, взаимодействующие с α –адренорецепторами также приводят к недостаточной вазодилатации и повышенной вазоконстрикции. Наряду с этим, имеет значение активация тромбоцитов к окислительному стрессу [11].
Классификация
СР разделяют на первичный (идиопатический, или болезнь Рейно) и вторичный, ассоциированный с другими заболеваниями [12]. Для верификации варианта предложены диагностические критерии первичного [13] и вторичного [14] СР, основанные на клинических особенностях, данных лабораторных и инструментальных исследований (табл. 1). В большинстве случаев СР является идиопатическим, что составляет 80–90% от общего числа больных [15,16].
Необходимо отметить, что антинуклеарный фактор (АНФ) имеет относительно низкую прогностическую ценность для заболеваний соединительной ткани (30%), тогда как выявление специфических аутоантител значительно повышает вероятность вторичного характера СР. Приблизительно у 15–20% больных СР, у которых выявляются специфические аутоантитела и/или капилляроскопические изменения, но отсутствуют симптомы заболеваний соединительной ткани, в дальнейшем (обычно в течение двух лет) развивается то или иное заболевание соединительной ткани. Клиническая значимость СР обусловлена его высокой распространенностью в популяции и частой ассоциацией с другими, нередко угрожающими жизни больных, заболеваниями (табл. 2). Наиболее часто вторичный СР ассоциируется с системной склеродермией, системной красной волчанкой, другими заболеваниями соединительной ткани, гематологическими нарушениями и приемом некоторых лекарств.
Клиника
Факторами, провоцирующими вазоспастические реакции, которые еще называют атаками Рейно, являются низкая температура окружающей среды и/или эмоциональный стресс. Клинически СР проявляется четко отграниченными участками последовательно измененной окраски кожи пальцев: бледная–синяя–красная (так называемый трехфазный СР). Первые две фазы изменения окраски отражают состояние вазоспазма и гипоксии, а по окончании атаки вазоспазма вследствие реактивной гиперемии кожа приобретает ярко–красную окраску. Классические трехфазные атаки Рейно отмечаются только у 15% больных, тогда как в большинстве случаев (в 85%) наблюдаются двухфазные изменения окраски [17]. Значительная часть больных предъявляет жалобы на сенсорные нарушения (онемение, покалывание, боль) во время атаки Рейно.
Синдром Рейно имеет некоторые клинические особенности:
• Наиболее часто изменения окраски наблюдаются на пальцах кистей.
• Изменения начинаются на одном пальце, в дальнейшем распространяются на другие пальцы и становятся симметричными на обеих кистях.
• Наиболее часто вовлекаются II–IV пальцы кистей, большой палец обычно остается интактным.
• Изменения окраски кожи может отмечаться и на других участках: ушные раковины, кончик носа, лицо, над коленями.
• Во время атак Рейно возможно появление сетчатого ливедо на конечностях, которое проходит после завершения вазоспазма.
• В редких случаях отмечается поражение языка, что проявляется его онемением и преходящими нарушениями речи (становится невнятной, смазанной).
Вазоспазм обычно длится 15–20 мин и завершается быстрым восстановлением кровотока, о чем свидетельствует интенсивно розовая окраска кожи (реактивная гиперемия). В то же время частота и продолжительность эпизодов вазоспазма могут варьировать как у различных больных, так и у одних и тех же пациентов в разное время года (зимой более интенсивные, чем летом).
Диагностика
СР устанавливается в первую очередь на основании жалоб и клинических симптомов заболевания. Диагноз СР считается возможным при положительном ответе на следующие три вопроса:
— Отмечается ли необычная чувствительность пальцев к холоду?
— Изменяется ли цвет пальцев под воздействием холода?
— Становятся ли они белыми и/или синеватыми ?
При этом надо учитывать, что чувствительность пальцев кистей к холоду отмечается и среди абсолютно здоровых людей. Так, при опросе приблизительно 7 тыс. человек, почти 12% из них ответили утвердительно на вопрос: «Являются ли Ваши пальцы или конечности необычайно чувствительными к холодной температуре?» [18]. Кроме того, холодная кожа или не очерченная крапчатая окраска кожи пальцев, кистей и конечностей считается нормальным ответом на воздействие холода. Такой признак, как побеление пальцев, является высоко–чувствительным для СР (94–100%) и обладает высокой специфичностью (75–78%) [19].
Британской группой по исследованию склеродермии предложено следующее определение СР [20]:
• Достоверный СР – повторные эпизоды двухфазного изменения окраски кожи на холоде.
• Вероятный СР – однофазное изменение окраски кожи, сопровождающееся онемением или парестезией под воздействием холода.
• СР нет – изменения окраски кожи под воздействием холода отсутствуют.
У всех больных со впервые выявленным СР необходимо проводить специальные исследования с целью дифференциальной диагностики первичного и вторичного характера патологии.
В первую очередь следует уточнить:
• имеются ли у пациента симптомы заболеваний соединительной ткани, с которыми наиболее часто ассоциируется СР (артриты, миалгии, лихорадка, «сухой» синдром, кожная сыпь, кардиопульмональные нарушения);
• принимает ли больной на момент исследования какие–либо препараты, особенно химиотерапевтические средства;
• подвергается ли больной вибрации или другим механическим воздействиям, травмирующим кисти;
• связаны ли эпизоды синдрома Рейно с определенными позиционными изменениями.
Наряду с диагностикой СР как такового, не менее важным является определение клинической формы. Первичные СР в большинстве случаев имеют умеренно выраженный характер и только у 12% больных симптомы болезни значительно выражены [21]. Средний возраст начала первичного СР составляет 14 лет и только в 27% случаев он развивается в возрасте 40 лет и старше [22]. У 1/4 больных СР встречается у родственников первой линии [23].
Несмотря на идентичность клинических проявлений первичного и вторичного СР, при этих двух состояниях имеются некоторые различия в отдельных признаках. На вероятность вторичного характера СР указывают следующие признаки:
• поздний возраст начала,
• мужской пол,
• болезненные эпизоды вазоспазма с признаками тканевой ишемии (изъязвления),
• асимметричный характер атак.
Необходимо учитывать, что клинические признаки ассоциированного с СР заболевания могут развиться по истечении нескольких месяцев или лет после начала СР. Инструментальные и лабораторные методы исследования направлены прежде всего на уточнение характера синдрома Рейно – первичный или вторичный. Наиболее информативной среди инструментальных методов является капилляроскопия ногтевого ложа (КНЛ). Метод позволяет визуально оценить локальную капиллярную сеть ногтевого ложа и выявить структурные изменения капилляров и нарушения капиллярного кровотока. При первичном СР структурные изменения капилляров отсутствуют, но выявляются функциональные нарушения в виде выраженного снижения скорости кровотока в капиллярах или внутрикапиллярного стаза (рис. 1А). Для вторичного СР характерны изменения размеров и формы капиллярных петель, редукция капиллярной сети (рис. 1Б).
В целях дифференциации первичного и вторичного СР используют также ряд других инструментальных исследований.
Лазер Допплер флоуметрия – оценка кожного кровотока; применение провокационных тестов выявляет повышенный вазоспазм и снижение вазодилатационного потенциала.
Термография – косвенная оценка кровотока по уровню температуры кожи; время восстановления исходной температуры кожи после охлаждения и градиент tо вдоль пальца отражают выраженность поражения сосудов [24]. Различия температуры между подушечкой пальцев и тыльной поверхностью кисти более 1оС при температуре 30оС имеет положительную и негативную прогностическую ценность (70 и 82% соответственно) для выявления СР, вторичного по отношению к системной склеродермии (ССД) [25].
Плетизмография – измерение давления крови в пальцевой артерии; снижение давления на 70% и больше, после локального охлаждения, указывает на вторичный характер СР (чувствительность 97%); для ССД характерно снижение давления до 0 при 30оС (специфичность 100%).
Цветное Допплер УЗ–сканирование – визуализация и измерение диаметра дигитальной артерии, оценка скорости кровотока; позволяет дифференцировать первичный и вторичный СР.
Для ранней дифференциальной диагностики первичного и вторичного СР рекомендуется придерживаться алгоритма, показанного на рисунке 2.
Дифференциальную диагностику синдрома Рейно следует проводить в первую очерель с акроцианозом – состоянием, характеризующимся продолжительным цианозом кистей или стоп, который усиливается под влиянием холода.
Некоторые состояния могут быть ошибочно расценены, как синдром Рейно. К ним относятся карпальный туннельный синдром, рефлекторная симпатическая дистрофия, синдром верхней апертуры. Все эти синдромы связаны с механическим повреждением нервно–сосудистого пучка верхних конечностей.
Особое внимание следует обратить на прием таких препаратов, как α –интерферон, противоопухолевые средства (цисплатин, блеомицин, винбластин и др.), β –адреноблокаторы и бромокриптин.
Сетчатое ливедо наблюдается также при васкулитах, антифосфолипидном синдроме и окклюзивных заболеваниях периферических сосудов, при которых в отличие от СР этот признак имеет устойчивый характер.
На замерзание конечностей, их онемение и покалывание довольно часто жалуются больные с заболеваниями периферических сосудов, сопровождающимися снижением кровотока и ишемией. При СР, в отличие от заболеваний периферических сосудов, указанные симптомы наблюдаются только во время вазоспазма и полностью проходят после восстановления исходного кровотока.
Течение и прогноз
Первичный СР имеет благоприятное течение и прогноз. В то же время при длительном наблюдении 307 женщин с СР (в среднем 12 лет) у 38% из них изменений не наблюдалось, у 36% отмечалось уменьшение частоты и выраженности атак Рейно, в 16% наоборот – нарастание выраженности клинических симптомов, а еще в 10% – проявления СР прошли [26]. При проспективном наблюдении больных СР в течение 3 лет DeAngelis R, и соавт. установили развитие заболевания соединительной ткани у 10% больных с исходным диагнозом вероятно вторичный СР и ни в одном случае первичного СР [27]. При более длительном наблюдении, в течение 12 лет, отмечалось развитие заболевания соединительной ткани уже у 30% больных с вероятно вторичным СР, а также у 9% больных с первичным СР [28]. В рамках Фрамингемского исследования было показано, что у 81 из 639 (12,6%) больных СР в среднем через 10,4 лет (0,6–27,9 лет) развились признаки другого заболевания [29]. Наиболее часто отмечалось развитие системной склеродермии (у 53 из 81 или 65% больных) и смешанного заболевания соединительной ткани (у 8 из 81 или 10% больных). При вторичном СР прогноз определяется в первую очередь заболеванием, с которым отмечается ассоциация.
Лечение
Всем больным как с первичным, так и вторичным синдромом Рейно рекомендуется исключить охлаждение, курение, контакт с химическими и другими факторами, провоцирующими вазоспазм в быту и на производстве. Следует избегать стрессовых ситуаций, резких смен температур, сохранять тепло всего тела и особенно кистей и стоп (носить теплую одежду, головной убор, варежки вместо перчаток, термобелье и др.). Выявление и устранение провоцирующих факторов (холод, вибрация и др.) является основой терапии профессионального СР. Лечение основного заболевания, направленное на устранение сосудистых нарушений, снижение активности патологического процесса, дает положительный эффект в отношении проявлений вторичного СР.
В случаях частых и продолжительных эпизодов вазоспазма при первичном СР и практически во всех случаях вторичного СР необходимо назначение лекарственной терапии. Для лечения СР применяют препараты с вазодилатирующим действием или средства, влияющие на реологические свойства крови.
Среди вазодилататоров эффективными средствами терапии СР являются блокаторы кальциевых каналов, которые считаются средствами первой линии при СР, препаратом выбора является нифедипин, который назначается в дозе 30–60 мг/сут отдельными курсами или длительно. У трети больных могут наблюдаться побочные явления: рефракторная тахикардия, головная боль, гиперемия лица, отеки лодыжек и др. Предпочтение отдается нифедипину пролонгированного действия из–за уменьшения частоты нежелательных явлений. При непереносимости нифедипина возможно назначение других блокаторов кальциевых каналов (амлодипин, исрадипин и фелодипин, относящихся к длительно действующим препаратам), однако их терапевтический эффект несколько ниже. Амлодипин назначается один раз в сутки в дозе 5 мг, при недостаточном эффекте суточная доза может быть повышена до 10 мг. Наиболее распространенным побочным эффектом амлодипина является отек лодыжек. Исрадипин назначается в дозе 2,5 мг 2 раза в сутки. Побочные эффекты в виде головных болей и гиперемии обычно носят умеренно выраженный характер. Фелодипин применяют в дозе 10 мг 1 раз в сутки, преимущественно в виде лекарственных форм, обеспечивающих постепенное высвобождение лекарственного вещества. Блокаторы кальциевых каналов подавляют активацию тромбоцитов, что также оказывает благоприятное действие при СР.
Эффект препаратов выражается в урежении частоты атак СР и их продолжительности, а его длительное использование приводит к обратному развитию сосудисто–трофических нарушений. По сравнению со вторичным у больных первичным СР терапевтический эффект обычно проявляется в бoльшей степени. При длительном приеме нифедипина в больших дозах возможны парестезии, боли в мышцах, а также развитие толерантности и уменьшение лечебного действия препарата.
При прогрессирующем характере СР рекомендуется применение Вазапростана® (простагландин Е1), который обладает выраженным сосудорасширяющим действием, ингибирует активность и агрегацию тромбоцитов, снижает тромбообразование, оказывает положительное действие на эндотелий и др.
Препарат вводится внутривенно капельно в дозе 20–40 мкг альпростадила в 100–200 мл физиологического раствора в течение 1–2 часов ежедневно; на курс 15–20 инфузий. Первоначальное действие может выявиться уже после 2–3 инфузий, но более стойкий эффект отмечается после окончания курса терапии и выражается в снижении частоты, продолжительности и интенсивности атак синдрома Рейно, уменьшении зябкости, онемения и ишемических болей, а также язвенно–некротических изменений в области конечностей, вплоть до полного заживления язв у 1/3 больных. Положительное действие Вазапростана® обычно сохраняется в течение 4–6 месяцев; рекомендуется проводить повторные курсы лечения (2 раза в год).
При недостаточном эффекте эксперты EULAR рекомендуют присоединять к терапии сосудистых нарушений инфузионные простаноиды (илопрост и внутривенный эпопростенол – иломидин). Препараты оказывают выраженное сосудорасширяющее действие, применяются для лечения выраженного синдрома Рейно, преимущественно вторичного, ассоциированного с системной склеродермией, с активными дигитальными язвами, легочной гипертензией.
Из других препаратов, обладающих выраженным вазодилатирующим действием, можно отметить блокаторы рецепторов I типа ангиотензина II (лозартан). Эффект от препарата был более выражен у пациентов с первичным СР, заключался в уменьшении частоты приступов вазоспазма.
В лечении СР применяется ряд вазодилататоров (нитроглицерин трансдермальный, гидралазин, папаверин, миноксидил, производные никотиновой кислоты), которые могут быть эффективными у отдельных больных главным образом при первичном СР. Однако частое развитие побочных эффектов (системная гипотензия, головная боль) ограничивает применение этих препаратов. Результаты исследований эффективности ингибиторов ангиотензинпревращающего фермента у больных СР весьма противоречивы. В настоящее время препараты этой группы не нашли широкого применения в клинической практике.
В комплексном лечении первичного СР также могут использоваться ангиопротекторы и Гинкго Билоба – растительный препарат, обладающий умеренным вазоактивным эффектом (уменьшает число атак СР при длительном использовании).
Применение симпатолитических препаратов обосновано тем, что адренергическая стимуляция играет важную роль в вазоконстрикции. Празозин достоверно уменьшает выраженность и частоту вазоспазма у больных с первичным СР.
Большое значение в терапии вторичного СР имеют препараты, улучшающие реологические свойства крови, снижающие вязкость и обладающие антиагрегационным эффектом: дипиридамол по 75 мг и более в сутки; пентоксифиллин в дозе 800–1200 мг/сут внутрь и внутривенно; низкомолекулярные декстраны (реополиглюкин и др.) – внутривенно капельно по 200–400 мл, на курс 10 вливаний. Возможно использование антикоагулянтов, чаще при вторичном СР, при наличии признаков тромбоза.
При лечении СР следует учитывать необходимость длительной многолетней терапии и нередко комплексное применение препаратов разных групп.
Медикаментозную терапию СР рекомендуется сочетать с применением других методов лечения: гипербарическая оксигенация, рефлексотерапия, психотерапия, физиотерапия, дигитальная симпатэктомия. Симпатэктомия может использоваться при отсутствии быстрого эффекта от медикаментозной терапии, как вспомогательная мера в комплексной терапии тяжелого СР. Временная химическая симпатэктомия (лидокаин и др.) может быть предпочтительна, как дополнительное воздействие на острый вазоспазм при критической дигитальной ишемии; активная медикаментозная терапия при этом продолжается и может оказаться более успешной.
Таким образом, врач имеет в своем распоряжении достаточно широкий арсенал терапевтического воздействия на СР и связанные с ним сосудисто–трофические нарушения.
В большинстве случаев СР представляет собой заболевание, характеризующееся благоприятным прогнозом и стабильным течением. В дебюте заболевания, особенно при наличии факторов риска его вторичного характера, все больные СР подлежат диспансеризации и врачебному осмотру один раз в год. Пациенты должны быть предупреждены о необходимости дополнительного визита к врачу при появлении новых симптомов, указывающих на возможное развитие заболеваний, с которыми наиболее часто ассоциируется СР, прежде всего системных заболеваний соединительной ткани.
Болезнь рейно, лечение в домашних условиях, причины возникновения



Данной статьей хочу предостеречь любителей жесткого закаливания от возможных последствий, ведь нервная система и кровеносные сосуды у человека такие хрупкие, подвержены многим заболеваниям, а причины развития этого заболевания неизвестны.
Общие сведения
Синдромом Рейно принято называть расстройство, вызывающее сильное сужение кровеносных сосудов кожных покровов, которое происходит у человека как следствие сильного стресса либо воздействия холода.
Это заболевание получило название в честь Мориса Рейно, который описал данный недуг в 1862 году. Данное расстройство имеет пароксизмальный, вазоспастический характер. Его относят к системным недугам соединительной ткани. Этим заболеванием, по разным данным, страдает от 3 до 5% населения. При этом атакам данного синдрома чаще подвержены женщины. Как правило, синдром Рейно проявляется у человека в более позднем возрасте, после 35 лет. В то же время болезнь Рейно может возникать у людей уже в пятнадцатилетнем возрасте.
Синдром Рейно – это проявление так называемого феномена Рейно. В медицине это явление принято подразделять на два вида. Болезнь Рейно определяют как первичный феномен Рейно. Ее особенностью является течение вне зависимости от других заболеваний. Среди общего количества случаев данного состояния болезнь Рейно занимает приблизительно 90% случаев.
Синдром Рейно определятся как вторичный феномен Рейно, так как в основном данная патология проявляется как часть иного недуга.






Причины синдрома Рейно
Причинами, провоцирующими у человека проявление синдрома Рейно, часто становятся самые разнообразные заболевания. Существуют данные о том, то синдром Рейно может проявляться у людей при 70 болезнях.
Это состояние характерно для больных некоторыми ревматическими недугами: системной красной волчанкой, склеродермией, дерматомиозитом, ревматоидным артритом, болезнью Шегрена, узелковым периартритом и др. Синдром Рейно также проявляется при заболеваниях сосудов: облитерирующем атеросклерозе, посттромботическом или тромботическом синдроме. Сопровождает этот синдром и некоторые заболевания крови: пароксизмальную гемоглобинурию, криоглобулинемию, тромбоцитоз, множественную миелому.
Существует также понятие профессионального синдрома Рейно, который может развиться вследствие вибрации, сильного и регулярного переохлаждения, а также работы с поливинилхлоридом. Возникновение неврогенного синдрома Рейно связано, как правило, со сдавливанием нервно-сосудистого пучка с развитием альгодистрофии, синдромом карпального канала. Так называемый лекарственный синдром Рейно возникает как реакция на прием некоторых препаратов — эрготамина, серотонина, бетаблокаторов, лекарств с противоопухолевым воздействием и др. После того, как препарат отменяется, такие проявления в основном исчезают.
Также отмечено еще целый ряд заболеваний, которые могут стать причиной проявления у человека синдрома Рейно.



Лечение
Основная цель лечения – расширить сосуды, улучшить скорость движения крови, снизить количество и продолжительность приступов, уменьшить болевой синдром.
Принципы лечения:
- Объём терапии зависит от жалоб, клиники, сопутствующей патологии.
- Положительная динамика при лечении: уменьшение болевого синдрома и онемения конечности.
- При первичном синдроме Рейно терапия проводится в холодное время (зимой), при вторичном синдроме – зависит не от сезона, а от ассоциированного заболевания.
- Чаще всего назначается один препарат (монотерапия), при неэффективности подбирается сочетание препаратов с разными механизмами действия.
Основные группы препаратов, используемые в настоящий момент, представлены в таблице.
| Группа препаратов | Примеры препаратов | Побочный эффект |
| Блокаторы кальциевых каналов | Нифедипин Амлодипин |
|
| Простогландины | Вазапростан |
|
| Инфузионные простоноиды | Илопрост, иломидин. |
|
| Антогонисты ангиотензина ǀǀ | Лазартан |
|
| Вазодилататоры | Нитроглицерин, папаверин, ниацин |
|
| Ангиопротекторы | Пентоксифиллин |
|
| Симпатолитики | Празозин |
|
| Притивовоспалительные | Ибупрофен, диклофенак, реопирин, бутадион. |
|
Немедикаментозная терапия:
- Гипербарическая оксигенация.
- Психотерапия.
- Физиотерапия.
- Электросон.
- Электрофорез со спазмолитиками.
Хирургический способ терапии является неоднозначным при лечении данного недуга, т.к. полного выздоровления не приносит (операция заключается в пересечении симпатического нерва с последующей перевязкой).
Симптомы синдрома Рейно
Синдром Рейно проявляется в виде приступов, при которых возникает спазм сосудов кожи. Наиболее часто данный синдром проявляется на пальцах ног и рук, в боле редких случаях – на мочках ушей, носу, губах, языке. Очень часто люди, которые страдают от этого заболевания, не понимают, что у них возникают симптомы синдрома Рейно, полагая, что подобная реакция является только реакцией организма на воздействие холода. В процессе приступа постепенно меняется цвет кожи: изначально она становится белой, позже синеет, а после приступа наблюдается ее покраснение. На первой стадии приступа выраженная бледность кожи возникает как следствие резкого оттока крови. На второй стадии посинение кожи происходит как реакция на недостаток кислорода. На третьей стадии происходит восстановление кровообращения и интенсивное покраснение кожного полкрова. Иногда у человека могут проявиться не все стадии во время приступа.
Всегда соблюдается симметричность изменения цвета кожи на обеих конечностях. Длительность такого приступа, как правило, составляет около 20 минут. Однако иногда синдром Рейно наблюдается у больного на протяжении нескольких часов. Когда у человека проявляется приступ синдрома Рейно, его кожа всегда холодная, к тому же иногда ощущается резкое онемение, потер чувствительности разной степени, покалывание в пораженных приступом конечностях.
В основном при приступе синдрома Рейно болезненность возникает уже после окончании приступа. Кроме того, больной чувствует жар и распирание, наблюдается гипертермия кожи. Со временем у больного проявляются трофические изменения: снижается тургор кожи, втягиваются или уплощаются подушечки пальцев, возникают язвы, которые заживают длительное время.
Данное заболевание часто прогрессирует на протяжении длительного времени. Изначально описанные симптомы проявляются только на кончиках нескольких пальцев, но позже они уже возникают на всех пальцах, как правило, не затрагивая только большой палец.
В процессе такого приступа и на ногах, и на руках может проявиться рисунок по типу мрамора, который называется сетчатое ливедо.
Кроме описанных признаков болезни симптомы синдрома Рейно проявляются онемением, охлаждением кожи, возможно, проявлением боли. Между приступами кисти человека часто остаются синюшными, кожа на них холодная.




Клиническая картина

Характерно медленное течение заболевания — десятки лет. Периодически появляются внезапные побледнения и похолодания кончиков пальцев рук и ног при переохлаждении и сильных эмоциях. Продолжительность приступа побледнения и похолодания кончиков пальцев рук и ног длится несколько минут, реже час и более. Приступы повторяются через различные отрезки времени (несколько раз в год — несколько раз в месяц, год). Реже наблюдается побледнение кончика носа, ушей, губ. При длительном течении заболевания появляются посинение кончиков пальцев рук и ног. Постепенно нарастают трофические изменения в кистях и стопах. Часто (до 80%) приступы побледнения и похолодания кистей/стоп сопровождаются болями. В 60% случаев отмечаются онемение, чувство «ползания мурашек» кончиков пальцев рук и ног.
При объективном осмотре пациента можно зарегистрировать пароксизмальные вазоспастические расстройства артериального кровоснабжения (ишемию/цианоз) кистей и/или стоп с понижением температуры дистальных отделов конечностей (90%). Гипестезии/парестезии в кистях/стопах — 60%, постепенно развивающиеся трофические нарушения в дистальных отделах конечностей — 50%.
Диагностика синдрома Рейно
Существуют общие и специальные методы диагностики синдрома Рейно. При этом болезнь Рейно диагностируют при условии исключения всех заболеваний, при которых может проявляться этот синдром. Исключение заболеваний должно подтвердиться и при дальнейших наблюдениях. В процессе исследования пациентам проводится капилляроскопия с целью обнаружении и уточнения типа поражения сосудов кожи. Кроме того, в процессе диагностики назначается проведение лабораторного анализа крови.
Проведение коагулограммы позволяет узнать необходимые данные о свойствах крови. Кроме того, в некоторых случаях для диагностики синдрома Рейно целесообразно проведение иммунологического и рентгенологического исследования. Иногда проводится также исследование пальцевого кровотока с помощью ультразвуковой допплерографии, ангиографии и других методов.
Существует также ряд четких медицинских критериев, на основе которых и устанавливают диагноз. Это наличие сосудистого спазма, который возникает вследствие воздействия стресса или холода; симметричность локализации проявлений сосудистых атак: наличие нормальной пульсации артерий, которые прощупываются; периодические проявления сосудистых атак на протяжении двух и более лет.




Правильное питание
Диета при синдроме Рейно совпадает с противохолестериновым рационом питания больных с атеросклерозом. При болезни Рейно нужно максимально исключить жирную пищу — копченые колбасы, жирное мясо, окорочка, майонез, жирную сметану.
В продуктах питания должно сохраняться достаточное количество витамина С и рутина. Рекомендуется употреблять больше овощей в любом виде. Кроме того что они являются хорошим источником витаминов, овощи, как и фрукты, богаты клетчаткой, которая служит источником питания для микрофлоры кишечника. При этом образуется много тепла, которое и согревает тело.
Пациенту ежедневно следует съедать около 400 г овощей и фруктов.
Профилактика синдрома Рейно
В настоящее время не существует разработанных методов первичной профилактики синдрома Рейно. В качестве методов вторичной профилактики важно предупреждение воздействия на организм человека факторов, которые провоцируют развитие спазма сосудов. Кроме того, в качестве вторичной профилактики применяется медикаментозное лечение синдрома Рейно, направленное на достижение ремиссии основной болезни.
Людям, которые подвержены приступам синдрома Рейно, следует в холодное время года носить теплые варежки и носки, водонепроницаемые ботинки, пить горячий чай и другие напитки. Желательно также не злоупотреблять кофеиносодержащими напитками, которые, как и никотин, провоцируют сужение сосудов.
Чем опасна
При первичном нарушении прогноз вполне благоприятный. Он не оказывает никакого влияния на продолжительность жизни человека. В том случае, если заболевание прогрессирует на фоне иных, то прогноз определяется основной болезнью.
При продолжительных приступах по причине проблем с кровообращением на пальцах больного появляются трофические образования. Это обусловлено гибелью тканей, отторжением омертвевших участков с образованием дефекта, незаживающего в течение длительного времени.
